黑名单用户的判断方法及装置与流程
本发明实施例属于计算机技术领域,尤其涉及一种黑名单用户的判断方法及装置。
背景技术:
目前,保险的种类越来越多样化,按保险标的是人还是物分为人身保险和损害保险两大类。例如,人身保险具体为被保险人因病或意外事故伤残、死亡或丧失工作能力,年老退休或保险合同期满而给付保险金对应的保险。人身保险包括死亡保险、生存保险、年金保险、养老金保险等;损害保险具体为财产或利益受到灾害事故损害,给予经济补偿对应的保险。损害保险包括财产保险、责任保险、保证保险和信用保险等。
为了降低保险业务的赔付率,在投保人申请保险业务时,需要对投保人进行审核,以判断投保人是否为投保黑名单。
现有的投保黑名单匹配方法中,通常是将不同保险业务的投保人的信息与同一投保黑名单的判定条件比较,若相符,则判定投保人为投保黑名单,否则,判定投保人为非投保黑名单。但由于保险业务涉及面广,而不同保险业务对投保黑名单的判定条件通常是不同的,因此,现有的投保黑名单匹配方法容易导致判断错误。
技术实现要素:
本发明实施例提供了一种黑名单用户的判断方法及装置,旨在解决现有的投保黑名单匹配方法的误判率较高的问题。
本发明实施例第一方面,提供了一种黑名单用户的判断方法,所述方法包括:
获取用户选择的业务类型的信息以及用户的唯一标识;
根据用户的唯一标识抓取用户的历史信息;
根据所述业务类型的信息确定与该业务类型对应的预设高风险用户条件,根据用户的历史信息确定该用户的用户条件;
将所述用户的用户条件和与所述业务类型的信息对应的预设高风险用户条件进行比对,在所述用户的用户条件匹配所述预设高风险用户条件时,判定所述用户为黑名单用户。
本发明实施例的第二方面,提供一种黑名单用户的判断装置,所述装置包括:
业务类型的信息获取单元,用于获取用户选择的业务类型的信息以及用户的唯一标识;
历史信息抓取单元,用于根据用户的唯一标识抓取用户的历史信息;
用户条件及业务类型确定单元,用于根据所述业务类型的信息确定与该业务类型对应的预设高风险用户条件,根据用户的历史信息确定该用户的用户条件;
第一黑名单用户判定单元,用于将所述用户的用户条件和与所述业务类型的信息对应的预设高风险用户条件进行比对,在所述用户的用户条件匹配所述预设高风险用户条件时,判定所述用户为黑名单用户。
在本发明实施例中,由于根据所述业务类型的信息确定与该业务类型对应的预设高风险的用户条件,因此,能够根据不同的业务类型灵活确定对应的预设高风险的用户条件,进而根据该预设高分析的用户条件与确定的用户条件匹配的匹配结果判断用户是否为黑名单用户,从而极大地提高了判断结果的准确性,降低误判概率,提高了保险公司的效益。
附图说明
图1是本发明第一实施例提供的一种黑名单用户的判断方法的流程图;
图2是本发明第二实施例提供的一种黑名单用户的判断装置的结构图。
具体实施方式
为了使本发明的目的、技术方案及优点更加清楚明白,以下结合附图及实施例,对本发明进行进一步详细说明。应当理解,此处所描述的具体实施例仅仅用以解释本发明,并不用于限定本发明。
本发明实施例中,获取用户选择的业务类型的信息以及用户的唯一标识,根据用户的唯一标识抓取用户的历史信息,根据所述业务类型的信息确定与该业务类型对应的预设高风险的用户条件,根据用户的历史信息确定该用户的用户条件,将所述用户的用户条件和与所述业务类型的信息对应的预设高风险用户条件进行比对,在所述用户的用户条件匹配所述预设高风险用户条件时,判定所述用户为黑名单用户。
为了说明本发明所述的技术方案,下面通过具体实施例来进行说明。
实施例一:
图1示出了本发明第一实施例提供的一种黑名单用户的判断方法的流程图,详述如下:
步骤s11,获取用户选择的业务类型的信息以及用户的唯一标识。
需要指出的是,为了同时约束投保人和业务员,这里的用户包括投保人,也包括业务员,以降低保单风险。
其中,业务类型的信息包括:业务类型的标识信息,如业务员询价、保单续保、客户风险判断、医疗险种等业务类型名称,或者,如预先约定的符号标识等。
用户的唯一标识包括:身份证号、护照号等;若用户为业务员,还可以为员工的工号、姓名等。
步骤s12,根据用户的唯一标识抓取用户的历史信息。
其中,用户的历史信息包括以下至少一种:用户的历史投保理赔记录、保单定期结算的期限、坏账金额、借发票的逾期天数、是否在客户保单中进行投保、是否冒用客户名义投保、是否伪造投保人地址,是否坑过投保人的保费、是否未及时将投保人的金钱进行投保等。
步骤s13,根据所述业务类型的信息确定与该业务类型对应的预设高风险用户条件,根据用户的历史信息确定该用户的用户条件。
一般地,不同类型的业务针对于不同的用户,特定类型的业务适合的人群也不同。因此,针对于不同的业务,保险公司一般会根据业务的特点设定不同的用户要求条件,来排除掉不符合该业务要求的客户。例如重疾险,若投保人身患重疾,则很明显地,一旦为该投保人提供重疾险服务,则肯定会降低保险公司的效益。在本实施例中,针对于不同业务类型预设有不同的高风险用户条件,用以根据所述高风险用户条件排除不符合要求的用户。本实施例可以在获取用户所选择的所述业务类型的信息后,根据该业务类型的信息(例如业务类型的名称)确定与之对应的预设高风险用户条件。同时,在获取用户历史信息后,可以根据该用户历史信息确定所述用户的用户条件,以便在后续将该用户的用户条件与所述预设高风险用户条件进行比对,判断所述用户的用户条件是否符合所述业务类型的要求。
举例而言,假设一用户具有家族遗传疾病,该家族遗传疾病为重疾,且该用户选择的业务类型的信息中包括重疾险,则本发明根据用户所选择的重疾险,确定与重疾险对应的预设高风险用户条件。同时,根据通过上述步骤得到的该用户的历史投保信息(例如包括如上的家族遗传疾病史的记录等),确定该用户的用户条件,例如用户条件为:具有家族遗传疾病,且为重疾。
步骤s14,将所述用户的用户条件和与所述业务类型的信息对应的预设高风险用户条件进行比对,在所述用户的用户条件匹配所述预设高风险用户条件时,判定所述用户为黑名单用户。
如前文例中所述,当用户选定业务类型为重疾险,根据用户历史信息确定的用户条件为:具有家族遗传疾病,且为重疾,而确定的与重疾险对应的预设高风险用户条件包括:客户不得患有为重疾的家族遗传疾病。则,本发明通过比较可知,所述用户的用户条件与所述预设高风险用户条件匹配,进而可以确定所述用户为黑名单用户。
可选地,为了降低黑名单用户判定结果的错误概率,在所述步骤s14之后,包括:
过滤所述黑名单用户,以剔除所述黑名单用户中的非黑名单用户。具体地,对判定为黑名单用户执行过滤操作,剔除非黑名单用户,没有剔除的用户将作为黑名单用户。
其中,在业务类型的信息包括医疗险种的信息时,所述过滤所述黑名单用户,以剔除所述黑名单用户中的非黑名单用户,具体包括:
a1、根据所述黑名单用户对应的用户的历史信息判断用户是否存在医疗理赔记录,在用户的历史信息存在医疗理赔记录时,判断医疗理赔记录的次数是否大于1。
a2、在医疗理赔记录的次数大于1时,判断产生医疗理赔记录的原因是否为医疗伤害且不是疾病理赔,并在产生医疗理赔记录的原因为医疗伤害且不是疾病理赔时,判定所述用户为非黑名单用户,并从所述黑名单用户中剔除所述非黑名单用户。
上述a1和a2中,当用户存在多次医疗理赔记录时,判断产生医疗理赔记录的原因是否为医疗伤害且不是疾病理赔,由于产生医疗理赔记录的原因为医疗伤害且不是疾病理赔时,表明该用户后续产生疾病理赔的概率较低,因此,可将该用户剔除出医疗险种的黑名单,从而实现了黑名单用户的过滤。当然,若产生医疗理赔记录的原因为医疗伤害且是疾病理赔,或者,若产生医疗理赔记录的原因不为医疗伤害但为疾病理赔时,判定该用户为黑名单用户。
进一步地,在产生医疗理赔记录的原因为医疗伤害且在医疗伤害为永久伤害时,由于永久伤害极可能导致后续产生疾病理赔,因此,为了提高保险公司的效益,所述a2具体包括:
a21、判断产生医疗理赔记录的原因是否为医疗伤害且不是疾病理赔,并在产生医疗理赔记录的原因为医疗伤害且不是疾病理赔时,判断所述医疗伤害是否为永久伤害。
a22、在所述医疗伤害不为永久伤害时,判定所述用户为非黑名单用户,并从所述黑名单用户中剔除所述非黑名单用户。
上述a21和a22中,在所述医疗伤害为永久伤害时,判定所述用户为黑名单用户。
可选地,为了判断提交保单的业务员是否为某个业务类型的黑名单,则在执行所述步骤s14后,包括:
b1、接收用户提交的保单数据。这里的用户为业务员,保单数据包括具体的业务类型对应的信息,也包括投保人的信息,如健康数据等。
b2、获取保单数据的网络发送地址以及发送时间。
b3、判断所述网络发送地址是否为指定的地址,以及判断所述发送时间是否在指定的时间范围内。
b4、在所述网络发送地址不为指定的地址,和/或,在所述发送时间不在指定的时间范围内时,判定所述用户为黑名单用户。
上述b1~b4中,提交的保单数据中,有些需要业务员填写,有些则需要投保人亲自填写,此时,可通过判断所述网络发送地址是否为指定的地址,以及判断所述发送时间是否在指定的时间范围内来判断,当条件都符合时,判定用户为非黑名单用户,否则,判断用户为黑名单用户,拒绝通过判定为黑名单用户(业务员)提交的保单数据对应的保单。
可选地,若用户为投保人且用户的历史信息包括业务类型的投保次数时,则在执行所述步骤s14后,包括:
判断用户的投保次数是否大于预设的投保次数阈值,在用户的投保次数大于预设的投保次数阈值时,判定所述用户的历史信息对应的用户为黑名单用户。需要指出的是,这里的投保次数可以为用户在不同业务类型下的投保次数的总和,也可以为同一业务类型或相似业务类型(如当业务类型分别为普通医疗险和重疾险时,两者为相似的业务类型)下的投保次数的总和。
本发明第一实施例中,获取用户选择的业务类型的信息以及用户的唯一标识,根据用户的唯一标识抓取用户的历史信息,根据所述业务类型的信息确定与该业务类型对应的预设高风险的用户条件,根据用户的历史信息确定该用户的用户条件,将所述用户的用户条件和与所述业务类型的信息对应的预设高风险用户条件进行比对,在所述用户的用户条件匹配所述预设高风险用户条件时,判定所述用户为黑名单用户。由于根据所述业务类型的信息确定与该业务类型对应的预设高风险的用户条件,因此,能够根据不同的业务类型灵活确定对应的预设高风险的用户条件,进而根据该预设高分析的用户条件与确定的用户条件匹配的匹配结果判断用户是否为黑名单用户,从而极大地提高了判断结果的准确性,降低误判概率,提高了保险公司的效益。
应理解,在本发明实施例中,上述各过程的序号的大小并不意味着执行顺序的先后,各过程的执行顺序应以其功能和内在逻辑确定,而不应对本发明实施例的实施过程构成任何限定。
实施例二:
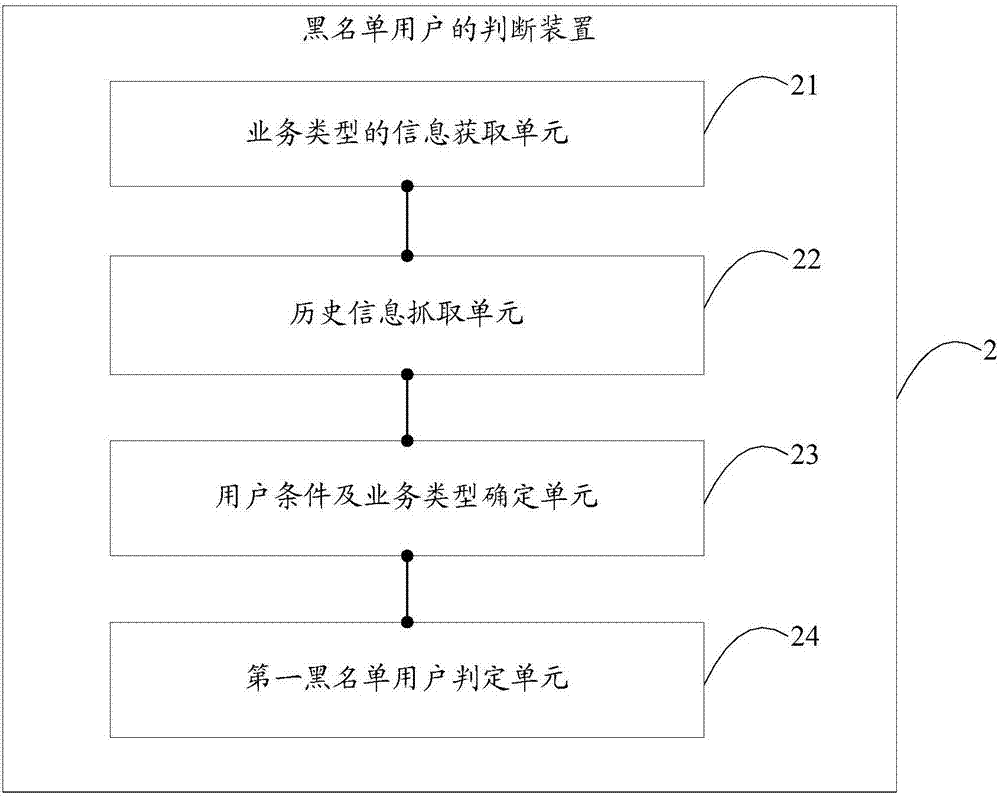
图2示出了本发明第二实施例提供的一种黑名单用户的判断装置的结构图,该黑名单用户的判断装置可应用于各种移动终端中,该移动终端可以包括经无线接入网ran与一个或多个核心网进行通信的用户设备,该用户设备可以是移动电话(或称为“蜂窝”电话)、具有移动设备的计算机等,例如,用户设备还可以是便携式、袖珍式、手持式、计算机内置的或者车载的移动装置,它们与无线接入网交换语音和/或数据。又例如,该移动设备可以包括智能手机、平板电脑、家教机、个人数字助理pda、销售终端pos或车载电脑等。为了便于说明,仅示出了与本发明实施例相关的部分。
该黑名单用户的判断装置2包括:业务类型的信息获取单元21、历史信息抓取单元22、用户条件及业务类型确定单元23、第一黑名单用户判定单元24。其中:
业务类型的信息获取单元21,用于获取用户选择的业务类型的信息以及用户的唯一标识。
需要指出的是,为了同时约束投保人和业务员,这里的用户包括投保人,也包括业务员,以降低保单风险。
其中,业务类型的信息包括:业务类型的标识信息,如业务员询价、保单续保、客户风险判断、医疗险种等业务类型名称,或者,如预先约定的符号标识等。
用户的唯一标识包括:身份证号、护照号等;若用户为业务员,还可以为员工的工号、姓名等。
历史信息抓取单元22,用于根据用户的唯一标识抓取用户的历史信息。
其中,用户的历史信息包括以下至少一种:用户的历史投保理赔记录、保单定期结算的期限、坏账金额、借发票的逾期天数、是否在客户保单中进行投保、是否冒用客户名义投保、是否伪造投保人地址,是否坑过投保人的保费、是否未及时将投保人的金钱进行投保等。
用户条件及业务类型确定单元23,用于根据所述业务类型的信息确定与该业务类型对应的预设高风险用户条件,根据用户的历史信息确定该用户的用户条件。
一般地,不同类型的业务针对于不同的用户,特定类型的业务适合的人群也不同。因此,针对于不同的业务,保险公司一般会根据业务的特点设定不同的用户要求条件,来排除掉不符合该业务要求的客户。
第一黑名单用户判定单元24,用于将所述用户的用户条件和与所述业务类型的信息对应的预设高风险用户条件进行比对,在所述用户的用户条件匹配所述预设高风险用户条件时,判定所述用户为黑名单用户。
具体地,将用户的历史信息对应的用户判定为所述业务类型的黑名单用户。
可选地,为了降低黑名单用户判定结果的错误概率,所述黑名单用户的判断装置2包括:
黑名单用户过滤单元,用于过滤所述黑名单用户,以剔除所述黑名单用户中的非黑名单用户。
可选地,在业务类型的信息包括医疗险种的信息时,所述黑名单用户过滤单元具体包括:
医疗理赔记录是否存在判断模块,用于根据所述黑名单用户对应的用户的历史信息判断用户是否存在医疗理赔记录,在用户的历史信息存在医疗理赔记录时,判断医疗理赔记录的次数是否大于1。
医疗理赔记录的原因判断模块,用于在医疗理赔记录的次数大于1时,判断产生医疗理赔记录的原因是否为医疗伤害且不是疾病理赔,并在产生医疗理赔记录的原因为医疗伤害且不是疾病理赔时,判定所述用户为非黑名单用户,并从所述黑名单用户中剔除所述非黑名单用户。
当然,若产生医疗理赔记录的原因为医疗伤害且是疾病理赔,或者,若产生医疗理赔记录的原因不为医疗伤害但为疾病理赔时,判定该用户为黑名单用户。
进一步地,在产生医疗理赔记录的原因为医疗伤害且在医疗伤害为永久伤害时,由于永久伤害极可能导致后续产生疾病理赔,因此,为了提高保险公司的效益,所述医疗理赔记录的原因判断模块包括:
是否永久伤害判断模块,用于判断产生医疗理赔记录的原因是否为医疗伤害且不是疾病理赔,并在产生医疗理赔记录的原因为医疗伤害且不是疾病理赔时,判断所述医疗伤害是否为永久伤害。
非黑名单用户剔除模块,用于在所述医疗伤害不为永久伤害时,判定所述用户为非黑名单用户,并从所述黑名单用户中剔除所述非黑名单用户。
可选地,为了判断提交保单的业务员是否为某个业务类型的黑名单,所述黑名单用户的判断装置2包括:
保单数据接收单元,用于接收用户提交的保单数据。这里的用户为业务员,保单数据包括具体的业务类型对应的信息,也包括投保人的信息,如健康数据等。
网络发送地址获取单元,用于获取保单数据的网络发送地址以及发送时间。
网络发送地址比较单元,用于判断所述网络发送地址是否为指定的地址,以及判断所述发送时间是否在指定的时间范围内。
第二黑名单用户判定单元,用于在所述网络发送地址不为指定的地址,和/或,在所述发送时间不在指定的时间范围内时,判定所述用户为黑名单用户。
提交的保单数据中,有些需要业务员填写,有些则需要投保人亲自填写,此时,可通过判断所述网络发送地址是否为指定的地址,以及判断所述发送时间是否在指定的时间范围内来判断,当条件都符合时,判定用户为非黑名单用户。
可选地,若用户为投保人且用户的历史信息包括业务类型的投保次数时,所述黑名单用户的判断装置2包括:
投保次数比较单元,用于判断用户的投保次数是否大于预设的投保次数阈值,在用户的投保次数大于预设的投保次数阈值时,判定所述用户的历史信息对应的用户为黑名单用户。需要指出的是,这里的投保次数可以为用户在不同业务类型下的投保次数的总和,也可以为同一业务类型或相似业务类型(如当业务类型分别为普通医疗险和重疾险时,两者为相似的业务类型)下的投保次数的总和。
本发明第二实施例中,由于根据所述业务类型的信息确定与该业务类型对应的预设高风险的用户条件,因此,能够根据不同的业务类型灵活确定对应的预设高风险的用户条件,进而根据该预设高分析的用户条件与确定的用户条件匹配的匹配结果判断用户是否为黑名单用户,从而极大地提高了判断结果的准确性,降低误判概率,提高了保险公司的效益。
本领域普通技术人员可以意识到,结合本文中所公开的实施例描述的各示例的单元及算法步骤,能够以电子硬件、或者计算机软件和电子硬件的结合来实现。这些功能究竟以硬件还是软件方式来执行,取决于技术方案的特定应用和设计约束条件。专业技术人员可以对每个特定的应用来使用不同方法来实现所描述的功能,但是这种实现不应认为超出本发明的范围。
所属领域的技术人员可以清楚地了解到,为描述的方便和简洁,上述描述的系统、装置和单元的具体工作过程,可以参考前述方法实施例中的对应过程,在此不再赘述。
在本申请所提供的几个实施例中,应该理解到,所揭露的系统、装置和方法,可以通过其它的方式实现。例如,以上所描述的装置实施例仅仅是示意性的,例如,所述单元的划分,仅仅为一种逻辑功能划分,实际实现时可以有另外的划分方式,例如多个单元或组件可以结合或者可以集成到另一个系统,或一些特征可以忽略,或不执行。另一点,所显示或讨论的相互之间的耦合或直接耦合或通信连接可以是通过一些接口,装置或单元的间接耦合或通信连接,可以是电性,机械或其它的形式。
所述作为分离部件说明的单元可以是或者也可以不是物理上分开的,作为单元显示的部件可以是或者也可以不是物理单元,即可以位于一个地方,或者也可以分布到多个网络单元上。可以根据实际的需要选择其中的部分或者全部单元来实现本实施例方案的目的。
另外,在本发明各个实施例中的各功能单元可以集成在一个处理单元中,也可以是各个单元单独物理存在,也可以两个或两个以上单元集成在一个单元中。
所述功能如果以软件功能单元的形式实现并作为独立的产品销售或使用时,可以存储在一个计算机可读取存储介质中。基于这样的理解,本发明的技术方案本质上或者说对现有技术做出贡献的部分或者该技术方案的部分可以以软件产品的形式体现出来,该计算机软件产品存储在一个存储介质中,包括若干指令用以使得一台计算机设备(可以是个人计算机,服务器,或者网络设备等)执行本发明各个实施例所述方法的全部或部分步骤。而前述的存储介质包括:u盘、移动硬盘、只读存储器(rom,read-onlymemory)、随机存取存储器(ram,randomaccessmemory)、磁碟或者光盘等各种可以存储程序代码的介质。
以上所述,仅为本发明的具体实施方式,但本发明的保护范围并不局限于此,任何熟悉本技术领域的技术人员在本发明揭露的技术范围内,可轻易想到变化或替换,都应涵盖在本发明的保护范围之内。因此,本发明的保护范围应所述以权利要求的保护范围为准。
- 还没有人留言评论。精彩留言会获得点赞!