基于甲状腺癌淋巴结转移预测模型的评估系统
1.本技术涉及甲状腺癌领域,特别涉及一种基于甲状腺癌淋巴结转移预测模型的评估系统。
背景技术:
2.甲状腺癌是目前最常见的内分泌恶性肿瘤之一,也是发病率增长最快的实体肿瘤。据我国国家癌症中心2019年最新发布的数据显示,甲状腺癌总发病率位居恶性肿瘤第7位,女性位于第4位。甲状腺癌中超过90%是分化型甲状腺癌(differentiated thyroid cancer,dtc),主要病理类型包括乳头状癌和滤泡状癌。对于甲状腺癌的患者,手术是甲状腺癌治疗中的重要环节。随着精准医疗概念的推广和循证医学的要求,对于甲状腺癌患者制定个体化的术前评估、围术期监测及规范化的术后随访每一环节都十分重要。目前,我国绝大部分医疗中心的甲状腺癌诊疗还仅仅聚焦于手术本身,对于术前的综合评估和规范化的术后用药及随访的应用还比较欠缺。
3.颈部淋巴结转移是甲状腺癌病人术后复发率增高和存活率降低的危险因素。规范化甲状腺切除和彻底的、合理的颈部淋巴结清扫是目前公认的首选治疗方案。甲状腺癌淋巴结清扫范围包括中央区(ⅵ区)和侧颈区(ⅱ~
ⅴ
区)。中央区是甲状腺癌颈部淋巴结转移最常见的转移部位,对于该区域淋巴结是否行预防性清扫目前仍存在争议。由于中央区淋巴结也是甲状腺癌术后最常见的复发转移部位,如果初次手术不彻底清扫该区,一旦术后该部位淋巴结出现转移,再次手术清扫淋巴结会造成喉返神经和甲状旁腺损伤的风险明显增加。但根据2015年版美国ata指南推荐,对于ct1-2n0的分化型甲状腺癌患者,不常规预防性清扫中央区淋巴结。因而,如何在术前更加合理精准的评估甲状腺癌患者的淋巴结转移情况是关键也是难点所在。
4.甲状腺癌大多数是相对惰性病程的恶性肿瘤,经过外科手术为主的综合治疗,整体预后较好,10年存活率高达93%,但其中约30%的病人会出现复发或转移。因此,甲状腺癌病人的长期规范化随访和监控尤为重要。对于甲状腺癌术后病人,尤其是对于复发高风险者,通过术后规范化随访,可以动态观察病情变化,及时调整治疗方案。术后摄入甲状腺素来维持人体需要的甲状腺素水平及抑制垂体分泌tsh,是目前临床上重要的预防复发的手段之一。其可以一定程度上降低dtc复发率,改善病人存活率。原则上,术后tsh抑制在正常参考值的低限或低限以下、甚至检测不到的程度。2012年,我国《甲状腺结节和分化型甲状腺癌诊治指南》中提出了基于双风险评估的tsh抑制治疗目标,即根据疾病的复发分级结合不良反应风险分层,tsh抑制的水平也不尽相同。随访过程中,根据术后危险度再评估结果调整新的tsh目标范围。
5.甲状腺癌是人类内分泌系统中常见的内分泌恶性肿瘤,80至90%的甲状腺癌是分化良好的甲状腺乳头状癌。甲状腺乳头状癌是一种分化及预后较好的恶性肿瘤,但是颈部淋巴结的受累,尤其是中央区淋巴结的受累在甲状腺乳头状癌中却十分常见。
6.目前,对于甲状腺乳头状癌术前淋巴结的临床检查主要是通过超声和超声引导下
的穿刺活检。虽然超声在发现甲状腺乳头状癌病灶方面有较高的诊断价值,但是对于淋巴结转移的诊断能力却十分有限。对于中央组淋巴结转移,超声的检出率只能达到50%左右,对于隐匿性的侧区淋巴结转移超声更是难以检测。以目前对的手段,准确地进行术前淋巴结转移风险的评估仍存在较大困难。
7.甲状腺乳头状癌病人术后需要进行规律的随访及规范用药,但目前临床上病人失访率高,术后用药不规律、不规范的现象广泛存在。本领域尚缺乏一种能够方便使用的术后随访系统,能够更有效的指导病人术后的规范化诊疗。
8.因此,本领域亟待一种针对甲状腺乳头状癌病人集合具有术前精准评估颈部淋巴结转移风险功能和术后随访功能的评估系统。
技术实现要素:
9.本技术公开了一种基于甲状腺癌淋巴结转移预测模型的评估系统,包括随访评估子系统;所述随访评估子系统包括术前病人随访评估模块和/或术后病人随访评估模块;
10.所述术前病人随访评估模块包括如下子模块:
11.第一信息收集模块:采集术前病人信息数据,并将采集到的术前病人信息数据发送至第一风险处理模块;
12.第一风险处理模块:接收第一信息收集模块采集到的术前病人信息数据,利用设定的一个或多个风险处理模型进行计算,得到一个或多个风险评分,并将一个或多个风险评分发送至第一评估输出模块;
13.第一评估输出模块:接收第一风险处理模块得到的一个或多个风险评分,将一个或多个风险评分与相应的设定阈值进行比较,从而得到术前随访评估结果;
14.所述术后病人随访评估模块包括如下子模块:
15.第二信息收集模块:采集术后病人信息数据,并将采集到的术后病人信息数据发送至第二风险处理模块;
16.第二风险处理模块:接收第二信息收集模块采集到的术后病人信息数据,利用设定的一个或多个风险处理模型进行计算,得到一个或多个风险评分,并将一个或多个风险评分发送至第二评估输出模块;
17.第二评估输出模块:接收第二风险处理模块得到的一个或多个风险评分,将一个或多个风险评分与相应的设定阈值进行比较,从而得到术后随访评估结果。
18.在一个优选例中,所述基于甲状腺癌淋巴结转移预测模型的评估系统还包括初诊病人信息录入子系统;
19.所述初诊病人信息录入子系统能够采集初诊病人信息,并将初诊病人信息发送至随访评估子系统。
20.在一个优选例中,其特征在于:所述初诊病人信息包括姓名、性别、年龄、长期居住省市、吸烟史、饮酒史、高血压病史、糖尿病病史、甲亢病史、甲减病史、手术史、传染病史、食物过敏史、药物过敏史以及家族史中的任一种或任多种组合
21.在一个优选例中,其特征在于:所述第一信息收集模块采集的术前病人信息数据包括性别、年龄、bmi、术前甲状腺超声信息以及术前化验指标中的任一种或任多种组合。
22.在一个优选例中,其特征在于:所述术前甲状腺超声信息包括肿瘤最大径和/或肿
瘤是否侵犯甲状腺包膜;所述术前化验指标包括癌胚抗原、血肌酐、促甲状腺激素以及甲状腺球蛋白中的任一种或任多种组合。
23.在一个优选例中,所述第二信息收集模块采集的术后病人信息数据包括术后时间、目前左甲状腺素钠服用剂量、术后血清学指标以及术后甲状腺超声信息中的任一种或任多种组合。
24.在一个优选例中,所述术后血清学指标包括游离三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、甲状腺球蛋白、癌胚抗原以及血肌酐中的任一种或任多种组合;所述术后甲状腺超声信息包括甲状腺结节有无、结节级别以及颈部异常淋巴结有无中的任一种或任多种组合。
25.在一个优选例中,所述第一风险处理模块中的风险处理模型包括中央组淋巴结转移模型和/或侧方淋巴结转移模型;
26.所述中央组淋巴结转移模型:基于多医学中心设定数量的甲状腺乳头状癌患者术前术后数据而建立;其中,所述术前术后数据包括病理中央组淋巴结转移和/或短期内中央组淋巴结复发数据;
27.所述侧方淋巴结转移模型:基于多医学中心设定数量的甲状腺乳头状癌患者术前术后数据而建立;其中,所述术前术后数据包括病理侧方组淋巴结转移和/或短期内侧方组淋巴结复发数据;
28.其中,所述短期为6个月;
29.所述第二风险处理模块中的风险处理模型,包括如下模型:
30.将第二信息收集模块采集的术后病人信息数据分别与设定的阈值范围进行比较:若一项术后病人信息数据超出设定的阈值范围,则记1分;若一项术后病人信息数据未超出设定的阈值范围,则记0分;将全部项术后病人信息数据比较后,将记分求和作为第一风险评分。
31.在一个优选例中,所述第二信息收集模块采集的术后病人信息数据包括术后时间、目前左甲状腺素钠服用剂量、术后血清学指标以及术后甲状腺超声信息;所述术后血清学指标包括游离三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、甲状腺球蛋白、癌胚抗原以及血肌酐;所述术后甲状腺超声信息包括甲状腺结节有无、结节级别以及颈部异常淋巴结有无;
32.将术后时间、目前左甲状腺素钠服用剂量、游离三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、甲状腺球蛋白、癌胚抗原、血肌酐、甲状腺结节有无、结节级别以及颈部异常淋巴结有无这十一项参数分别记为a、b、c、d、e、f、g、h、i、j以及k;
33.所述第一风险评分的计算方法如下:
34.将f、g、i、j以及k这五项参数分别与设定的阈值范围进行比较:若超出设定的阈值范围,则记1分;若未超出设定的阈值范围,则记0分;将全部项术后病人信息数据比较后,将记分求和作为第一风险评分;
35.所述第二评估输出模块的具体输出逻辑为:
36.若第一风险评分大于等于2分,则输出设定的第一结果;
37.若第一风险评分小于2分,则继续进行如下判断:
38.判断第二风险评分是否等于0;
39.其中,所述第二风险评分的计算方法如下:
40.将c、d以及e这五项参数分别与设定的阈值范围进行比较:对于参数c或d,若超出设定的阈值范围,则记-1分;对于参数e,若超出设定的阈值范围,则记1分;
41.若第二风险评分等于0,则输出设定的第二结果;
42.若第二风险评分不等于0,则继续进行如下药量判断:
43.若第二风险评分大于0,则根据t_1值输出设定的第三结果;
44.若第二风险评分小于0,则根据t_2值输出设定的第四结果;
45.其中,t1为调整后左甲状腺素钠使用剂量;
46.t2为调整后左甲状腺素钠使用剂量。
47.在一个优选例中,t_1、t_2的计算公式如下:
48.t_1=b+|lg(e-e_0)|/lg(e-e_0)
×
0.125+0.375
49.t_2=b-0.25
50.其中,b为b参数,即目前左甲状腺素钠服用剂量的实际数值;e为e参数,即促甲状腺激素的实际数值;e_0为e参数,即促甲状腺激素的设定标准数值。
51.与现有技术相比,本技术具有以下技术效果:
52.1、本技术提供的基于甲状腺癌淋巴结转移预测模型的评估方法及随访系统可以有效地、精准地对患者进行术前淋巴结转移风险的评估;
53.2、本技术提供的基于甲状腺癌淋巴结转移预测模型的评估方法及随访系统能够更有效的指导病人术后的规范化诊疗。
54.本技术的说明书中记载了大量的技术特征,分布在各个技术方案中,如果要罗列出本技术所有可能的技术特征的组合(即技术方案)的话,会使得说明书过于冗长。为了避免这个问题,本技术上述发明内容中公开的各个技术特征、在下文各个实施方式和例子中公开的各技术特征、以及附图中公开的各个技术特征,都可以自由地互相组合,从而构成各种新的技术方案(这些技术方案均应该视为在本说明书中已经记载),除非这种技术特征的组合在技术上是不可行的。例如,在一个例子中公开了特征a+b+c,在另一个例子中公开了特征a+b+d+e,而特征c和d是起到相同作用的等同技术手段,技术上只要择一使用即可,不可能同时采用,特征e技术上可以与特征c相组合,则,a+b+c+d的方案因技术不可行而应当不被视为已经记载,而a+b+c+e的方案应当视为已经被记载。
附图说明
55.图1是本技术提供的基于甲状腺癌淋巴结转移预测模型的评估系统的流程示意图。
56.图2是本技术提供的基于甲状腺癌淋巴结转移预测模型的评估系统的中央组淋巴结转移模型。
57.图3是本技术提供的基于甲状腺癌淋巴结转移预测模型的评估系统的侧方淋巴结转移模型。
具体实施方式
58.在以下的叙述中,为了使读者更好地理解本技术而提出了许多技术细节。但是,本
领域的普通技术人员可以理解,即使没有这些技术细节和基于以下各实施方式的种种变化和修改,也可以实现本技术所要求保护的技术方案。
59.如图1所示,本技术提供了一种基于甲状腺癌淋巴结转移预测模型的评估系统,包括随访评估子系统;所述随访评估子系统包括术前病人随访评估模块和/或术后病人随访评估模块;所述术前病人随访评估模块包括如下子模块:第一信息收集模块:采集术前病人信息数据,并将采集到的术前病人信息数据发送至第一风险处理模块;第一风险处理模块:接收第一信息收集模块采集到的术前病人信息数据,利用设定的一个或多个风险处理模型进行计算,得到一个或多个风险评分,并将一个或多个风险评分发送至第一评估输出模块;第一评估输出模块:接收第一风险处理模块得到的一个或多个风险评分,将一个或多个风险评分与相应的设定阈值进行比较,从而得到术前随访评估结果;所述术后病人随访评估模块包括如下子模块:第二信息收集模块:采集术后病人信息数据,并将采集到的术后病人信息数据发送至第二风险处理模块;第二风险处理模块:接收第二信息收集模块采集到的术后病人信息数据,利用设定的一个或多个风险处理模型进行计算,得到一个或多个风险评分,并将一个或多个风险评分发送至第二评估输出模块;第二评估输出模块:接收第二风险处理模块得到的一个或多个风险评分,将一个或多个风险评分与相应的设定阈值进行比较,从而得到术后随访评估结果。
60.所述基于甲状腺癌淋巴结转移预测模型的评估系统还包括初诊病人信息录入子系统;所述初诊病人信息录入子系统能够采集初诊病人信息,并将初诊病人信息发送至随访评估子系统。
61.所述初诊病人信息包括姓名、性别、年龄、长期居住省市、吸烟史、饮酒史、高血压病史、糖尿病病史、甲亢病史、甲减病史、手术史、传染病史、食物过敏史、药物过敏史以及家族史中的任一种或任多种组合
62.所述第一信息收集模块采集的术前病人信息数据包括性别、年龄、bmi、术前甲状腺超声信息以及术前化验指标中的任一种或任多种组合。
63.所述术前甲状腺超声信息包括肿瘤最大径和/或肿瘤是否侵犯甲状腺包膜;所述术前化验指标包括癌胚抗原、血肌酐、促甲状腺激素以及甲状腺球蛋白中的任一种或任多种组合。
64.所述第二信息收集模块采集的术后病人信息数据包括术后时间、目前左甲状腺素钠服用剂量、术后血清学指标以及术后甲状腺超声信息中的任一种或任多种组合。
65.所述术后血清学指标包括游离三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、甲状腺球蛋白、癌胚抗原以及血肌酐中的任一种或任多种组合;所述术后甲状腺超声信息包括甲状腺结节有无、结节级别以及颈部异常淋巴结有无中的任一种或任多种组合。
66.所述第一风险处理模块中的风险处理模型包括中央组淋巴结转移模型和/或侧方淋巴结转移模型;所述中央组淋巴结转移模型:基于多医学中心设定数量的甲状腺乳头状癌患者术前术后数据而建立;其中,所述术前术后数据包括病理中央组淋巴结转移和/或短期内中央组淋巴结复发数据;所述侧方淋巴结转移模型:基于多医学中心设定数量的甲状腺乳头状癌患者术前术后数据而建立;其中,所述术前术后数据包括病理侧方组淋巴结转移和/或短期内侧方组淋巴结复发数据;其中,所述短期为6个月;所述第二风险处理模块中的风险处理模型,包括如下模型:将第二信息收集模块采集的术后病人信息数据分别与设
定的阈值范围进行比较:若一项术后病人信息数据超出设定的阈值范围,则记1分;若一项术后病人信息数据未超出设定的阈值范围,则记0分;将全部项术后病人信息数据比较后,将记分求和作为第一风险评分。
67.所述第二信息收集模块采集的术后病人信息数据包括术后时间、目前左甲状腺素钠服用剂量、术后血清学指标以及术后甲状腺超声信息;所述术后血清学指标包括游离三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、甲状腺球蛋白、癌胚抗原以及血肌酐;所述术后甲状腺超声信息包括甲状腺结节有无、结节级别以及颈部异常淋巴结有无;将术后时间、目前左甲状腺素钠服用剂量、游离三碘甲状腺原氨酸、游离甲状腺素、促甲状腺激素、甲状腺球蛋白、癌胚抗原、血肌酐、甲状腺结节有无、结节级别以及颈部异常淋巴结有无这十一项参数分别记为a、b、c、d、e、f、g、h、i、j以及k;所述第一风险评分的计算方法如下:将f、g、i、j以及k这五项参数分别与设定的阈值范围进行比较:若超出设定的阈值范围,则记1分;若未超出设定的阈值范围,则记0分;将全部项术后病人信息数据比较后,将记分求和作为第一风险评分;所述第二评估输出模块的具体输出逻辑为:若第一风险评分大于等于2分,则输出设定的第一结果;若第一风险评分小于2分,则继续进行如下判断:判断第二风险评分是否等于0;其中,所述第二风险评分的计算方法如下:将c、d以及e这五项参数分别与设定的阈值范围进行比较:对于参数c或d,若超出设定的阈值范围,则记-1分;对于参数e,若超出设定的阈值范围,则记1分;若第二风险评分等于0,则输出设定的第二结果;若第二风险评分不等于0,则继续进行如下药量判断:若第二风险评分大于0,则根据t1值输出设定的第三结果;若第二风险评分小于0,则根据t2值输出设定的第四结果;其中,t1为调整后左甲状腺素钠使用剂量;
68.t2为调整后左甲状腺素钠使用剂量。t1、t2的计算公式如下:
[0069][0070]
t2=b-0.25
[0071]
其中,b为b参数,即目前左甲状腺素钠服用剂量的实际数值;e为e参数,即促甲状腺激素的实际数值;e0为e参数,即促甲状腺激素的设定标准数值。
[0072]
下面对本技术提供的基于甲状腺癌淋巴结转移预测模型的评估系统进行进一步说明:
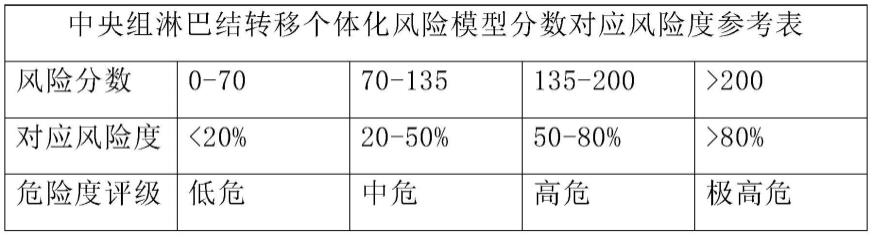
[0073]
本发明提供了一种针对甲状腺乳头状癌病人集合具有术前精准评估颈部淋巴结转移风险功能和术后药量调整的随访功能的评估系统。其中该评估系统包括术前病人随访评估模块,所述术前病人随访评估模块包括第一风险处理模块,所述第一风险处理模块中的风险处理模型包括中央组淋巴结转移模型和/或侧方淋巴结转移模型。下面对前述两种模型进行进一步说明;
[0074]
中央组淋巴结转移模型
[0075]
其中,如图2所示,中央组淋巴结转移个体化风险预测模型,即中央组淋巴结转移模型:优选地,基于多医学中心2000余甲状腺乳头状癌患者术前术后数据建立的淋巴结转移个体化预测模型,预测内容,即术前术后数据包括病理中央组淋巴结转移以及短期内(优选地为术后6个月以内)中央组淋巴结复发。本模型的优势为:(1)基于大样本的回顾性分析,所得到的风险评估模型预测效率高;(2)首次引入了术前血清学指标作为风险因子,对
于甲状腺乳头状癌病人术前淋巴结情况有更全面的评估能力;(3)纳入分析的数据除了术后病理证实有中央组淋巴结转移的病人之外,首次纳入分析短期内(术后6个月)复发的患者,即隐匿性转移的患者,使所建立的模型更全面完善。
[0076]
本技术提供的中央组淋巴结转移个体化风险预测模型所使用的计算公式为:
[0077]
total point=100*(tci score)+86*(multifocality score)+50*(cr score)+38*(cea score)+30*(age score)+25*(bmi score)+12*(rbc score)
[0078]
其中,total point为所有分值;
[0079]
tci score为甲状腺包膜侵犯分值;
[0080]
multifocality score为多病灶分值;
[0081]
cr score为血肌酐分值;
[0082]
cea score为血癌胚抗原分值;
[0083]
age score为年龄分值;
[0084]
bmi score为身体质量指数分值;
[0085]
rbc score为血红细胞。
[0086]
另外,获得中央组淋巴结转移个体化风险预测模型的分数,即分值后,对应风险度参考表,即表1,获得术前随访评估结果。
[0087]
表1为本技术中央组淋巴结转移个体化风险预测模型的风险度参考表
[0088][0089]
侧方淋巴结转移模型
[0090]
如图3所示,本技术提供的侧区淋巴结转移个体化风险预测模型,即侧方淋巴结转移模型:
[0091]
本技术提供的侧方淋巴结转移模型所使用的计算公式为:total point=100*(diameter score)+78*(ng score)+60*(cr score)+58*(multifocality score)+40*(tci score)
[0092]
其中,total point为所有分值;
[0093]
diameter score为侧方淋巴结最大直径分值;
[0094]
ng score为结节性甲状腺肿分值;
[0095]
cr score为血肌酐分值;
[0096]
multifocality score为多病灶分值;
[0097]
tci score为甲状腺包膜侵犯分值。
[0098]
另外,获得侧区淋巴结转移个体化风险预测模型分数,即分值后,对应风险度参考表,即表2,获得术前随访评估结果。
[0099]
表2为本技术侧区淋巴结转移个体化风险预测模型的风险度参考表
[0100][0101]
术后病人随访评估模块
[0102]
表3为术后病人随访评估模块设定标准值参考表:
[0103]
随访信息单位标准值ft3(游离三碘甲状腺原氨酸)pmol/l≤6.3ft4(游离甲状腺素)pmol/l≤24.5tsh(促甲状腺激素)μlu/ml≤0.3甲状腺球蛋白ng/ml≤70癌胚抗原ng/ml≤5血肌酐ng/ml≤133甲状腺结节/无结节级别ti-rads分级i-iii级颈部异常淋巴结/无
[0104]
本技术还包括一种基于甲状腺癌淋巴结转移预测模型的评估方法,该方法是通过本技术的基于甲状腺癌淋巴结转移预测模型的评估系统而得以实现。
[0105]
下面对本技术提供的基于甲状腺癌淋巴结转移预测模型的评估系统进行跟一步地说明:
[0106]
针对目前存在的迫切的临床需求,本技术的发明人整理了多家医疗中心超过2000例甲状腺癌的患者信息及随访情况。通过大型回顾性分析,本技术的发明人建立了一种新型的术前甲状腺癌淋巴结转移的风险预测模型的评估系统,本技术的发明人将风险事件发生设定为术后病理明确淋巴结转移及术后6个月内发现淋巴结复发。通过单因素分析以及多因素分析建立个体化的风险预测模型,中央组转移个体化风险模型纳入了tci(甲状腺包膜侵犯)、multifocality(多病灶)、cr(血肌酐)、cea(血癌胚抗原)、age(年龄)、bmi(身体质量指数)以及rbc(血红细胞)7项风险因素并给出各项因素的风险评分。侧方淋巴结转移个体化风险模型纳入diameter(肿瘤最大直径)、ng(结节性甲状腺肿)、cr(血肌酐)、multifocality(多病灶)以及tci(甲状腺包膜侵犯)5项风险因素并给出各项因素的风险评分。进一步,分别对“中央组转移风险”和“侧方淋巴结转移风险”进行风险分数求和,按照相应的风险度参考表获取对应风险度。通过本术前评估淋巴结转移风险系统,临床医生可以简便清晰地获取甲状腺癌患者术前的淋巴结转移风险情况,进而为下一步的诊疗方案及手术方式的选择起到重要的参考作用。本系统创新性地将术前风险因素进行量化,通过统计学手段将风险因素归结到最终淋巴结转移风险的结局上,有效地解决了临床上甲状腺癌术前评估淋巴结困难地问题,具有良好的临床应用前景。
[0107]
在术后随访模块,即术后病人随访评估模块,本技术的发明人针对甲状腺癌术后
患者随访不规律,用药不规律等临床问题,设计了具有针对性地临床随访及用药辅助系统。根据患者输入的最近的血液复查值及甲状腺超声结果情况,本技术的发明人通过所设计的系统公式分析其术后甲状腺功能的情况,首先判断其是否复发,如出现复发立刻提示进一步就诊,如没有复发可能,则进入药物剂量计算模块,根据前文所述具体公式计算药物的调整后剂量,进而输出结果告知患者。本系统的设计创新性地引入了用药辅助系统,甲状腺癌术后用药单一,用药的调整方式相对公式化,能够通过复杂的计算获得合理的药物使用剂量及方式。用药辅助系统的加入会极大增强患者对于术后随访系统的粘合力,可以很好的解决目前临床上存在的甲状腺癌患者术后随访不规律,随访信息不完整的相关问题。
[0108]
综上所述,本技术的发明人所设计的“基于原创甲状腺癌淋巴结转移预测模型的术前评估及术后随访系统”针对目前甲状腺癌临床诊疗过程中存在的术前及术后的相关问题和需求,创新性地引入了术前淋巴结转移个体化风险预测模型及术后随访及用药辅助系统,赋予了本系统强大的临床信息收集、整合、分析及输出功能,将临床数据更规范地处理,也为其他临床中心提供有依据地参考应用模板。本系统有着较大的临床开发及应用潜力,在未来地甲状腺癌规范化诊疗中将起到重要的作用。需要说明的是,在本专利的申请文件中,诸如第一和第二等之类的关系术语仅仅用来将一个实体或者操作与另一个实体或操作区分开来,而不一定要求或者暗示这些实体或操作之间存在任何这种实际的关系或者顺序。而且,术语“包括”、“包含”或者其任何其他变体意在涵盖非排他性的包含,从而使得包括一系列要素的过程、方法、物品或者设备不仅包括那些要素,而且还包括没有明确列出的其他要素,或者是还包括为这种过程、方法、物品或者设备所固有的要素。在没有更多限制的情况下,由语句“包括一个”限定的要素,并不排除在包括所述要素的过程、方法、物品或者设备中还存在另外的相同要素。本专利的申请文件中,如果提到根据某要素执行某行为,则是指至少根据该要素执行该行为的意思,其中包括了两种情况:仅根据该要素执行该行为、和根据该要素和其它要素执行该行为。多个、多次、多种等表达包括2个、2次、2种以及2个以上、2次以上、2种以上。
[0109]
本说明书包括本文所描述的各种实施例的组合。对“一个实施例”或特定实施例等的单独提及不一定是指相同的实施例;然而,除非指示为是互斥的或者本领域技术人员很清楚是互斥的,否则这些实施例并不互斥。应当注意的是,除非上下文另外明确指示或者要求,否则在本说明书中以非排他性的意义使用“或者”一词。
[0110]
在本技术提及的所有文献都被认为是整体性地包括在本技术的公开内容中,以便在必要时可以作为修改的依据。此外应理解,在阅读了本技术的上述公开内容之后,本领域技术人员可以对本技术作各种改动或修改,这些等价形式同样落于本技术所要求保护的范围。
相关技术
网友询问留言
已有0条留言
- 还没有人留言评论。精彩留言会获得点赞!
1