用于患者接口的热湿交换器的制作方法
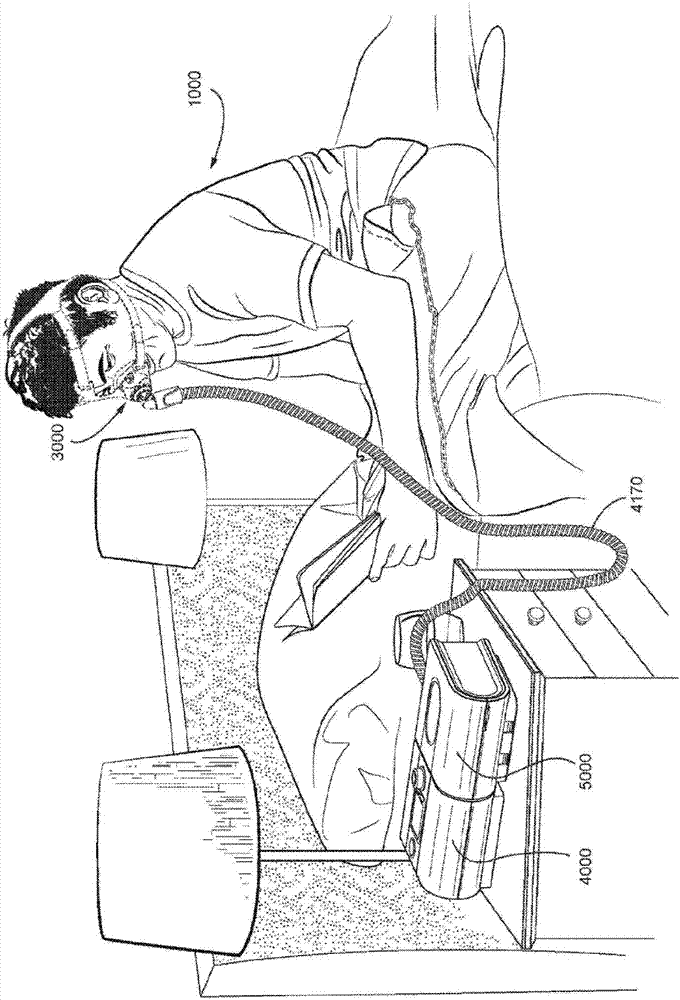
本申请要求于2013年7月29日提交的澳大利亚专利申请号AU2013902810的优先权和2013年8月7日提交的新西兰专利申请号NZ613874的优先权。上述申请中的每个都通过整体引用的方式包含于此。2技术背景2.1
技术领域:
本技术涉及呼吸相关疾病的检测、诊断、治疗、预防与改善中的一个或多个。特别地,本技术涉及医疗设备或装置,以及它们的使用。2.2相关技术描述2.2.1人类呼吸系统及其疾病身体的呼吸系统有助于气体交换。鼻部和嘴部形成到患者气道的入口。气道包括一系列分支管,随着分支管更加深入肺部,分支管变得更窄、更短并且数量更庞大。肺部的主要功能在于气体交换,允许氧气从空气移动到静脉血液中并且允许二氧化碳从静脉血液中移出去。气管分成右主支气管和左主支气管,右主支气管和左主支气管最终进一步分成终末细支气管。支气管构成传导性气道,并且不参与气体交换。气道的进一步分支通向呼吸细支气管,并且最终到达肺泡。肺部的肺泡区域是气体交换发生的地方,并且被称为呼吸区域。参见“RespiratoryPhysiology”,byJohnB.West,LippincottWilliams&Wilkins,9theditionpublished2011。存在一系列呼吸疾病。某些疾病可能以特定的事件为特征,如呼吸暂停、呼吸不足和呼吸过度。阻塞性睡眠呼吸暂停(OSA)是睡眠障碍性呼吸(SDB)的一种形式,其以睡眠期间的事件包括上部气道的闭塞或阻塞为特征。OSA是由异常小的上气道和在睡眠期间舌头、软腭和后口咽壁的区域中的肌张力的正常损耗的结合导致的。该条件导致受影响的患者有时候每晚200到300次地停止呼吸,持续时间通常为30到120秒。这通常导致过多的日间嗜睡,并且这可能导致心血管病和大脑损伤。虽然受影响的人可能没有意识到该问题,但是尤其在中年过胖男性中该综合征是常见的病症。见美国专利4,944,310(Sullivan)。潮式呼吸(CSR)是睡眠障碍性呼吸的另一种形式。CSR是患者的呼吸控制器的障碍,在CSR中存在有节律的交替的增强通气和变弱通气的时期,称为CSR周期。CSR以动脉血管的重复的去氧化和再氧化为特征。由于该重复的氧不足,CSR可能是有害的。在一些患者中,CSR与从睡眠重复的觉醒相关,该重复的觉醒导致多次睡眠中断,增加交感神经活动并且增加后负荷。见美国专利6,532,959(Berthon-Jones)。肥胖性过度换气症候群(OHS)被定义为在没有换气不足的其他已知起因的情况下严重肥胖与醒着的慢性高碳酸血症的组合。症状包括呼吸困难、早晨头痛和日间过度嗜睡。肺慢性阻塞性疾病(COPD)包括具有特定共同特征的下部气道疾病群中的任意一个。这些疾病包括对空气流动阻力增加、呼吸的呼气相延长和肺部的正常弹性缺失。COPD的实例是肺气肿和慢性支气管炎。COPD是由慢性吸烟(主要危险因素)、职业暴露、空气污染和基因因素引起的。症状包括:劳力性呼吸困难、慢性咳嗽和痰液产生。神经肌肉疾病(NMD)是广义的术语,其包括经由内在肌肉病理学直接地或者经由神经病理学间接地损伤肌肉功能的许多疾病和疾患。一些NMD患者的特征在于渐进性肌肉损伤,该渐进性肌肉损伤导致行走能力丧失、被束缚于轮椅、吞咽困难、呼吸肌肉弱化并且最终死于呼吸衰竭。神经肌肉障碍可以被分成快速渐进的和慢速渐进的:(i)快速渐进性障碍:其特征在于经过数月恶化的肌肉损伤并且导致数年内死亡(例如青少年中的肌萎缩性脊髓侧索硬化症(ALS)和杜氏肌肉营养不良(DMD));(ii)可变的或慢速渐进性障碍:特征在于经过数年恶化的肌肉损伤并且仅中度地降低寿命(例如肢带、面肩胛臂的和肌强直性营养不良)。NMD中的呼吸衰竭的症状包括:全身无力增加、吞咽困难、运动和休息时的呼吸困难、疲劳、嗜睡、早晨头痛和注意力不集中和情绪变化。胸壁疾病是导致呼吸肌与胸廓之间的耦合不足的胸廓畸形群。该疾病通常特征在于局限性缺陷并且具有长期高碳酸血症性呼吸衰竭的可能。脊柱侧凸和/或脊柱后侧凸可能导致严重的呼吸衰竭。呼吸衰竭的症状包括:运动性呼吸困难、外周性水肿、端坐呼吸、重复性胸部感染、早晨头痛、疲劳、睡眠质量差和无食欲。一些疗法已被用于治疗或改善这样的病况。另外,其他方面健康的人可以利用这样的疗法来防止出现呼吸疾病。然而,这些具有一些缺点。2.2.2疗法鼻部持续气道正压通气(CPAP)疗法已经用于治疗阻塞性睡眠呼吸暂停(OSA)。前提是持续气道正压通气作为充气夹板,并且可以通过向前和远离后口咽壁推动软腭和舌头来防止上气道闭塞。通过鼻部CPAP疗法治疗OSA可能是自愿的,因此,如果患者发现用于提供这种疗法的设备具有不舒适,难以使用,昂贵或不美观中的一个或多个,他们可能选择不依从该疗法。非侵入性通气(NIV)通过上气道对患者提供通气支持以协助患者进行完整的呼吸和/或通过进行一些或所有的呼吸工作在身体中保持充足的氧气水平。通过患者接口提供所述通气支持。NIV已经用于治疗CSR、OHS、COPD、MD和胸壁疾病。在一些形式中,可以改善这些疗法的舒适性和有效性。非侵入性通气(IV)对不再能够有效地自主呼吸的患者提供通气支持并且可以使用气管切开插管来提供。在一些形式中,可以改善这些疗法的舒适性和有效性。2.2.3诊断和治疗系统可以由治疗系统或设备来提供这些疗法。系统和设备也可用于诊断病况而不治疗它。一种治疗系统可以包括呼吸压力治疗设备(RPT设备),空气回路,增湿器,患者接口和数据管理。治疗系统的另一种形式是下颌再定位设备。2.2.3.1患者接口患者接口可以用于例如通过提供空气流将呼吸设备连接到其用户。空气流可以经由面罩提供给鼻子和/或嘴,经由管提供给嘴或经由气管切开插管提供给用户的气管。取决于待施用的疗法,所述患者接口可以例如与患者的面部区域形成密封,从而有助于气体以足够区别于环境压力的压力例如约10cm水柱的正压来输送以实现治疗。对于其他形式的疗法,如输送氧气,患者接口可能不包括足以促进气体供应以约10cm水柱的正压输送到气道的密封部。患者接口的设计存在许多挑战。面部具有复杂的三维形状。在个体之间鼻子的大小和形状差异很大。由于头部包括骨骼,软骨和软组织,面部的不同区域对机械力的反应不同。下颌或下颌骨可以相对于颅骨的其他骨骼移动。整个头部可能在一段时期的呼吸治疗的过程中移动。作为这些挑战的结果,一些面罩具有显眼、不美观、昂贵、配合差、难以使用以及不舒适(尤其当长时间佩戴或者当患者对系统不熟悉时)中的一个或多个的缺陷。例如,仅设计用于飞行员的面罩,作为个人保护装置的一部分设计的面罩(例如过滤面罩),SCUBA面罩或者用于麻醉剂的施用的面罩对于它们的初始施加来说可能是可忍受的,然而对于长时间例如数个小时的佩戴来说是不期望地不舒适的。这种不适可能导致患者对治疗的依从性降低。如果在睡觉期间佩戴面罩更是如此。鼻部CPAP疗法对于治疗某些呼吸系统疾病非常有效,假设患者依从治疗。如果面罩不舒适或者难以使用,则患者可能不依从治疗。因为常常建议患者定期清洗他们的面罩,所以如果面罩难以清洁(例如难以组装或拆卸),则患者可能不清洁他们的面罩并且这可能影响患者依从性。尽管用于其它用途(例如飞行员)的面罩可能不适合用于治疗睡眠障碍性呼吸,然而设计用于治疗睡眠障碍性呼吸的面罩可能适合用于其他用途。由于这些原因,用于在睡眠期间递送鼻部CPAP的患者接口形成不同的领域。2.2.3.1.1密封形成部分患者接口可以包括密封形成部分。因为它与患者的面部直接接触,密封形成部分的形状和结构可直接影响患者接口的有效性和舒适性。根据密封形成部分在使用中与面部接合处的设计意图部分地描述患者接口的特征。在一种形式的患者接口中,密封形成部分可以包括与相应的左鼻孔和右鼻孔接合的两个子部分。在一种形式的患者接口中,密封形成部分可以包括在使用中围绕两个鼻孔的单个元件。可以将这样的单个元件设计成例如覆盖面部的上唇区域和鼻梁区域。在一种形式的患者接口中,密封形成部分可以包括在使用中围绕嘴部区域的元件,例如通过在面部的下唇区域上形成密封部。在一种形式的患者接口中,密封形成部分可以包括在使用中围绕两个鼻孔和嘴部区域的单个元件。这些不同类型的患者接口可以由它们的制造商通过多种名称命名,包括鼻罩,全面罩,鼻枕,鼻喷(nasalpuff)和口-鼻面罩。可能在患者的面部的一个区域有效的密封形成部分可能在另一个区域不合适,例如是因为患者的脸部的不同的形状、结构、变化性和敏感性区域。例如,覆盖在患者的前额上的泳镜上的密封部可能不适合在患者的鼻子上使用。可以为了大规模制造而设计某些密封形成部分从而使得一种设计配合和舒适并且有效地用于许多各种不同的面部形状和尺寸。达到患者的面部的形状与大规模制造的患者接口的密封形成部分之间失配的程度,两者之一或两者必须改变以便形成密封。一种类型的密封形成部分围绕患者接口的周界延伸,并且意图当对患者接口施加力时,对使用者的面部进行密封,使得密封形成部分与使用者面部面对接合。密封形成部分可以包括空气或流体填充衬垫,或者由诸如橡胶的弹性体制成的弹性密封元件成型或形成的表面。通过此种类型的密封形成部分,如果此配合不充分,则在密封形成部分与患者面部之间将存在间隙,并且将需要另外的作用力来迫使患者接口抵靠患者面部以便实现密封。另一种类型的密封形成部分包括薄的材料的皮瓣密封部(aflapseal),其如此定位在面罩的周界周围以便当在面罩内施加正压时提供针对患者面部的自密封作用。类似先前类型的密封形成部分,如果患者面部与面罩之间的匹配不是良好,则可能就需要另外的力来形成密封,否则面罩可能无意地泄露。此外,如果密封形成部分的形状与患者不匹配,则其在使用中可能起皱或者变弯曲,产生无意的泄露。另一种类型的密封形成部分可包括摩擦配合元件,例如用于插入鼻孔,但有些患者发现这些不舒适。另一种形式的密封形成部分可以利用粘合剂来实现密封。一些患者可能发现不断地对他们脸的涂覆与移除粘合剂是不方便的。在下面的专利申请中公开了转让到瑞思迈有限公司的患者接口密封形成部分技术的范围:WO1998/004,310;WO2006/074,513;WO2010/135,785。鼻枕的一种形式见于PuritanBennett制造的AdamCircuit中。另一种鼻枕或鼻喷是转让给Puritan-Bennett公司的美国专利4,782,832(Trimble等)的主题。瑞思迈有限公司已生产包含鼻枕的以下产品:SWIFT鼻枕面罩,SWIFTII鼻枕面罩,SWIFTLT鼻枕面罩,SWIFTFX鼻枕面罩和LIBERTY全面罩。转让给瑞思迈有限公司的下列专利申请描述了鼻枕面罩:国际专利申请WO2004/073778(除其他事项之外描述瑞思迈SWIFT鼻枕的各方面),美国专利申请2009/0044808(除其他事项之外描述瑞思迈SWIFTLT鼻枕的各方面);国际专利申请WO2005/063,328和WO2006/130,903(除其他事项之外描述瑞思迈LIBERTY全面罩的各方面);国际专利申请WO2009/052,560(除其他事项之外描述瑞思迈SWIFTFX鼻枕的各方面)。2.2.3.1.2定位和稳定用于正空气压力疗法的患者接口的密封形成部分受到空气压力的相应力以中断密封。因此,各种技术已用于定位密封形成部分并且用于维持密封形成部分与患者面部的适当部位的密封关系。一种技术是使用粘合剂。见例如美国专利申请US2010/0000534。然而,这些可能会有些不舒适。另一种技术是使用一个或多个条带和稳定系带。多种此类用具具有不合身、笨重、不舒适以及不便使用中的一个或多个缺陷。2.2.3.1.3通气孔技术一些形式的患者接口系统可能包括通气孔以允许呼出的二氧化碳的排放。通气孔可允许气体从患者接口的内部空间,例如增压室,流动到患者接口的外部,例如到周围环境。通气孔可包括孔口并且在使用面罩时气体可以流动穿过孔口。许多此种通气孔是嘈杂的。其它可能在使用中阻塞并且提供不充分的冲刷(washout)。一些通气孔可能会例如通过噪音或集中的气流打扰患者1000的床伴1100的睡眠。瑞思迈有限公司已经开发了大量改进的面罩通气孔技术。见WO1998/034,665、WO2000/078,381、US6,581,594、US专利申请、US2009/0050156和美国专利申请2009/0044808。现有技术面罩的噪音表格(ISO17510-2:2007,10cm水柱1米压力)(*利用ISO3744中具体规定的测试方法以CAPA模式以10cm水柱测量的仅一个样本)下面列出了多种对象的声压值2.2.3.2呼吸道压力疗法(RPT)设备空气压力发生器在一系列应用中是已知的,例如工业规模的通气系统。然而,用于医疗应用的空气压力生成器具有未被更为普遍的空气压力生成器满足的特殊要求,如医疗设备的可靠性,尺寸和重量要求。另外,即使为医疗设计的设备可能遭受缺点,包括舒适性、噪声、易用性、效能、大小、重量、可制造性、成本和可靠性中的一个或多个。某些RPT设备的特殊要求的一个实例是噪声。现有RPT设备的噪声输出电平表(利用ISO3744中具体规定的测试方法以CAPA模式以10cm水柱测量的仅一个样本)。RPT设备名称A计权声能等级dB(A)年(大约)C系列Tango31.92007带有增湿器的C系列Tango33.12007S8EscapeII30.52005带有H4i增湿器的S8EscapeII31.12005S9AutoSet26.52010带有H5i增湿器的S9AutoSet28.62010用于治疗睡眠障碍性呼吸的一种已知RPT设备是由瑞思迈制造的S9睡眠治疗系统。RPT设备的另一个实例是呼吸机。呼吸机例如瑞思迈StellarTM系列的成人和儿科呼吸机可以对一些患者的侵入性和非侵入性的非依赖性通气提供支持以治疗一些病况,例如但不限于NMD,OHS和COPD。瑞思迈EliséeTM150呼吸机和瑞思迈VSIIITM呼吸机可为适合于成人或儿科患者的侵入性和非侵入性的依赖性通气提供支持以治疗一些病况。这些呼吸机提供具有单或双肢回路的体积和气压通气模式。RPT设备通常包括压力发生器,例如电动鼓风机或压缩气体贮存器,并且被配置为供给空气流到患者的气道。在一些情况下,可以以正压力将空气流供给到患者的气道。RPT设备的出口经由空气回路连接到患者接口,如上述的那些。2.2.3.3增湿器输送未经增湿的空气流可能引起气道的干燥。增湿器与RPT设备和患者接口一起使用产生增湿气体,其最小化鼻粘膜干燥并增加患者气道舒适性。除了在凉爽的气候中,通常对患者接口中和周围的面部区域施加的暖空气比冷空气更舒适。一系列人工增湿设备和系统是已知的,然而它们可能不满足医学增湿器的专业要求。需要时,医学增湿器用于相对于环境空气增加空气流的湿度和/或温度,通常在患者可能睡着或休息的地方(例如在医院)。因此,医学增湿器可能很小以便床边放置,并且它可以被配置为仅增湿和/或加热输送到患者的空气流而不增湿和/或加热该患者的周围环境。例如,基于房间的系统(例如桑拿浴室,空调机,蒸发冷却器)也可以增湿由患者吸入的空气,但它们也会增湿和/或加热整个房间,这可能会导致居住者不舒适。此外,医学增湿器可能具有比工业增湿器更严格的安全限制。虽然已知许多的医学增湿器,然而它们可能具有一个或多个缺点。一些医学增湿器可能提供不充分的增湿,有些难以或不方便由患者使用。2.2.4热湿交换器(HME)热湿交换器通常由泡沫、纸或能够充当冷凝和吸收表面的材料制成。该材料可携带吸湿的盐以改善保水力。适合的盐包括氯化钙。HME可以在RPT疗法中利用,如在PAP疗法中,以部分地回收从患者的气道呼出的气体中存在的热量和水分。该热量和水分可以被保留并且当可以呼吸的气体流在吸气之前流经HME时以被动方式再循环到患者。因此,使用HME可在PAP治疗期间提供所需的水分和湿度(通常公认为>10mg/l)到大多数患者以最小化与使用非增湿环境空气的PAP疗法关联的任何不利影响,同时避免对加热的增湿器系统的需求。使用HME而不是加热的增湿器也可以降低空气输送管中的冷凝引起的闭塞的可能性。在PAP疗法中使用HME可避免对于用加热的增湿器所需要的额外功率的需求,并且可以减少对额外的相关组件的需要。这可以减少制造成本并且还降低了CPAP治疗单元的整体尺寸。在CPAP疗法中使用HME的常见问题涉及HME提供足够的热量和水分同时也最大限度地减少流动阻抗且保持舒适和安全的CO2冲刷水平的能力。流动阻抗可能影响患者呼吸努力(呼吸功)并且也影响事件(呼吸暂停,呼吸不足,打鼾)检测算法,因此,在许多情况下试图将其最小化。此外,还应该考虑通风带来的热量和水分流失以确保HME起作用以抵消这种损失。RPT疗法中的HME的当前配置已经显示可忽略的患者增湿,具有流动阻抗和/或CO2冲刷问题。例如,在弯头内,围绕排气孔或在治疗系统的流量发生器侧放置HME单元已经显示阻抗和/或CO2冲刷的问题,伴随着可忽略的患者增湿(吸湿)益处。在这种结构中,排气流是经过HME的主导流。排气流是从患者或流量发生器流经HME并直接通过通气孔排出的流。另外,HME的当前设计在患者呼气期间不允许足够的湿交换以提供足够的增湿水平给患者。因此,有必要为RPT疗法(如PAP疗法)中的HME使用提供优越的配置和设计,以达到预期的患者增湿同时具有对疗法的流的可接受的阻抗和CO2冲刷。3技术实现要素:本技术涉及提供用于诊断、改善、治疗或预防呼吸疾病的医疗设备,其具有改善的舒适度、成本、功效、使用容易度和可制造性中的一个或多个。本技术的第一方面涉及在呼吸疾病的诊断、改善、治疗或预防中使用的装置。本技术的另一个方面涉及在呼吸疾病的诊断、改善、治疗或预防中使用的方法。本技术的一种形式包括用于输送可呼吸气体流到包括至少患者的鼻孔入口的患者的气道入口的患者接口,所述患者接口包括HME,所述HME包括至少一个波纹状结构。所述波纹状结构可以包括沿波纹状结构表面贯穿HME的多个波纹或槽纹,其中所述波纹状结构保持来自呼气流的水分,并且其中将所保持的水分提供给可呼吸气体流用于增湿。水分可以包括液体和蒸汽形式。也通常将这里所提及的术语“波纹(corrugation)”称为槽纹(flute)并可互换使用。多个波纹增加固定体积内的波纹状结构的表面面积,其使得HME的表面与从患者呼出的空气之间的相互作用增加。这使得患者和HME之间的热湿交换增加并最终可以改进患者接口内的HME的增湿性能到所需水平。此外,增加的增湿性能允许较小的HME发挥作用达到期望的性能水平,从而在患者接口中占据较小的体积。由HME占据的体积可以影响流动阻抗,影响CO2冲刷和/或导致在PAP治疗期间输送给患者的治疗压力损失。因此,每单位体积的波纹状HME材料具有用于水分交换的增加的表面积使得HME对流动阻抗的影响降低。此外,所述波纹允许可呼吸气体流更接近HME的热湿交换表面从而为HME提供每单元体积的高表面积,其能够对患者提供更好的增湿。本技术的一种形式的另一个方面是HME,其中HME取向为使得部分或完全地由HME的波纹限定的多个通道基本上平行于可呼吸气体流的流程。所述通道的取向允许可呼吸气体流沿水分交换层的表面直接流动通过HME,从而降低HME对流动阻抗的影响。本技术的一种形式的另一个方面是一种HME,其可进一步包括基本平坦的基础结构,并且其中所述波纹状结构可以接合到基础结构以形成层。所述波纹状结构可包括上和下折叠部分并且每个下折叠部分可以接合到基础结构。所述基础结构可以形成支撑平面基部,在其中所述波纹状结构可以从其垂直延伸以形成所述层。可替代地,所述层可进一步包括基本上平坦的顶部结构,使得所述波纹状结构设置在顶部和基础结构之间以形成手风琴(concertina)层。所述HME可以由单个手风琴层组成。顶部和基础结构可以对波纹状结构提供结构支撑和保持由波纹形成的通道,从而允许可呼吸气体流沿着波纹状结构的表面通过HME。顶部和/或基础结构可由水分非吸收性材料形成。可替代地,顶部和/或基础结构可以由与波纹状结构相同的材料形成。顶部和/或基础结构的重量可以是介于15-100g/m2之间。顶部和/或基础结构的厚度影响结构的刚性从而影响其提供结构支撑的能力。然而,在最大化顶部和/或基础结构的厚度以提供支撑和最小化厚度以减少HME对流动阻抗的影响之间存在权衡。HME的总厚度是改变每HME的每单位体积的密度和表面积的关键因素。这些因素反过来影响所述HME的整体增湿性能。在本技术的另一种形式中,所述HME可以由形成适于配合在患者接口的增压室内的预定的三维形状的多个层形成。每一层包括波纹状结构和至少一个支撑的基本平坦的基础结构。患者接口具有不同的形状和大小。因此,HME必须符合患者接口的变化的内部体积以便配合在其内壁内。将HME成形为所需的三维形状从而以合适的取向配合在患者接口内是困难的。此外,使HME以正确的取向配合同时保持其增湿功效和降低HME对流动阻抗的影响增加了进一步的复杂程度。通常,在HME的制造中使用的材料不能被模制成产生所需的三维形状而同时保持增湿气体流的能力。因此,以所需的三维形状从多个层形成HME可以在成形HME时提供灵活性而同时保持其增湿性能。本技术的HME可以通过堆叠多个层形成。可以沿着HME的垂直轴垂直地堆叠所述层。堆叠HME材料的层使得HME形成为所需的三维形状同时以合适的取向定位每一层以最大化性能。由每一层内的波纹状结构形成的多个通道可以与相邻层中的波纹状结构的多个通道基本上垂直地排列从而最大化可呼吸气体流经过通道用于水分交换。每一层可以通过激光切割其部分形成以将所述层成形为预定的三维形状。可替代地,可以通过激光切割HME成预定的三维形状来成形整个HME。所述层还可以从不同的尺寸和/或形状形成并且进行组合以形成整体上具有期望的三维形状的HME。具有不同尺寸和形状的层使得所述HME形成为不规则的形状从而适配在患者接口的增压室内。在本技术的另一种形式中,所述HME也可成形成避免与患者的面部接触。所述HME可以包括向内弯曲部分以避免与患者的鼻子或嘴接触。将所述HME定位成极为贴近患者的气道的入口确保最大程度地捕获呼出的水分。然而,应避免或至少最小化与患者的面部的接触以防止不适。因此,理想的是将所述HME成形成遵循患者的面部轮廓从而将所述HME定位为极为贴近患者的气道的入口,同时避免或至少最小化与患者接触。例如,可以弯曲HME以遵循和避免患者接口内的患者的面部的轮廓。在本技术的另一种形式中,将HME配置为具有4-14m2/m3之间的预定的每单位体积的表面积。每单位体积的表面积与HME的增湿性能直接相关。即,具有高的每单位体积的表面积允许HME和湿气源之间的水分交换增加以捕获水分。此外,具有高的每单位体积的表面积的HME允许HME在增压室之内占据的体积最小化。由HME在增压室内占据的体积可影响流动阻抗,影响CO2冲刷和输送至患者的治疗压力。因此,使HME具有高的每单位体积的表面积能够降低HME对流动阻抗的影响。降低每单位体积的表面积的一种方式是在HME内引入波纹。此外,HME可以多个层形成,其中每一层包括波纹状结构。所述波纹状结构形成多个通道并允许可呼吸气体流沿着HME的表面通过通道。实际上,波纹和通道增加HME的每单位体积的表面积。在本技术的另一形式中,将HME选择为具有50-100mm/10分钟之间的吸水速率。更快的吸水速率允许更快的通过HME的水分交换。这允许全面改进HME的水分摄取并随后更快地从HME再输送水分至患者。吸水速率可以通过改变固定体积内的可用HME材料的量来改变。此外,吸水速率也受到可用于水分交换的HME的表面积的影响。因此,可以将HME选择为最大化预定体积内的HME材料的量,同时试图最大化可用于水分交换的HME的每单位体积的表面积。此外,也可以通过加入生物相容的添加剂例如干燥添加剂来增加吸水速率。例如,可以将CaCl2加入到HME。本技术的一种形式的另一方面针对配置为在100L/min的预定流速下具有0-2.5cm之间的H2O的流动阻抗的HME。所述流动阻抗在预定的流速下可以为0-1.6cm之间的H2O。流速是输送给患者接口的可呼吸气体的流量。所述HME包括具有多个波纹的至少一个波纹状结构,所述多个波纹形成多个通道以允许可呼吸气体流沿着波纹状结构的表面通过HME。多个通道可将HME对可呼吸气体流的流动阻挡降低至预定的流动阻抗水平。所述多个通道还可以将波纹状结构的面密度减少到预定的面密度以降低流动阻抗到预定范围内。可以将HME配置为具有预定密度为0.02-0.4g/cm3的至少一个波纹状结构。此外,可以通过增加通道的数量为预定的数量来减少阻塞。也可通过将每个波纹或槽纹的间距增加到1至4mm之间来降低流动阻抗到预定范围内。可以将间距理解为表示由波纹限定的通道的宽度。每个波纹或槽纹的间距是1.7-3.5mm之间。也可以通过增加可呼吸气体流的流程中的多个通道的总体积将流动阻抗降低到所需范围之内。也可以有利的是降低HME对呼出气体流的流动阻抗,以允许从患者接口冲刷的CO2的水平足以防止可能导致呼吸不适的CO2的显著吸入。然而,也期望保持HME对可呼吸气体流的增湿性能以提高呼吸舒适度。为了提高增湿性能到预定水平,可能需要最小量的HME材料在HME内存在。因此,在降低由HME引起的对呼出气体流的流动阻抗的水平和保持其增湿性能之间期望平衡。本技术的一种形式的另一方面是针对可拆卸地接合到患者接口以便输送可呼吸气体流到患者的气道入口的HME,所述患者的气道入口至少包括患者的鼻孔入口,其中,所述HME可以包括周向地围绕所述HME的周向表面的刚性框架,其中,所述框架可配置为可拆卸地接合到患者接口的增压室的内表面从而将HME放置在可呼吸气体流的流程中。所述刚性HME框架可对HME提供结构支撑并提供可拆卸接合部以在患者接口内接合。所述刚性框架包括至少一个接合构件用于接合到患者接口的增压室的内表面。接合构件可以包括用于接合到增压室的内表面的夹子。可替代地,所述接合构件的形式可以选自粘接接合部、夹子、弹性凸缘、挂钩和环。本技术的一种形式的另一个方面是针对HME框架,所述HME框架还包括水分保持储存器以保留和再供应额外水分到HME的HME材料。例如,所述储存器可以再供应所保留的湿气到HME的层。除了通过HME保留水分外,可以为框架提供用于保持水分的附加储存器。例如,所述HME框架的一部分可以由吸水材料形成。这种材料可以是高密度海绵。水分可以由HME的高密度海绵框架通过毛细作用带走并再供应给HME以提供补充水分。本技术的一种形式的另一个方面针对用于输送可呼吸气体流到包括至少患者的鼻孔入口的患者气道入口的患者接口,所述患者接口包括配置成将患者接口的增压室分成第一前室和第二后室的HME。所述HME可位于增压室中以增湿从第一前室流到第二后室的可呼吸气体流。第二后室可以包括用于在患者的面部的一部分上密封的密封形成结构。第一前室可以包括用于接收可呼吸气体流进入第一前室的入口和用于呼出气体流从第一前室冲刷的通气孔。HME在该配置中的该位置可以是有利的,因为其确保来自患者的呼出气体在通过通气孔冲刷之前流过HME以便保留水分。此外,可以将HME放置为确保从入口流出的可呼吸气体流流经HME以再输送所保留的水分到患者。可替代地,还可能在后增压室中放置附加的通气孔以抵消在该体积内积累的CO2。例如,在全面罩的情况下,后增压室中的相比于较小的面罩的额外的体积(即,死腔体积)可以导致在该空间内发生不需要的过量CO2积累。为了减轻这种影响,可以将附加的通气孔邻近患者的气道放置,相对于HME在增压室的后侧或患者侧。在HME的后侧放置通气孔可有助于HME增湿的可呼吸气体流在输送到患者之前排放。为了弥补增湿气体的这种排放,可以通过增加HME增湿预定体积的增压室内的可呼吸气体流的能力来维持整体增湿性能。所述入口可以适于可拆卸地接合至导管以便输送可呼吸气体流进入入口。可以将通气孔配置用于以基本上恒定的流量调节呼出气体的冲刷。患者接口可进一步包括通气孔转接器,其包括通气孔和入口。通气孔转接器还可以适于可拆卸地接合到患者接口的剩余部分以形成增压室。所述通气孔转接器可以通过弹性夹可拆卸地接合到患者接口的剩余部分。通气孔转接器的前部也可形成第一前室的至少一个壁。通气孔转接器可以包括形成用于容纳HME的壳体部分的壁。所述壳体部分可配置成将HME定位至增压室内。通气孔转接器可以确保在使用中通气孔和入口定位在HME的前侧而患者的气道的入口可以定位在HME的后侧。患者接口也可包括衬垫组件,其包括孔和密封形成结构。本技术的一种形式的另一个方面是制造HME的方法,所述HME用于增湿通过患者接口输送的可呼吸气体流,所述HME具有期望的流动阻抗。所述方法包括使HME的至少一个部分起波纹以形成多个通道,从而允许可呼吸气体流通过HME并沿着波纹状结构的表面,以及调整形成通道的波纹的数量以增加经过通道的可呼吸气体流的流速,从而实现期望的流动阻抗。本技术的一种形式的另一个方面是制造用于输送可呼吸气体流到患者的气道的入口的患者接口的方法,所述患者接口包括具有所需增湿性能用于增湿可呼吸气体流的HME。所述方法可以进一步包括制造患者接口;确定用于输送可呼吸气体流到患者的患者接口的增压室的体积,使HME的至少一个部分起波纹以形成多个通道,从而允许可呼吸气体流通过HME并沿着波纹状结构的表面,基于所述增压室的体积调整形成通道的波纹的数量以增加HME的每单位表面积,从而实现所需的更多的绝对湿度,和/或在可呼吸气体流的流程中将HME可拆卸地或永久地固定到患者接口的增压室内。本技术的一种形式的另一方面是制造一种HME的方法,所述HME具有增加的每单位体积的表面积以实现期望的增湿性能用于增湿可呼吸气体流,所述方法可以包括确定期望的增湿性能,使HME的至少一个部分起波纹以形成多个通道,从而允许可呼吸气体流通过HME并沿着波纹状结构的表面,调整形成通道的波纹的数量以增加HME的每单位体积的表面积,和/或堆叠HME成波纹状层以进一步增加HME的每单位体积的表面积从而实现期望的增湿性能。本技术的一种形式的另一个方面是一种制造方法,其用于增加HME的增湿性能以增湿由患者接口输送的可呼吸气体流到期望的水平,所述方法可以包括确定HME的所需要的增湿性能,激光切割穿过HME的多个通道以增加每单位体积的表面积,从而增加HME的增湿性能,和/或通过激光切割增加通道的数量直到实现所需要的增湿性能。本技术的一种形式的另一个方面是患者接口,其以旨在与目标佩戴者匹配的清楚限定的周界形状模制或另外地配置。本技术的一种形式的一个方面是可由人携带的便携式RPT设备,例如在该人的家周围。本技术的一种形式的一个方面是可以在患者的家中洗涤的患者接口,例如在肥皂水中,而无需专门的清洗设备。本技术的一种形式的一个方面是可以在患者的家中洗涤的增湿器罐,例如在肥皂水中,而无需专门的清洗设备。当然,所述方面的一部分可以形成本技术的子方面。此外,子方面和/或方面中的多个可以以多种方式结合在一起并且还构成本技术的其它方面或子方面。通过考虑包含在下面的详细描述、摘要、附图与权利要求中的信息,本技术的其它特征将会显而易见。4附图说明通过实例的方式而不是限制的方式示出本技术,在附图的图中,其中类似的附图标记指代相似的元件,包括:4.1治疗系统图1A示出了一种系统,其包括佩戴患者接口3000的患者1000,以鼻枕的形式,接收来自RPT设备4000的处于正压力下的空气供给。来自RPT设备的空气在增湿器5000中被增湿并且沿空气回路4170传递到患者1000。还示出了床伴1100。图1B示出了一种系统,其包括佩戴患者接口3000的患者1000,以鼻罩的形式,接收来自RPT设备4000的处于正压力下的空气供给。来自RPT设备的空气在增湿器5000中被增湿并且沿空气回路4170传递到患者1000。图1C示出了一种系统,其包括佩戴患者接口3000的患者1000,以全面罩的形式,接收来自RPT设备4000的处于正压力下的空气供给。来自RPT设备的空气在增湿器5000中被增湿并且沿空气回路4170传递到患者1000。图1D显示正经历多频道睡眠记录(PSG)的患者1000。4.2呼吸系统和面部解剖学图2A示出了人类呼吸系统的概况,包括鼻腔和口腔、喉、声襞、食管、气管、支气管、肺、肺泡囊、心脏和横膈膜。图2B示出了人类上气道的视图,包括鼻腔、鼻骨、侧鼻软骨、鼻翼大软骨、鼻孔、唇上、唇下、喉、硬腭、软腭、口咽、舌头、会厌、声襞、食管和气管。图2C是具有所识别的多个表面解剖特征的面部的前视图,包括唇上、上红唇、下红唇、唇下、嘴宽、内眦、鼻翼、鼻唇沟和口角。还指示了上、下、径向向内和径向向外方向。图2D是具有所识别的多个表面解剖特征的头部的侧视图,包括眉间、鼻根点、鼻突点、鼻下点、唇上、唇下,颏上点、鼻梁、鼻翼嵴点,耳根上点、耳根下点。还指示了是前、后、上、下方向。图2E是头部的进一步的侧视图。示出了法兰克福水平和鼻唇角的近似位置。还指示了冠状面。图2F示出了具有所识别的多个特征的鼻子的底视图,包括鼻唇沟,唇下,上红唇,鼻孔,鼻下点,鼻小柱,鼻突点,鼻孔的长轴和矢状面。图2G示出了鼻子的表面特征的侧视图。图2H示出了鼻部的皮下结构,其包括外侧软骨、鼻中隔软骨、鼻翼大软骨、鼻翼小软骨,籽骨软骨,鼻骨,表皮,脂肪组织,上颌骨额突以及纤维脂肪组织。图2I示出了距矢状面大约数毫米的鼻子的中间解剖,用于示出鼻中隔软骨和鼻翼大软骨的内侧脚以及其它。图2J示出了颅骨骨骼的前视图,包括额骨、鼻骨和颧骨。鼻甲示出为上颌骨和下颌骨。图2K利用头的表面的轮廓以及多个肌肉示出了颅骨的侧视图。示出了以下骨头:额骨、蝶骨、鼻骨、颧骨、上颌骨、下颌骨、顶骨、颞骨和枕骨。示出了颏隆凸。示出了以下肌肉:二腹肌、咬肌、胸锁乳突肌和斜方肌。图2L示出了鼻部的前外侧视图。4.3患者接口图3A示出了根据本技术的一种形式的鼻罩形式的患者接口。4.4RPT设备图4A示出了根据本技术的一种形式的RPT设备;图4B示出了根据本技术的一种形式的RPT设备的气动路径的示意图。指出了上游与下游的方向。图4C示出根据本技术的一个方面的RPT设备的电力组件的示意图。图4D示出了在根据本技术的一个方面的RPT设备中实施的算法的示意图。在该图中,实线箭头表示实际的信息流,例如经由电子信号的。图4E是示出由根据本技术的一个方面的图4d的治疗引擎模块执行的方法的流程图。4.5增湿器图5A示出了根据本技术的一个方面的增湿器的等距视图。图5B示出了根据本技术的一个方面的增湿器的等距视图,示出了从增湿器储存器坞5130移除的增湿器储存器5110。图5C示出了根据本技术的一个方面的增湿器的示意图。4.6呼吸波形图6A示出了人在睡觉时的典型呼吸波形模型。图6B示出了通常在约90秒的一段时间的非REM睡眠呼吸期间的患者。图6C示出了在治疗前的患者的多频道睡眠记录。图6D示出了患者正在经历一系列的总阻塞性呼吸暂停时的患者流量数据。图6E示出了患者正在经历低频吸气打鼾时的呼吸的带刻度吸气部分。4.7热湿交换器图7A示出了根据本技术的一个方面的包括单个层7001的HME7000的横截面图。图7B示出了根据本技术的一个方面的HME7000的单个波纹7030的实施例。图7C是示出包括沿着垂直轴和水平轴堆叠的多个层7001的HME7000的示意图。图7D是示出处于预加载以在固定的体积内压紧波纹从而使得层7001的数量在固定的体积内增加的HME的图。图8A示出了波纹状结构7002,其包括多个波纹7030,其中将所述波纹状结构卷起以形成HME7000。图8B示出了根据本技术的患者接口3000的实施例,其包括位于增压室3200内的HME7000。图8C示出了根据本技术的患者接口3000的实施例,其包括位于增压室3200内的HME7000。图8D示出了根据本技术的患者接口3000的实施例,其包括位于增压室3200内的HME7000。图9A显示根据本技术的另一个患者接口3000的分解图,其包括HME7000并容纳在通气孔转接器3410内。图9B显示根据本技术的另一个患者接口3000的分解图,其包括HME7000并容纳在通气孔转接器3410内。图9C示出了根据本技术的患者接口3000的另一实施例的顶视图。图9D示出了根据本技术的患者接口3000的另一实施例的透视图。图9E示出了根据本技术的患者接口3000的另一实施例的后视图。图9F示出了根据本技术的患者接口3000的另一实施例的侧视图。图9G示出了根据本技术的患者接口3000的另一实施例的底视图。图9H示出了根据本技术的患者接口3000的另一实施例的底部透视图。图9I显示根据本技术的患者接口3000的另一实施例的底部透视图。图9J显示根据本技术的患者接口3000的又一实施例的通过图9I的线9J-9J截取的横截面图。图10A示出了可拆卸HME7000的HME框架7003的前视图。图10B示出了可拆卸HME7000的HME框架7003的后视图。图10C示出了可拆卸HME7000的HME框架7003的侧视图。图10D示出了可拆卸HME7000的HME框架7003的底视图。图10E示出了可拆卸HME7000的HME框架7003的第一透视图。图10F示出了可拆卸HME7000的HME框架7003的第二透视图。图11A示出了又一实例的可拆卸HME7000,其中示出了层7001的放大图。图11B示出了可拆卸HME7000的前视图。图11C示出了可拆卸HME7000的后视图。图11D示出了可拆卸HME7000的侧视图。图11E示出了可拆卸HME7000的底视图。图11F示出了图7l的可拆卸HME7000的第一透视图。图11G示出了图7l的可拆卸HME7000的第二透视图。图12A示出了患者接口3000的HME壳体部分3410的前透视图。图12B示出了患者接口3000的HME壳体部分3410的后透视图。图12C示出了患者接口3000的HME壳体部分3410的顶部透视图。图12D示出了患者接口3000的HME壳体部分3410的后视图。图13A示出了选择合适的热湿交换器(HME或HMX)所遵循的示例性过程的流程图。图13B示出了用各种类型的增湿作用增湿的肺失重的图表。图13C示出了形成可以在根据本技术的实施例的HME中使用的波纹状结构的波纹或槽纹配置的多个实施例。图13D示出根据本技术的实施例的多种示例性波纹状结构的参数。图13E示出了用于提供图13D的图表中列出的参数的度量。图14A示出了根据本技术的一个实施例的具有HME的患者接口的后视图。图14B示出了根据本技术的一个实施例的具有HME的患者接口的前透视图。图14C示出了根据本技术的一个实施例的具有HME和支撑膜的患者接口的前透视图。图14D示出了根据本技术的一个实施例的具有HME的患者接口的前视图。图14E示出了根据本技术的一个实施例的具有HME和支撑膜的患者接口的前视图。图14F示出了根据本技术的一个实施例的患者带上的具有HME的患者接口的侧视图。图15A示出了根据本技术的一个实施例的患者带上的具有HME的患者接口的侧视图。图15B示出了根据本技术的一个实施例的具有HME的患者接口的前视图。图15C示出了根据本技术的一个实施例的具有HME和支撑膜的患者接口的后视图。图16示出了根据本技术的一个实施例的HME和支撑膜的后视图。图17是当将HME放置在已知的面罩中时(瑞思迈QuattroFX)比较在不同的治疗压力和流速下比环境湿度增加的湿度。5本技术实施例的详细描述在更详细地描述本技术之前,要理解该技术是可以变化的,不限于本文所述的具体实施例。还要理解在本文的公开中使用的术语仅用于说明本文讨论的具体实施例的目的并且不意图用于限制。关于可以共享一个或者多个共同特征和/或特点的各个实施例而提供下面描述。要理解任何一个实施例的一个或者多个特征可以与另一个实施例或者其它实施例的一个或者多个特征结合。此外,任何一个实施例中的任何单个特征或者特征的组合可以构建又一个实施例。5.1疗法在一种形式中,本技术包括用于治疗呼吸性疾病的方法,该方法包括将正压力施加至患者1000的气道的入口的步骤。在本技术的某些实施例中,经由一个或两个鼻孔对患者的鼻道提供正压力下的空气供给。在本技术的某些实施例中,限制、约束或防止口呼吸。5.2治疗系统在一种形式中,本技术包括用于治疗呼吸性疾病的装置或设备。该装置或设备可以包括用于经由通向患者接口3000的空气回路4170而将例如空气的加压呼吸气体供给患者1000的RPT设备4000。5.3患者接口根据本技术的一个方面的非侵入式患者接口3000包括以下功能方面:密封形成结构3100、增压室3200、定位和稳定化结构3300以及用于连接至空气回路4170的连接端口3600的一种形式。在一些形式中,可以由一个或多个物理部件提供功能方面。在一些形式中,一个物理部件可以提供一个或多个功能方面。使用中,密封形成结构3100设置为围绕患者的气道的入口,使得有助于将正压力下的空气供给至所述气道。5.3.1密封形成结构在本技术的一种形式中,密封形成结构3100提供密封形成表面,并且可以额外地提供缓冲衬垫功能。根据本技术的密封形成结构3100可以由例如硅氧烷的软的、柔韧的弹性材料构成。在一种形式中,密封形成结构3100包括密封凸缘3110和支撑凸缘3120。密封凸缘3110可以包括具有小于大约1mm的厚度、例如为大约0.25mm至大约0.45mm的厚度的相对薄的构件,其围绕增压室3200的周界3210延伸。支撑凸缘3120可以比密封凸缘3110相对更厚。支撑凸缘3120设置在密封凸缘3110和增压室3200的边界边缘3220之间,并围绕周界3210延伸至少一段。支撑凸缘3120是或包括弹簧状的元件并且用于在使用中支撑密封凸缘3110免于弯曲。在使用中,密封凸缘3110可以容易地对增压室3200中的作用在增压室3200底面上的系统压力作出响应以推进密封凸缘3110进入与面部的紧密密封接合中。在一种形式中,非侵入式患者接口3000的密封形成部分包括一对鼻喷或者鼻枕,每个鼻喷或者鼻枕被构建且布置为与患者的鼻子的相应鼻孔形成密封。根据本技术的一个方面的鼻枕包括:截头圆锥体,该截头圆锥体的至少一部分在患者鼻子的下侧形成密封;柄,在截头圆锥体的下侧上且将截头圆锥体连接到柄的柔性区域。此外,本技术的鼻枕连接到的结构包括与柄的基部相邻的柔性区域。柔性区域可以一致行动,以有助于调节截头圆锥体和鼻枕连接到的结构的相对移动(位移和角度二者)的万向接头结构。例如,所述截头圆锥体可以朝着所述柄所连接的结构轴向地移动。在一种形式中,非侵入性患者接口3000包括在使用中在患者的面部的上唇区域(即,唇上)形成密封的密封形成部分。在一种形式中,非侵入性患者接口3000包括在使用中在患者的面部的下巴区域上形成密封的密封形成部分。5.3.2增压室增压室3200可以具有周界3210,其在将在使用中形成密封的区域中成形为与一般人的面部的表面轮廓互补。在使用中,将增压室3200的边界边缘3220放置为与邻近的面部表面极为贴近。通过密封形成结构3100提供与面部的实际接触。密封形成结构3100在使用中围绕增压室3200的整个周界3210延伸。5.3.3定位和稳定化结构本技术的患者接口3000的密封形成部分3100在使用中由定位和稳定化结构3300保持在密封位置。5.3.4通气孔在一种形式中,患者接口3000包括构建和设置为允许呼出的二氧化碳冲刷的通气孔3400。根据本技术的通气孔3400的一种形式包括多个孔,例如约20至约80个孔,或约40至约60个孔,或约45至约55个孔。通气孔3400位于增压室3200中。可替代地,通气孔3400位于解耦结构3500例如转环(swivel)3510中。5.3.5解耦结构在一种形式中,患者接口3000包括至少一个解耦结构3500,例如,转环3510或者球窝3520。5.3.6连接端口连接端口3600允许连接到空气回路4170。5.3.7前额支撑物在一种形式中,患者接口3000包括前额支撑物3700。5.3.8防窒息阀在一种形式中,患者接口3000包括防窒息阀3800。5.3.9端口在本技术的一种形式中,患者接口3000包括可进入增压室3200内的体积的一个或多个端口。在一种形式中,这允许临床医生辅助供氧。在一种形式中,这允许直接测量增压室3200内的气体的性质,如气压。5.4RPT设备根据本技术的一个方面的RPT设备4000包括机械与气动部件4100、电子部件4200并且配置为执行一个或多个算法4300。RPT设备可以具有可以以两个部分形成的外壳体4010、上部4012以及下部4014。另外,外壳体4010可以包括一个或多个面板4015。RPT设备4000包括支撑RPT设备4000的一个或多个内部部件的底架4016。RPT设备4000可以包括把手4018。RPT设备4000的气动路径可以包括一个或多个空气路径项,例如入口空气过滤器4112、入口消音器4122、能够在正压下供给空气的压力发生器4140(例如,鼓风机4142)、出口消音器4124以及一个或多个变换器4270,诸如压力传感器4272以及流动传感器4274。一个或多个空气路径项可以位于将被称为气动块4020的可拆卸的整体结构之内。气动块4020可以位于外壳体4010内。在一种形式中,气动块4020可以由底架4016的一部分支撑或形成为底架4016的一部分。RPT设备4000可以包括供电电源4210、一个或多个输入设备4220、中央控制器4230、治疗设备控制器4240、压力发生器4140、一个或多个保护电路4250、存储器4260、变换器4270、数据通信接口4280和一个或多个输出设备4290。可以将电子部件4200安装在单个印刷电路板组件(PCBA)4202上。在另选的形式中,RPT设备4000可以包括多于一个的PCBA4202。5.4.1RPT设备机械&气动部件RPT设备可包括在一个整体单元中的一个或多个下列部件。在一个替代形式中,一个或多个下列部件可以布置为各个分离的单元。5.4.1.1空气过滤器根据本技术的一个形式的RPT设备可以包括空气过滤器4110,或者多个空气过滤器4110。在一种形式中,入口空气过滤器4112定位在压力发生器4140的气动路径上游的起始处。参见图4B。在一个形式中,出口空气过滤器4114,例如抗菌过滤器,定位在气动块4020的出口与患者接口3000之间。参见图4B。5.4.1.2消音器在本技术的一种形式中,入口消音器4122定位在压力发生器4140的气动路径上游。参见图4B。在本技术的一个形式中,出口消音器4124定位在压力发生器4140与患者接口3000之间的气动路径中。参见图4B。5.4.1.3压力发生器在本技术的一种形式中,用于产生处于正压的空气流或空气供应的压力发生器4140是可控制的鼓风机4142。例如鼓风机4142可以包括具有容纳在蜗壳中的一个或多个推进器的无刷DC电动机4144。鼓风机可以能够以例如高达约120升/分钟的速率输送在从约4cm水柱到约20cm水柱的范围内的正压下,或者以高达约30cm水柱的其他形式的空气供给。鼓风机可以如下列专利或专利申请中的任一项所描述,其内容全部并入本文:美国专利号7866944;美国专利号8638014;美国专利号8636479和PCT专利申请公开号WO2013/020167。压力发生器4140是在治疗设备控制器4240的控制下。在其他形式中,压力发生器4140可以是活塞驱动泵,连接到高压源(例如压缩空气贮存器)的压力调节器,或波纹管。5.4.1.4变换器变换器可以在RPT设备的内部,或RPT设备的外部。外部变换器可以位于例如空气回路(例如患者接口)上或形成空气回路的一部分。外部变换器可以是非接触式传感器的形式,如传送或传输数据到RPT设备的多普勒雷达运动传感器。在本技术的一种形式中,一个或多个变换器4270位于压力发生器4140的上游和/或下游。可以将一个或多个变换器4270构建和布置成测量如在气动路径的该点处的流速,压力或温度的性能。在本技术的一种形式中,一个或多个变换器4270可以位于靠近患者接口3000。在一种形式中,可以将来自变换器4270的信号进行滤波,例如通过低通,高通或带通滤波器。5.4.1.4.1流量变换器根据本技术的流量变换器4274可以基于压差变换器,例如,SENSIRION的SDP600系列压差变换器。在一种形式中,由中央控制器4230接收代表流速的信号,如来自流量变换器4274的总流量Qt。5.4.1.4.2压力变换器根据本技术的压力变换器4272定位成与气动路径流体连通。适当的压力变换器的一个实施例是来自HONEYWELLASDX系列的传感器。另一种合适的压力变换器是来自通用电气的NPA系列的传感器。在一种形式中,由中央控制器4230接收来自压力变换器4272的信号。5.4.1.4.3电动机转速变换器在本技术的一种形式中,电动机转速变换器4276用于确定电动机4144和/或鼓风机4142的旋转速度。可以将来自电动机转速变换器4276的电动机转速信号提供到治疗设备控制器4240。电动机转速变换器4276可以是,例如,速度传感器,诸如霍尔效应传感器。5.4.1.5防溢止回阀(anti-spillbackvalve)在本技术的一种形式中,防溢止回阀位于增湿器5000和气动块4020之间。可以将防溢止回阀构建和布置成减少水将从增湿器5000逆流而上的风险,例如流到电动机4144。5.4.1.6空气回路根据本技术的一个方面的空气回路4170是构建和布置成在使用中允许空气流在两个组件如气动块4020和患者接口3000之间流动的导管或管。特别地,空气回路4170可以与气动块和患者接口的出口流体连接。可以将空气回路称为空气输送管。在某些情况下,可以存在用于吸气和呼气的单独的回路肢。在其他情况下,使用单肢。5.4.1.7氧输送在本技术的一种形式中,将补充氧气4180输送到气动路径中的一个或多个点,例如气动块4020的上游,到空气回路4170和/或患者接口3000。5.4.2RPT设备电气部件5.4.2.1电源电源4210可位于RPT设备4000的外壳4010的内部或外部。在本技术的一种形式中,电源4210仅对RPT设备4000提供电力。在本技术的另一种形式中,电源4210对RPT设备4000和增湿器5000两者提供电力。5.4.2.2输入设备在本技术的一种形式中,RPT设备4000包括按钮、开关或转盘(dial)形式的一个或多个输入设备4220以允许人与设备进行交互。所述按钮、开关或转盘可以是物理设备或者通过触摸屏访问的软件设备。在一种形式中,所述按钮、开关或转盘可以物理地连接到外部壳体4010,或者在另一种形式中,可以与接收器无线通信,所述接收器与中央控制器4230电连接。在一种形式中,可以将输入设备4220构建和布置成允许人选择值和/或菜单选项。5.4.2.3中央控制器在本技术的一种形式中,中央控制器4230是适于控制RPT设备4000的一个或多个处理器。适合的处理器可包括x86INTEL处理器,基于来自ARMHoldings的ARMCortex-M处理器的处理器,如来自STMICROELECTRONIC的STM32系列微控制器。在本技术的某些替代形式中,32位RISCCPU,诸如来自STMICROELECTRONICS的STR9系列微控制器,或16位RISCCPU,如来自MSP430微控制器家族的处理器,由TEXASINSTRUMENTS制造,也可能适合。在本技术的一种形式中,中央控制器4230是专用的电子电路。在一种形式中,中央控制器4230是应用专用集成电路。在另一形式中,中央控制器4230包括分立的电子元件。可以将中央控制器4230配置为从一个或多个变换器4270,以及一个或多个输入设备4220接收输入信号。可以将中央控制器4230配置为对一个或多个输出设备4290,治疗设备控制器4240,数据通信接口4280和增湿器控制器5250提供(多个)输出信号。在本技术的一些形式中,将中央控制器4230配置成实现本文所描述的一个或多个方法,如表示为存储在非暂时性计算机可读存储介质如存储器4260中的计算机程序的一个或多个算法4300。在本技术的一些形式中,中央控制器4230可以与RPT设备4000集成。然而,在本技术的一些形式中,可以通过远程定位设备实施一些方法。例如,所述远程定位设备可以为呼吸机确定控制设置或者通过分析诸如来自本文所述的任何传感器的所存储的数据检测呼吸相关的事件。5.4.2.4时钟RPT设备4000可以包括连接到中央控制器4230的时钟4232。5.4.2.5治疗设备控制器在本技术的一种形式中,治疗设备控制器4240是形成由中央控制器4230执行的算法4300的一部分的控制模块4330。在本技术的一种形式中,治疗设备控制器4240是专用电动机控制集成电路。例如,在一种形式中,使用由ONSEMI制造的MC33035无刷DC电动机控制器。5.4.2.6保护电路根据本技术的一个或多个保护电路4250可以包括电气保护电路、温度和/或压力安全电路。5.4.2.7存储器根据本技术的一种形式,RPT设备4000包括存储器4260,例如,非易失性存储器。在一些形式中,存储器4260可以包括电池供电静态RAM。在一些形式中,存储器4260可以包括易失性RAM。存储器4260可以位于PCBA4202上。存储器4260可以是EEPROM或NAND闪存的形式。另外或者可选地,RPT设备4000包括存储器4260的可拆卸的形式,例如根据安全数字(SD)标准制成的存储卡。在本技术的一种形式中,存储器4260充当在其上存储表达本文所描述的一个或多个方法如一个或多个算法4300的计算机程序指令的非暂时性计算机可读存储介质。5.4.2.8数据通信系统在本技术的一种形式中,提供数据通信接口4280并且连接到中央控制器4230。数据通信接口4280可以连接到远程外部通信网络4282和/或本地外部通信网络4284。远程外部通信网络4282可以连接到远程外部设备4286。本地外部通信网络4284可以连接到本地外部设备4288。在一种形式中,数据通信接口4280是中央控制器4230的一部分。在另一种形式中,数据通信接口4280与中央控制器4230分开,并且可以包括集成电路或者处理器。在一种形式中,远程外部通信网络4282是因特网。数据通信接口4280可以使用有线通信(例如经由以太网或光纤)或者无线协议(例如CDMA,GSM,LTE)以连接到互联网。在一种形式中,本地外部通信网络4284利用一个或多个通信标准,如蓝牙或消费者红外协议。在一种形式中,远程外部设备4286是一个或多个计算机,例如一组网络计算机。在一种形式中,远程外部设备4286可以是虚拟计算机,而不是物理计算机。在这两种情况下,这样的远程外部设备4286可以由适当的授权人诸如临床医生访问。本地外部设备4288可以是个人计算机、手机、平板电脑或遥控器。5.4.2.9包括可选的显示器和警报器的输出设备根据本技术的输出设备4290可采取一个或多个视觉、听觉和触觉单元的形式。视觉显示器可以是液晶显示器(LCD)或发光二极管(LED)显示器。5.4.2.9.1显示驱动器显示驱动器4292接收作为输入的用于在显示器4294上显示的字符、符号或图像,并把它们转换为使显示器4294显示那些字符、符号或图像的命令。5.4.2.9.2显示器将显示器4294配置为响应于从显示驱动器4292接收的命令而在视觉上显示字符、符号或图像。例如,显示器4294可以是八段显示器,在这种情况下,显示驱动器4292转换每个字符或符号例如数字“0”为指示八个相应段是否被激活以显示特定字符或符号的八个逻辑信号。5.4.3RPT设备算法5.4.3.1预处理模块根据本技术的一种形式的预处理模块4310从变换器4270接收作为输入的信号,例如流量变换器4274或压力变换器4272,并执行一个或多个处理步骤,以计算将被用作到另一个模块例如治疗引擎模块4320的输入的一个或多个输出值。在本技术的一种形式中,输出值包括接口或面罩压力Pm,呼吸流量Qr,以及非故意泄漏流量Ql。在本技术的各种形式中,预处理模块4310包括以下算法的一个或多个:压力补偿4312,通气流量4314(例如,故意泄漏),泄漏流量4316(例如,非故意泄漏)和呼吸流量4318。5.4.3.1.1压力补偿在本技术的一种形式中,压力补偿算法4312接收作为输入的指示气动块的出口附近的气动路径中的压力的信号。压力补偿算法4312估计通过空气回路4170的压力降,并提供作为输出的患者接口3000中的估计压力Pm。5.4.3.1.2通气流量在本技术的一种形式中,通气流量计算算法4314接收作为输入的患者接口3000中的估计压力Pm并估计来自患者接口3000中的通气孔3400的空气的通气流量Qv。5.4.3.1.3泄漏流量在本技术的一种形式中,泄漏流量算法4316接收作为输入的总流量Qt和通气流量Qv,并通过计算足够长以至包括若干呼吸循环例如约10秒的时期内的总流量Qt和通气流量Qv之间的差的平均值而提供作为输出的非故意泄露即泄露流量Ql的估计。在一种形式中,泄漏流量算法4316接收作为输入的患者接口3000中的总流量Qt,通气流量Qv和估计的压力Pm,并且通过计算泄漏电导提供作为输出的泄漏流量Ql,并且确定泄漏流量Q1为泄漏电导和压力Pm的函数。可以将泄漏电导计算为等于总流量Qt和泄露流量Qv之间的差的低通滤波的非通气流量,和压力Pm的低通滤波平方根的商,其中低通滤波器时间常数具有足够长以至包括若干呼吸循环例如约10秒的值。5.4.3.1.4呼吸流量在本技术的一种形式中,呼吸流量算法4318接收作为输入的总流量Qt,通气流量Qv和泄漏流量Ql,并且通过从总流量Qt减去通气流量Qv和泄漏流量Ql估计到患者的空气呼吸流量Qr。5.4.3.2治疗引擎模块在本技术的一种形式中,治疗引擎模块4320接收作为输入的患者接口3000中的一个或多个压力Pm,和到患者的空气的呼吸流量Qr,并提供作为输出的一个或多个治疗参数。在本技术的一种形式中,治疗参数是CPAP处理压力Pt。在本技术的一种形式中,治疗参数是压力支持水平,以及目标通气中的一个或多个。在各种形式中,治疗引擎模块4320包括以下算法中的一种或多种:相位确定4321,波形确定4322,通气确定4323,吸气流量限制确定4324,呼吸暂停/呼吸不足确定4325,打鼾确定4326,气道通畅确定4327和治疗参数确定4328。5.4.3.2.1相位确定在本技术的一种形式中,RPT设备4000未确定相位。在本技术的一种形式中,相位确定算法4321接收作为输入的指示呼吸流量Qr的信号并且提供作为输出的患者1000的呼吸循环的相位Φ。在一种形式中,相位输出是吸气或呼气的值的离散变量。在这种形式的一个实现方式中,当呼吸流量Qr具有超过正阈值的正值时将相位Φ确定为具有吸气的离散值,并且当呼吸流量Qr具有比负阈值更负的值时将相位Φ确定为具有呼气的离散值。通过该实现方式中的惯例,可以将吸气期间的相位值设定为0,而可以将吸气期间的相位值设置为1。在一种形式中,相位输出是吸气,吸气中期暂停和呼气中的一个的值的离散变量。在一种形式中,所述相位输出是连续变量,例如从0改变到1,或者从0改变到2π弧度。5.4.3.2.2波形确定在本技术的一种形式中,所述治疗引擎模块4320提供贯穿患者的呼吸周期的大致恒定的处理压力。在本技术的一种形式中,所述治疗引擎模块4320提供了根据压力对相位的波形在呼吸周期内变化的处理压力。在本技术的一种形式中,波形确定算法4322提供作为输出的压力-相位波形P(Φ)。压力-相位波形P(Φ)可以在0和1之间取值。可以将预定波形P(Φ)提供为作为相位值Φ的函数的值P的查找表。可以可选地将预定波形P(Φ)提供为根据预定的参数描述表征波形P(Φ)的一个或多个参数。在一种形式中,对于所有的相位值,所述波形保持在大约恒定的水平。在一种形式中,所述波形是方波,其对于一些相位值具有恒定较高的值,而对于其他相位值具有恒定较低的水平。在这种形式下,返回的参数可以是相位的阈值,高于该阈值,波形从较低水平上升到较高水平。在一种形式中,波形P(Φ)具有两个指数部分,根据多达阈值的相位值的一个时间常数的指数上升,以及高于阈值的相位值的指数衰减。在这种形式下,返回的参数可能是两个时间常数和阈值。5.4.3.2.3通气确定在本技术的一种形式中,通气确定算法4323接收作为输入的呼吸流量Qr,并确定表示患者通气的量度Vent。在一种形式中,通气确定算法4323确定患者通气的当前值Vent,作为呼吸流量Qr的半低通滤波绝对值。5.4.3.2.4确定吸气流量限制在本技术的一种形式中,中央控制器4230执行一个或多个算法4324用于检测吸气流量限制。在一种形式中,算法4324接收作为输入的呼吸流量信号Qr,并提供作为输出的呼吸的吸气部分表现出吸气流量限制的程度的度在本技术的一种形式中,由过零检测器确定每次呼吸的吸气部分。通过内插器沿着每次呼吸的吸气流量-时间曲线内插代表时间点的若干均匀间隔的点(例如,65个)。然后由点描述的曲线通过定标器(ascaler)按比例缩放为具有统一长度(持续时间/周期)和统一面积以去除改变呼吸频率和深度的影响。然后经缩放的呼吸在比较器中与表示正常通畅呼吸的预存储的模板进行比较,类似于图6A中所示的呼吸的吸气部分。在吸气期间的任何时间偏离该模板超过规定阈值(通常为1个缩放单元)的呼吸,诸如咳嗽、叹气、吞咽和打嗝导致的那些,如通过测试元件所确定的,被拒绝。对于未拒绝的数据,通过中央控制器4230为在前的若干吸气事件计算第一个这种缩放点的移动平均数。对于第二个这样的点对相同的吸气事件重复这个过程,以此类推。因此,例如,由中央控制器4230产生65个缩放的数据点并代表前述若干吸气事件例如三个事件的移动平均数。在下文将(例如65个)点的连续更新的值的移动平均数称为“缩放流量”,指定为Qs(t)。可替代地,可以利用单个吸气事件而不是移动平均数。基于缩放的流量,可以计算与部分阻塞的确定相关的两个形状因子。形状因子1是中间(例如32个)缩放流量点的平均值与全部(例如65个)缩放流量点的平均值的比值。在该比值超过统一值的情况下,将呼吸看作是正常的。在比值为统一值或更小的情况下,将呼吸看作是阻塞的。将约1.17的比值看作是部分阻塞和呼吸通畅之间的阈值,并相当于允许保持普通用户的充分氧合的阻塞程度。将形状因子2计算为与单位缩放流量的RMS偏差,所述单位缩放流量采用中间(例如32个)点。将约0.2个单位的RMS偏差视为正常。将为零的RMS偏差视为完全流量限制的呼吸。RMS偏差越接近零,呼吸将被视为更大程度的流量限制。可以将形状因子1和2作为替代选择或组合使用。在本技术的其他形式中,采样点、呼吸和中间点的数目可以与上述的那些不同。此外,所述阈值可以不同于所描述的那些。5.4.3.2.5确定呼吸暂停和呼吸不足在本技术的一种形式中,中央控制器4230执行一个或多个算法4325以便确定呼吸暂停和/或呼吸不足的存在。所述一个或多个算法4325可以接收作为输入的呼吸流量信号Qr并提供作为输出的指示呼吸暂停或呼吸不足已经被检测到的标志。在一种形式中,当呼吸流量Qr的函数下降到低于流量阈值以预定时间段时可以说已经检测到了呼吸暂停。该函数可确定最大流量,相对短期的平均流量,或相对短期的平均流量和最大流量的流量中间值,例如RMS流量。流量阈值可以是相对长期的流量测度。在一种形式中,当呼吸流量Qr的函数下降到低于第二流量阈值以预定时间段时可以说已经检测到了呼吸不足。该函数可确定最大流量,相对短期的平均流量,或相对短期的平均流量和最大流量的流量中间值,例如RMS流量。第二流量阈值可以是相对长期的流量测度。第二流量阈值大于用于检测呼吸暂停的流量阈值。5.4.3.2.6测定打鼾在本技术的一种形式中,中央控制器4230执行一个或多个打鼾算法4326用于检测打鼾。在一种形式中,打鼾算法4326接收作为输入的呼吸流量信号Qr,并提供作为输出的打鼾存在的程度的度量。算法4326可以包括确定在30-300Hz范围内的流量信号的强度的步骤。此外,算法4326可以包括过滤呼吸流量信号Qr以降低背景噪音的步骤,所述背景噪音例如来自鼓风机的系统中的气流的声音。5.4.3.2.7确定气道通畅在本技术的一种形式中,中央控制器4230执行一个或多个算法4327用于确定气道通畅。在一种形式中,气道通畅算法4327接收作为输入的呼吸流量信号Qr,并且确定在大约0.75Hz和大约3Hz的频率范围内的信号的功率。将在这个频率范围内的峰的存在视为指示气道畅通。将不存在峰视为指示气道封闭。在一种形式中,在其内寻求峰的频率范围是在处理压力Pt下的小强迫振荡的频率。在一个实现方式中,强迫振荡的频率是2Hz,振幅是约1cm水柱。在一种形式中,气道通畅算法4327接收作为输入的呼吸流量信号Qr,并且确定心原性信号的存在或不存在。将不存在心原性信号视为指示气道封闭。5.4.3.2.8确定治疗参数在本技术的一种形式中,中央控制器4230执行一个或多个算法4328用于使用由治疗引擎模块4320中的一种或多种其它算法返回的值确定一个或多个治疗参数。在本技术的一种形式中,治疗参数是瞬时处理压力Pt。在这种形式的一个实现方式中,处理压力Pt由下式给出Pt=AP(Φ)+P0(1)其中:·A是压力支持,·P(Φ)是在当前相位值Φ下的压力-相位波形值(在范围0至1内),·P0是基础压力。可以根据参数A和P0的值来限定各种治疗方式。在本技术的这种形式的一些实现方式中,压力支持Α恒为零,所以在整个呼吸循环内处理压力Pt恒等于基础压力P0。这种实现方式通常被归于CPAP疗法的标题下。基础压力P0可以是被规定和/或手动输入到PAP设备4000的恒定值。有时将这种替代方案称为恒定CPAP疗法。或者,可以将基础压力P0连续地计算为由治疗引擎模块4320中的各个算法返回的一个或多个睡眠障碍性呼吸事件如流量限制、呼吸暂停,呼吸不足、通畅和打鼾的指数或测度的函数。有时将该替代方案称为APAP疗法。在这种形式的被称为正压通气的其它实现方式中,压力支持A非零。在一些这样的实现方式中,其中RPT设备4000充当伺服呼吸机,治疗参数确定算法4328将当前通气测度Vent和目标通气值Vtgt作为输入并计算压力支持A的值以使得当前通气测度Vent趋近目标通气值Vtgt。在这样的实现方式中,配置压力-相位波形P(Φ)以便在呼吸循环的吸气部分期间达到较高的值并在呼吸循环的呼气部分达到较低的值。在这样的实现方式中,治疗参数确定算法4328可应用连续控制方法以计算压力支持A。一种这样的连续控制方法是比例-积分(PI)控制,根据其将该压力支持计算为:A=G∫(Vent-Vtgt)dt(2)其中G是PI控制的增益。可以由治疗参数确定算法4328应用的其它连续控制方法包括比例(P),比例-微分(PD)和比例-积分-微分(PID)。被称为离散控制方法的其他控制方法返回的压力支持A是预定值的离散集中的其中一个。图4E是示出作为算法4328的一个实现方式的由中央控制器4230实施的方法4500的流程图。方法4500开始于步骤4520,在该步骤中中央控制器4230比较呼吸暂停/呼吸不足的存在的测量值与第一阈值,并且确定呼吸暂停/呼吸不足的存在的测量值是否超过第一阈值以预定的时间段,这指示呼吸暂停/呼吸不足正在发生。如果是这样,则方法4500前进到步骤4540;否则,方法4500前进到步骤4530。在步骤4540,中央控制器4230比较气道通畅的测量值与第二阈值。如果气道通畅的测量值超过第二阈值,这指示气道是通畅的,则检测到的呼吸暂停/呼吸不足被认为是中枢性的,并且方法4500前进到步骤4560;否则,呼吸暂停/呼吸不足被认为是阻塞性的,并且方法4500前进到步骤4550。在步骤4530,中央控制器4230比较流量限制的测量值与第三阈值。如果流量限制的测量值超过第三阈值,这指示吸气流量受限,则方法4500前进到步骤4550;否则,方法4500前进到步骤4560。在步骤4550,中央控制器4230将处理压力Pt增加预定的压力增量ΔP,假设增加的处理压力Pt将不超过上限Pmax。在一个实现方式中,预定的压力增量ΔP和上限Pmax分别为1cmH2O和20cmH2O。然后方法4500返回到步骤4520。在步骤4560,中央控制器4230将处理压力Pt减小一个减量,假设降低的处理压力Pt将不低于下限Pmin。然后方法4500返回到步骤4520。在一个实现方式中,减量正比于Pt-Pmin的值,使得在不存在任何检测到的事件的情况下Pt到下限Pmin的降低是指数的。在一个实现方式中,将比例的常数设定为使得Pt的指数下降的时间常数τ为60分钟,而下限Pmin是4cmH2O。在其他实现方式中,时间常数τ可以低至1分钟并高达300分钟,或低至5分钟以及高达180分钟。可选地,可以预定Pt的减量,所以在不存在任何检测到的事件的情况下Pt到下限Pmin的降低是线性的。5.4.3.3控制模块根据本技术的一个方面的治疗控制模块4330从治疗引擎模块4320接收作为输入的治疗参数,并且根据治疗参数控制压力发生器4140以输送气体流。在本技术的一种形式中,所述治疗参数是处理压力Pt,并且所述治疗控制模块4330控制治疗设备4245输送气体流,患者接口3000处的面罩压力Pm等于处理压力Pt。5.4.3.4检测故障情况在本技术的一种形式中,中央控制器4230执行用于检测故障情况的一种或多种方法。由所述一种或多种方法检测的故障情况可包括以下中的至少一种:·电源故障(无电源或电源不足)·变换器故障检测·未检测到部件的存在·工作参数超出推荐范围(如压力、流量、温度、PaO2)·测试报警不能产生可检测的报警信号。在检测到故障情况时,相应的算法通过以下的一个或多个表示故障的存在:·启动可听、可视和/或运动(例如振动)报警·发送消息到外部设备·记录事件5.5增湿器5.5.1增湿器概述在本技术的一种形式中,提供了增湿器5000(例如,如图5A中所示)以相对于环境空气改变用于输送给患者的空气或气体的绝对湿度。典型地,增湿器5000用于在输送到患者的气道之前(相对于环境空气)增加绝对湿度和增加空气流的温度。增湿器5000可以包括增湿器贮存器5110,接收空气流的增湿器入口5002以及输送增湿的空气流的增湿器出口5004。在一些形式中,如图5A和图5B所示,增湿器贮存器5110的入口和出口可以分别是增湿器入口5002和增湿器出口5004。增湿器5000还可以包括增湿器底座5006,其可以适于接收增湿器贮存器5110和包括加热元件5240。5.5.2增湿器机械部件5.5.2.1贮水器根据一种布置,增湿器5000可包括配置成容纳或保存将用于空气流的增湿的大量液体(例如,水)的贮水器5110。将贮水器5110配置成容纳预定的最大体积的水以便在至少呼吸治疗的持续时间如一个晚上的睡眠内提供足够的增湿。通常,将贮存器5110配置成容纳数百毫升例如300毫升(ml)、325ml、350ml或400ml的水。在其他形式中,可以将增湿器5000配置为从外部水源诸如建筑物的供水系统接收水供给。根据一个方面,将贮水器5110配置为当空气流穿过RPT设备4000行进时对来自RPT设备4000的空气流增加湿度。在一种形式中,可以将贮水器5110配置为鼓励空气流以曲折路径穿过贮存器5110同时与其中的大量水接触。根据一种形式,贮存器5110可以从增湿器5000拆卸,例如在图5A和图5B所示的横向方向上。还可以将贮存器5110配置为阻止液体从其中流出,诸如当贮存器5110从其正常、工作方向移位和/或旋转时,如通过任何孔和/或在其子部件之间。由于通过增湿器5000增湿的空气流通常被加压,还可以将贮存器5110配置为防止气动压力通过泄漏和/或流动阻抗损失。5.5.2.2传导部分根据一种布置,贮存器5110包括配置为允许来自加热元件5240的热量有效转移到贮存器5110中的大量液体的传导部分5120。在一种形式中,可以将传导部分5120布置为板,虽然其它形状也可以是合适的。所有或部分的传导部分5120可以由导热材料例如铝(例如约2mm厚,例如1mm、1.5mm、2.5mm或3mm),另一导热金属或一些塑料制成。在一些情况下,合适的热导率可以用具有合适的几何形状的不良导电材料实现。5.5.2.3增湿器贮存器坞(humidifierreservoirdock)在一种形式中,增湿器5000可包括配置为接收增湿器贮存器5110的增湿器贮存器坞5130(如在图5B示出)。在一些布置中,增湿器贮存器坞5130可包括锁定部件,如配置为在贮存器坞5130中保持贮存器5110的锁定杆5135。5.5.2.4水位指示器增湿器贮存器5110可包括如图5A-5B所示的水位指示器5150。在一些形式中,水位指示器5150可以为用户诸如患者1000或护理者提供关于增湿器贮存器5110中的水的体积量的一个或多个指示。由水位指示器5150提供的一个或多个指示可包括最大、预定体积的水或其任何部分例如25%、50%或75%或体积诸如200ml、300ml或400ml的指示。5.5.3增湿器电气和热部件增湿器5000可包括多个电气和/或热部件,例如下面列出的那些。5.5.3.1(多个)增湿器变换器代替或除了上述变换器4270,增湿器5000可包括一个或多个增湿器变换器(传感器)5210。增湿器变换器5210可以包括如图5C所示的空气压力传感器5212、空气流量传感器5214、温度传感器5216或湿度传感器5218中的一个或多个。增湿器变换器5210可产生可被传递到控制器例如中央控制器4230和/或增湿器控制器5250的一个或多个输出信号。在一些形式中,增湿器变换器可以位于增湿器5000的外部(诸如在空气回路4170中),同时传递输出信号到控制器。5.5.3.1.1压力变换器除了或代替在RPT设备4000中提供的压力变换器4272,可以对增湿器5000提供一个或多个压力变换器5212。5.5.3.1.2流量变换器除了或代替在RPT设备4000中提供的流量变换器4274,可以将一个或多个流量变换器5214提供给增湿器5000。5.5.3.1.3温度变换器增湿器5000可以包括一个或多个温度变换器5216。所述一个或多个温度变换器5216可经配置以测量一个或多个温度,如加热元件5240和/或增湿器出口5004的下游的空气流的温度。在一些形式中,增湿器5000还可以包括温度变换器5216以检测环境空气的温度。5.5.3.1.4湿度传感器在一种形式中,增湿器5000可包括一个或多个湿度传感器5218来检测气体如环境空气的湿度。湿度传感器5218可以以某些形式朝增湿器出口5004放置以测量从增湿器5000输送的气体的湿度。湿度传感器可以是绝对湿度传感器或者相对湿度传感器。5.5.3.2加热元件在一些情况下可以将加热元件5240提供给增湿器5000以提供热输入到增湿器贮存器5110中的一个或多个水体积和/或空气流。加热元件5240可以包括发热部件,如电阻加热轨道。加热元件5240的一个合适的实例是分层的加热元件,如在PCT专利申请公布号WO2012/171072中所描述的,其整个文档在此通过引用并入本文。在一些形式中,可在增湿器底座5006中提供加热元件5240,在增湿器底座5006处可以将热主要通过传导提供给增湿器贮存器5110,如图5B所示。5.5.3.3增湿器控制器根据本技术的一种布置,增湿器5000可以包括增湿器控制器5250,如图5C所示。在一种形式中,增湿器控制器5250可以是中央控制器4230的一部分。在另一种形式中,增湿器控制器5250可以是单独的控制器,其可以与所述中央控制器4230通信。在一种形式中,增湿器控制器5250可以接收作为输入的例如空气流、贮存器5110和/或增湿器5000中的水的特性(如温度、湿度、压力和/或流速)的测量值。也可以将增湿器控制器5250配置成执行或实施增湿器算法和/或输送一个或多个输出信号。如图5C所示,增湿器控制器可以包括一个或多个控制器,例如中央增湿器控制器5251,经配置以控制加热空气回路4171的温度的加热空气回路控制器5254和/或经配置以控制加热元件5240的温度的加热元件控制器5252。5.6呼吸波形图6A显示睡觉时人的典型呼吸波形模型。横轴是时间而纵轴是呼吸流量。虽然参数值可以变化,然而典型的呼吸可具有下列近似的值:潮气量,Vt,0.5L,吸入时间,Ti,1.6s,最高吸气流量,Q最高,0.4L/s,呼气时间,Te,2.4s,最高呼气流量,Q最高,-0.5L/s。呼吸的总持续时间Ttot是约4秒。人一般以每分钟约15次呼吸的速度(BPM)呼吸,通气Vent是约7.5L/分钟。典型的占空度,Ti与Ttot的比例为约40%。图6B示出了通常在约90秒的非REM睡眠呼吸期间的患者,具有约34次呼吸,被自动PAP治疗,以及面罩压力为约11cm水柱。顶部通道显示血氧饱和度(SpO2),在垂直方向上刻度具有从90至99%的饱和度范围。在示出的整个期间内患者保持约95%的饱和度。第二通道显示定量的呼吸气流,并且在垂直方向上刻度范围从-1到+1LPS,并具有正数的吸气。第三和第四通道中示出胸腹运动。图6C示出治疗前患者的多频道睡眠记录。从上到下具有11个信号通道,具有6分钟横向跨度。顶部两个通道都是来自不同的头皮位置的EEG(脑电图)。第二个EEG中的周期性尖峰代表皮质兴奋和相关活动。第三个通道往下是颏下EMG(肌电图)。觉醒时间周围的增加的活动代表颏舌肌补充(recruitment)。第四&第五个通道是EOG(眼电图)。第六个通道是心电图。第七个通道显示脉搏血氧饱和度(SpO2),从约90%重复去饱和至低于70%。第八个通道是使用连接到差压变换器的鼻插管的呼吸气流。25至35秒的重复性呼吸暂停与10至15秒的与EEG觉醒和增加的EMG活动一致的恢复呼吸的突发交替。第九个通道显示胸部的运动以及第十个显示腹部的运动。腹部显示导致觉醒的呼吸暂停的长度内的渐强运动。由于恢复呼吸增强期间的整体运动,在觉醒期间两者都变得凌乱。因此呼吸暂停是阻塞性的并且情况严重。最底下的通道是姿势,而且在这个实例中其没有显示变化。图6D示出了患者正在经历一系列总阻塞性呼吸暂停的患者流量数据。记录的持续时间是约160秒。流量在大约+1L/s至约-1.5L/s的范围内。每次呼吸暂停持续约10-15s。5.7热湿交换器(HME)5.7.1HME概述图7A至7D示出根据本技术的HME的实施例。图7A示出了包括波纹状结构7002的HME7000的横截面,所述波纹状结构7002包括介于基本平坦的基底顶部结构7010和基本平坦的基底基础结构7020之间的多个波纹7030以形成风琴层7001。层7001包括在波纹状结构7002的上表面和顶结构7010之间形成的多个上通道7012。另外,层7001包括介于波纹状结构7002的下表面和基础结构7020之间的多个下通道7022。HME7000允许可吸入气体流和呼出气体流沿着波纹状结构的表面流经多个上7012和下7022通道以交换热和水分。水分由从患者呼出的呼出气体吸收并保留在波纹状结构7002的材料中。波纹7030、顶部结构7010和/或基础结构7020的材料可以包括纸或能够吸收水和/或热量的纸基材料。波纹7030、顶部结构7010和/或基础结构7020的材料可以是多孔的、水可渗透的和/或透气的。所保留的水分可以随后通过增湿输送到患者的气道的可吸入气体流来重新递送给患者。换言之,输送给患者的气道的可吸入气体的流可以吸收来自HME7000的水分。图7B根据这些实施例示出了HME的各个尺寸。顶部结构7010和/或基础结构7020的厚度在0.03-0.12mm之间。多个波纹7030增加波纹状结构7002的表面积,其为在波纹状结构7002和由多个上7012和下7022通道提供的周围体积之间发生的热湿交换实现有效表面积的增加。顶部结构7010和基础结构7020也可以由与波纹状结构7030相同的热湿交换材料形成。可选地,顶部结构7010和/或基础结构7020可以由不吸收水分的刚性或半刚性材料形成以支撑波纹状结构7002。HME7000的增湿性能取决于在固定的空间体积中提供的HME7000的有效表面面积。有效表面积是暴露于沿着热湿交换发生的HME的表面流动的可吸入气体流的HME7000的表面积。HME7000的每单位体积的表面积可以通过在HME7000的热湿交换部分内提供波纹7030来进行调节。另外,还可以通过调整对HME7000的每单位体积的表面积具有影响波纹或槽纹的鳍厚度、间距或高度中的至少一种来调节每单位体积的表面积。HME7000可以包括沿着HME7000的垂直轴堆叠的多个层7001,如图7C所示。这些层7001可以垂直堆叠,从而使得基础结构7020堆叠在下面的相邻层7001的波纹状结构7002的顶部。也可以存在在水平方向上堆叠的HME的若干层7001。具有包括沿着HME7000的垂直轴堆叠的波纹状结构7002的若干层7001还增加HME的每单位体积表面积。预定体积内的这个增加的表面积使得HME7000的热湿交换效率增加。此外,可以在预加载下压缩层7001,如图7D所描绘的,以增加固定体积内的层的数目以增加每单位体积的表面积。由式:计算预加载,其中P是预加载以及h开始是在压缩之前的波纹或槽纹高度,并且其中h最后是波纹压缩后的高度。可选地,HME7000的最终三维形状可以通过组合不同尺寸和形状的层7001形成,以产生适于在患者接口3000的增压室3200内配合的具有不规则形状的HME7000。可以激光切割层7001以形成所希望的形状和大小。如图8A到8D所示,显示一个替代实施例,HME7000可由单个条状层7001卷成,所述单个条状层7001包括从基础结构7020的表面延伸以形成多个波纹7030的波纹状结构7002。所述单个条状层7001可以卷起从而使得波纹7030的上折叠部分7031接合基础结构7020的下表面。该配置确保多个通道7012保持在每卷单个条状层7001之间。HME7000可以定位于患者接口3000的增压室3200内。图9A至9J,示出本技术的另一个实施例。在本实施例中的患者接口3000具有包括多个衬垫组件接合构件3135的可拆卸地接合的衬垫组件3130,所述多个衬垫组件接合构件3135的形式是包括可拆卸地接合到面罩框架3250的弹性凸缘的夹子。面罩框架3250包括沟槽或孔形式的面罩框架接合构件3155,其允许衬垫组件接合构件3235的弹性凸缘经过并可拆卸地与之接合。可选地,衬垫组件3130可通过其他方法,如钩、粘合剂、啮合或摩擦接合来接合于面罩框架。衬垫组件3130包括密封形成结构3100。密封形成结构3100可以与患者的气道的入口形成密封。此外,患者接口3000的密封形成结构3100可以包括一对鼻喷或鼻枕,每个鼻喷或鼻枕被构建和布置成与患者的鼻子的相应鼻孔形成密封。可选地,密封形成结构可以与鼻孔和嘴形成密封。示例性患者接口3000还包括与患者接口3000可拆卸地接合的可拆卸的HME7000并且HME7000可以位于通气孔转接器3410的HME壳体部分3420内。HME7000可以包括位于HME框架7003上的至少一个HME接合构件7004。所述至少一个HME接合构件7004可包括夹子并且其中的每一个都可以可拆卸地接合相应的通气孔转接器接合构件3415。通气孔转接器3410可以包括通气孔3400和位于其前侧的面罩入口3260。通气孔转接器3410可适于可拆卸地接合到患者接口3000的其余部分并且定位可拆卸接合的HME7000于其HME壳体部分3420内。通气孔转接器3410可以定位可吸入气体的流程中的HME7000于患者接口3000的增压室3200内并且可以定向HME的多个通道7012和7022与可吸入气体流的流程基本上一致或平行,从而允许通过HME的流经过通道7012和7022。将HME7000放置在与患者的气道的入口靠近的位置可以最大限度地捕捉和保留在呼气期间提供给HME7000的材料的水分。此外,通道7012、7022的取向还可以允许从患者呼出的增湿的气体流反向流过HME的通道7012,7022。在图12A至12D中示出的通气孔转接器3410可以定位HME7000在增压室3200内并可以划分增压室3200成前增压室3240和后增压室3230。HME7000的这种放置可以将通气孔3400和入口3260放置在HME7000的前侧,作为前增压室3240的一部分,同时患者的气道的入口位于HME7000的后侧,邻近后增压室3230。该配置可以允许从患者呼出的气体流在排放之前流入后增压室3240,其允许任何湿气在从通气孔3400损失之前保留在HME7000中。此外,该配置也在再输送所捕获的湿气到患者之前允许可吸入气体流流经HME7000。因此,壳体部分3410可以提供用于通过位于患者接口3000的流程中的HME7000再输送增湿的空气到患者的配置。通气孔转接器3410还可以包括接收部分3440来接收HME框架7003的相应的接合构件7004。接收部分3440可以可释放地与接合构件7004以卡扣结合。通气孔转接器3410还可以包括附接构件3450以可释放地连接通气孔转接器3410到面罩框架3250。附接构件3450可用扣合件附接通气孔转接器3410到面罩框架。另外,也可以在后增压室3240中的HME的后侧放置辅助通气孔3401以抵消在该体积内积累的CO2。例如,在全脸面罩的情况下,与较小的面罩相比,后增压室3240中的额外体积(即死空间体积)可能导致在该空间内发生不希望的和/或过度的CO2积累。为了减轻这种影响,可以在HME7000的后侧或患者侧、接近患者的气道放置辅助通气孔3401。在HME7000的后侧放置辅助通气孔3401将导致增湿的可吸入气体流在输送到患者之前的一些排放。为了补偿增湿空气的这种排放,可以通过增加HME7000在增压室3400的预定体积内增湿可吸入气体流的能力保持整体增湿性能。通气孔转接器3410还可以包括挡板3430以分离进入的可吸入气体流和CO2冲刷流。挡板3430可以使这些气体流彼此分离从而使得这些气体流不相互干扰。通过引用以其整体并入本文的美国专利第7934501号描述了可能适用于示例性患者接口3000的挡板的进一步的实施例和特征。图10至10F描绘了根据本技术的HME框架7003的实施例。HME框架7003可包括一个或多个接合构件7004。接合构件7004可与通气孔转接器3410可释放地接合。可选地,接合构件7004也可以允许HME框架7003与患者接口3000的增压室3200或面罩框架3250直接和可释放地接合。HME框架可包括一个或多个框架孔7006以允许可吸入气体流和/或呼出气体流流动穿过框架孔7006并通过HME层7001。HME框架7003还可包括一个或多个HME保持构件7005。HME保持构件7005可以容纳HME层7001在适当的位置并且HME保持构件7005也可以为HME框架7003提供结构支撑。可以将HME保持构件7005提供到HME框架7003的前部和/或后部。分别在图10A和10B中示出的前视图和后视图中,HME框架7003具有大致矩形的形状。应当理解,HME框架7003具有其他形状以及在患者接口3000内提供最有效的空间利用。例如,HME框架7003可具有方形、椭圆形、圆形、三角形或者其它多边形形状。相应地,取决于HME框架7003的形状可以将HME层7001成形为符合HME框架7003的内部形状。图10D示出了HME框架7003的顶视图并且在此视图中可以看出,根据本技术的这个实施例的HME框架7003在其横向端部向后扫掠以说明患者接口3000的形状。应当理解,HME框架7003还可具有从该视图看同样平坦或向前扫掠的轮廓,取决于患者接口3000的形状。如在图11A到11G中示出的,HME7000可在层7001中堆叠并进一步包括刚性支撑HME框架7003。HME层7001可以通过一个或多个HME保持构件7005保留在HME框架7003内。HME框架7003可包括与由波纹7030限定的多个通道7012和7022对齐的框架孔7006并且贯穿HME7000的层7001。框架孔7006允许气体流在两个方向上流动通过HME,其允许热湿交换以被保留并再输送给患者。HME框架7003的向内弯曲的预定的三维形状适于配合到患者接口3000的增压室3200内并且在将患者接口3000放置在脸上时避免与患者的脸接触。可以提供其它预定的三维形状以避免与患者的脸接触同时保持HME7000在患者接口3000的增压室3200内配合的能力。图13A示出了可以被遵循以便选择合适的热湿交换器(HME或HMX)的示例性方法的流程图。示例性方法可用于测试HME是否能够达到与增湿性能相关的期望参数。这个方法改编自ISO9360。该方法包括模拟增湿肺和在各种试验条件下将所述肺放置为与患者接口流体连通。试验条件可以包括:i)无增湿ii)使用面罩中HME的被动增湿。使用包括多个层的波纹状HME,其包括图13C中示出的F-槽纹的波纹状结构,具有图13D中列出的‘受试HME(槽纹F)’下的性质。iii)在23℃,RH80%下利用有源增湿器H5i的主动增湿iv)在30℃,RH80%下利用有源增湿器H5i的主动增湿如在图13B中显示的示例性结果所示,增湿的肺重量减轻用作模拟RPT疗法下患者的肺的湿度损失的指标。正如预期的,无增湿ⅰ)显示最高的重量减轻,模拟RPT疗法下通过患者的湿度损失而没有任何额外的增湿。这可能最终导致呼吸不适。被动增湿比通过H5i在23℃,RH80%下的主动增湿表现更好。被动增湿也与使用有源增湿器H5i在30℃,RH80%下的极端增湿表现接近。在15.5℃,RH30%的环境条件下进行试验。按照图13D所列举的在‘受试HME(槽纹F)’下列举的性能,用于测试的HME在6%的预加载下,具有5.4m2/m3的每单位体积的表面积。图13C示出了形成在无预加载的HME中包括的波纹状结构的各种波纹或槽纹配置。F-槽纹可以用于形成包括HME的多个波纹状层的波纹状结构。在一个未预加载和装配的配置中,波纹状结构可以由高度为0.9mm和纸张等级为65gsm的瓦楞纸形成。图13D示出了根据本技术的实施例的各种波纹状结构的参数。包括槽纹F配置中的多个层的“受试HME”在6%的预加载下。这种配置为HME提供了8360mm3的总体积和5.42m2/m3的每单位体积总表面积。据发现总流量阻抗是0.47cm水柱。最佳条件下的HME可包括在32%预加载下堆叠的26层,得到4560mm3的总体积和7.5m2/m3的每单位体积表面积。该HME具有1.6cm水柱的流动阻抗,其可以提供具有在可接受的阻抗范围内的改进的增湿性能的较小的HME。图13E示出了所测量的尺寸以提供在图13D中列出的参数。波纹周长是形成单个波纹或槽纹的纸材料的长度。如图13D所列举的,由于增加预加载以压缩波纹到较小的体积,该长度保持在受试HME和最优HME之间。将预加载下的压缩力施加到波纹的折叠部分以减小槽纹高度,同时保持槽纹间距。堆叠表示多个层竖直堆叠成示出的三维形状,其中,随着预加载的增加,堆叠高度减小,从而增加HME的每单位体积表面积。该技术的实施例是针对位于各种全脸患者接口3000的功能性死空间内的HME7000(参照图14A到图14F,图15A至图15和图16)。可以将HME7000定位在增压室3200中使得其保持在患者的1000呼吸道和患者接口3000的面罩通气孔3400/入口3260之间。HME7000可以由支撑膜7050支持并保持在适当的位置,可以将支撑膜7050连接到增压室3200的内壁。在这些实施例中HME7000的形式是圆形的并且具有约为5-10mm的厚度。可选地,可以将HME材料成形为直接组装到增压室3200的内部轮廓的轮廓形状,其中,HME可呈现与增压室3200的内部互补的形状。在这种情况下,形状可以是厚度为大约1-10mm的三维表面。在根据本技术的一个方面的非侵入性患者接口3000的一个实施例中,患者接口3000可以包括以下功能方面:密封形成结构3100,增压室3200,位于增压室3200内的功能性死空间中的HME6000,构造成保持HME7000在适当位置的支撑膜7050,定位和稳定化结构3300和用于连接到空气回路4170的连接端口或入口3260。在一些形式中,可通过一个或多个物理部件来提供功能方面。在一些形式中,一个物理部件可以提供一个或多个功能方面。在使用中,将密封形成结构3100布置为围绕到患者的气道的入口从而便于空气以正压供给气道。也可以提供一种定位和稳定化结构3300以可释放地固定患者接口3000到患者1000。定位和稳定化结构3300可以包括长度可调节的多个条带以允许患者接口舒服和牢固地安装到患者1000,使得通过密封形成结构3100围绕患者的气道形成气力密封。还可以提供条带连接器3301以可释放地固定定位和稳定化结构3300的条带到患者接口3000。定位和稳定化结构3300的条带可包括用于长度调整并允许定位和稳定化结构3300的条带连接到条带连接器3301以及从条带连接器3301分离的钩和环材料。应当理解,条带连接器3301可以可释放地附接到患者接口3000或者它可以与其整体形成。可以改变HME7000在患者接口内的定位以调节吸湿性能。例如可以调节HME和患者1000的气道之间的距离。另外,也可以调节HME7000和通气孔3400和/或入口3260之间的距离。调节HME7000的定位可以通过调节HME7000相对于患者1000的气道的位置来改变HME的吸湿性能。即,HME7000与患者1000的气道越接近,其在呼气期间越接近湿度源以及在吸入期间越接近增湿的目标。然而,可以将HME7000定位成使得其避免与患者的脸接触。同样地,调节HME7000的位置也可能由于相对于入口3260的定位而影响对流动的阻抗,并影响受到通气孔3400的相对位置的影响的对CO2冲刷的作用。通过将HME7000定位在患者接口3000的功能性死空间中,HME可能占据相比于HME7000将在空气输送导管或弯头内占据的体积更大的体积。这反过来可以允许更大的灵活性来将HME7000定位在较大的体积中以最小化对治疗流量的阻抗和CO2冲刷,同时允许吸湿性能的最大化。虽然所有的上述好处也适用于模塑HME插入物,然而所述HME插入物概念可以提供更大的设计控制并且可以减少矛盾功能之间的折衷。同样地,也可以改变HME7000的厚度和面积以调节这些特性。例如,具有增加的表面积的HME7000可以具有增加的吸湿性能。此外,较薄的HME7000可以增加其渗透性并因此降低阻抗。在这些实施例中,可以将柔性支撑膜7050定位成在增压室3200的内壁之内连接和在患者接口3000的功能性死空间内支撑HME7000。柔性支撑膜7050可以由柔性材料诸如硅氧烷制成但也可以从HME材料制成。该柔性允许容易地操纵和移动保持HME7000的柔性支撑膜7050。此外,柔性支撑膜7050可以不可渗透从患者1000的气道呼出的增湿空气以避免通过通气孔3400的任何增湿损失。柔性支撑膜7050的不渗透性可以确保呼出的增湿空气通过HME7000以便最大化吸湿性能。在另一实施例中,可以将HME7000定位在患者接口3000的增压室3200内的功能性死空间中,以由支撑膜7050支撑的鼻罩的形式。在本技术的一个实例中,使用HumifloHME测量高于周围湿度的增加的湿度,如图17所示,具有35cm的直径,体积为10cm3。将HME定位在瑞思迈QuattroFX患者接口的功能性死空间中。值得注意的是,在患者接口处的泄露可导致通过患者接口的增压室的流速的平均值增加,最终由于通过系统的损失通过降低患者接口内的湿度而具有负面影响。在4cm的H2O至20cm的H2O的治疗压力范围内(在20L/min至50L/min的流速范围内)测量增加的湿度。图17示出增加大约5mg/L至18mg/L的所增加的绝对湿度。更具体地,该图显示在相同的流速下的9.5mg/L至17.5mg/L的所增加的绝对湿度。在特定的压力下的随着时间的湿度在吸气期间发生的最小湿度和呼气期间的最大湿度的范围内。在整个呼吸循环测得的平均湿度作为比较度量。5.8术语在本技术的特定形式中,可以应用以下定义中的一个或多个,以用于本技术的公开的目的。在本技术的其他形式中,可以应用可替换的定义。5.8.1常规的空气:在本技术的某些形式中,可以将空气理解为大气空气,而在本技术的其他形式中,可以将空气理解为可呼吸的气体的一些其它组合,例如富含氧气的大气。环境:在本技术的某些形式中,可以将术语环境理解为(ⅰ)处理系统或患者的外部和(ii)直接围绕处理系统或患者。例如,关于增湿器的环境湿度可以是直接围绕增湿器的空气的湿度,例如患者正在睡觉的房间的湿度。这样的环境湿度可能不同于患者正在睡觉的房间外的湿度。在另一实施例中,环境压力可以是直接围绕身体或在身体外部的压力。在某些形式中,环境(例如,声学)噪声可以被认为是在患者所位于的房间内的背景噪声水平,除了例如由RPT设备产生或源自面罩或患者接口的噪音。环境噪声可以由房间外的源产生。连续气道正压力(CPAP):CPAP治疗表示在相对于大气连续为正的并且在患者的呼吸周期期间近似恒定的压力之下应用空气供应到气道入口。在一些形式中,在气道入口处的压力将在呼气期间略微更高并且在吸气期间略微更低。在一些形式中,在患者的不同呼吸周期之间该压力将变化,例如响应于部分上气道阻塞的指示的检测而增加,并且在缺乏部分上气道阻塞的指示的情况下减小。5.8.2呼气周期方面呼吸暂停:当流量下降到预定阈值以下一段时间例如10秒时,将认为发生呼吸暂停。当尽管患者努力但是气道的一些阻塞仍不允许空气流动时,认为发生阻塞性呼吸暂停。当检测到由于呼吸努力降低或者呼吸努力缺失而导致的呼吸暂停时,认为已发生中枢性呼吸暂停,尽管气道是开放的。当呼吸努力的减少或缺失与气道阻塞同时发生时,则发生混合性呼吸暂停。呼吸速率:患者的自主呼吸的速率,通常以每分钟呼吸测量。工作周期:吸气时间Ti与总呼吸时间Ttot的比值。努力(呼吸):据认为呼吸努力是由试图呼吸的自主呼吸人员完成的工作。呼吸周期的呼气部分:从呼气流量开始到吸气流量开始的时期。流量限制:流量限制将被认为是其中患者努力的增加不会产生流量的相应增加的患者呼吸的事态。当在呼吸周期的吸气部分期间发生流量限制时,可以描述为吸气性流量限制。当在呼吸周期的呼气部分期间发生流量限制时,可以描述为呼气性流量限制。流量受限吸气波形的类型:(ⅰ)展平:具有上升接着是相对平坦的部分,随后下降。(ⅱ)M形:具有两个局部峰,一个在前缘且一个在后缘,以及两峰之间的相对平坦的部分。(ⅲ)椅形:具有单个局部峰,该峰在前缘,随后是相对平坦的部分。(ⅳ)反向椅形:具有相对平坦的部分,随后是单个局部峰,该峰在后缘。呼吸不足:呼吸不足将被认为是流量减小,而不是流量的中断。在一种形式中,当在流量降低到阈值之下一段时间时,则可以认为已发生呼吸不足。当由于呼吸努力减少而检测到呼吸不足时,将认为已经发生中枢性呼吸不足。在成人的一种形式中,下面的任一种都可以被视为呼吸不足:(i)患者呼吸减少30%至少10秒加上与之相关的4%的减饱和;或者(ii)患者呼吸减少(但是小于50%)至少10秒,具有至少3%的相关减饱和或者觉醒。呼吸过度:流量上升到比正常流量更高的水平。呼吸周期的吸气部分:从吸气流量的开始到呼气流量的开始的时期将被认为是呼吸周期的吸气部分。开放(气道):气道打开的度或者气道打开的程度。开放的气道是打开的。气道开放可以是量化的,例如具有值一(1)的是开放的,并且具有值零(0)的是闭合的(阻塞的)。呼气末正压力(PEEP):在呼气结束时存在于肺部中的高于大气的压力。最大流量(Qpeak):在呼吸流量波形的吸气部分期间的流量的最大值。呼吸流量、气流、患者气流、呼吸气流(Qr):可以将这些同义的术语理解为RPT设备的呼吸气流的估计,其与作为通常由升每分钟所表示的由患者经历的实际呼吸流量的“真实呼吸流量”或“真实呼吸气流”相反。潮气量(Vt):当未施加额外努力时,在正常呼吸过程中吸入或呼出的空气的体积。(吸气)时间(Ti):呼吸流量波形的吸气部分的持续时间。(呼气)时间(Te):呼吸流量波形的呼气部分的持续时间。(总)时间(Ttot):在一个呼吸流量波形中的吸气部分的开始与下一个呼吸流量波形的吸气部分的开始之间的总持续时间。典型的最近通气:一种通气值,其中,在某些预定时间量程内的最近值倾向于集中在该通气值周围,即,最近的通气值的中心趋势的测度。上气道阻塞(UAO):包括部分和总上气道阻塞。这可能与流量限制的状态相关,其中,流量的水平仅略微地增加或者甚至随着穿过上气道的压力差增加而减小(Starling阻力器行为)。通气(Ventilation)(通气(vent)):通过患者呼吸系统交换的气体的总量的测度,包括每单位时间的吸气与呼气流量。当表述为体积每分钟时,此量通常称作为“每分钟通气量”。有时候仅仅简单地将每分钟通气量作为体积给出,可以理解为每分钟的体积。5.8.3RPT设备参数流速(或流量):每单位时间输送的空气的瞬时体积(或者质量)。尽管流速与通气具有相同大小的每单位时间体积或者质量,但是流速是在更短的时间周期来测量的。在一些情况中,提及流速将是提及标量量,即仅具有量值的量。在其它情形中,提到流速将是提及矢量,即具有量值和方向的量。当将其称为符号量时,对于患者的呼吸周期的吸气部分,流速名义上可以是正的,因此对于患者的呼吸周期的呼气部分是负的。流速将给以符号Q。总流量Qt是离开RPT设备的空气的流量。通气流量Qv是离开通气孔以允许呼出气体的冲刷的空气流速。泄露流量Ql是从患者接口系统非故意泄露的流速。呼吸流量Qr是接收到患者呼吸系统中的空气的流速。泄露:术语泄露将被视为到周围环境的空气流。泄露可以是故意的,例如,以允许呼出CO2的冲刷。泄露可以是非故意的,例如,由于面罩与患者面部之间的不完全密封。在一个实施例中,泄漏可能发生在转环弯管中。噪声,传导的(声学的):本文件中的传导噪声指的是由气动路径诸如空气回路和患者接口以及在其中的空气输送到患者的噪声。在一种形式中,传导噪声可通过在空气回路的末端测量声压级进行定量。噪声,辐射的(声学的):本文件中的辐射噪声指的是由环境空气输送到患者的噪声。在一种形式中,可根据ISO3744通过测量所讨论的对象的声功率/压力级定量辐射噪声。噪声,通气(声学的):本文件中的通气噪声指的是由空气流通过任何通气孔诸如患者接口中的通气孔所产生的噪声。压力:每单位面积的力。可以在包括cm水柱、g-f/cm2、百帕斯卡的单位范围中测量压力。1cm水柱等于1g-f/cm2并且接近0.98百帕斯卡。在此说明书中,除非另有说明,压力以cm水柱的单位给出。在患者接口中的压力给予符号Pm。而处理压力,它代表由面罩压力Pm在当前时间瞬间来实现的目标值,被赋予符号Pt。声功率:通过声波承载的每单位时间的能量。声功率与声压乘以波前的面积的平方成比例。通常以分贝SWL即相对于通常在10-12瓦特处取得的参考功率的分贝来给出声功率。声压:在给定时刻由于声波经过介质传播而导致的来自环境压力的局部偏差。通常以分贝SPL即相对于通常在认为是人类听力的阀值的20x10-6帕斯卡(Pa)处取得的参考压力的分贝来给出声压。5.8.4用于呼吸机的术语自适应伺服呼吸机:具有可变的而不是固定的目标通气的呼吸机。可变的目标通气可以从患者的一些特性例如患者的呼吸特性来获知。后备频率(backuprate):呼吸机的一种参数,其建立呼吸机将提供给患者的最小呼吸速率(通常以每分钟呼吸次数计),如果未以其它方式触发。周期的:呼吸机的吸气相的终止。当呼吸机提供呼吸给自主呼吸的患者时,在呼吸周期的吸气部分结束时,所述呼吸机被认为是循环到停止输送呼吸。EPAP(或EEP):基准压力,将在呼吸内变化的压力增加在所述基准压力上以产生呼吸机在给定的时间试图达到的期望的面罩压力。IPAP:呼吸机在呼吸的吸气部分期间将试图实现的期望的面罩压力。压力支持:一种数字,其指示呼吸机吸气期间的压力相对于呼吸机呼气期间的压力的增加,并且通常意味着吸气期间的最大值和呼气期间的最小值之间的压力差(例如,PS=IPAP-EPAP)。在一些背景中,压力支持表示呼吸机打算实现的差,而不是其实际达到的差。伺服呼吸机:测量患者通气并具有目标通气的呼吸机,并且其调节压力支持的水平从而引起患者通气趋向目标通气。自发/定时(S/T)-试图检测自主呼吸患者的呼吸的起始的呼吸机或其他设备的模式。然而,如果设备无法在预定的时间周期内检测到呼吸,则该装置将自动启动呼吸的输送。振幅(Swing):压力支持的同义术语。触发:当呼吸机输送空气的呼吸到自主呼吸的患者时,其被认为是在呼吸周期的呼吸部分的开始通过患者的努力来触发而这样做。呼吸机:提供压力支持到患者以执行呼吸的部分或全部工作的机械装置。5.8.5面部的解剖学翼(ala):每个鼻孔的外壁或“翼”(复数:alar)鼻翼端:鼻翼上最侧边的点。翼曲率(或翼顶峰)点:每个翼的弯曲的基线中的最后面的点,在由脸颊与翼的结合部形成的槽纹皱中可见该点。耳廓:耳朵的整个外部可见部分。(鼻部)骨框架:鼻部的骨框架包括鼻骨,上颌骨的额突以及额骨的鼻部。(鼻部)软骨框架:鼻部的软骨框架包括鼻中隔软骨、外侧软骨、大软骨和小软骨。鼻小柱:隔开鼻孔并且从鼻突点延伸到上唇的皮肤条带。鼻小柱角:在经过鼻孔孔径的中点所画的线条与垂直于法兰克福水平同时与鼻下点交叉所画的线条之间的角度。法兰克福水平面:从眶缘的最下点延伸到左耳屏点的线。耳屏点是在耳廓的耳屏上的凹口中最深的点。眉间:定位在软组织上,在额头的中央矢状面中的最突出的点。侧鼻软骨:大体上三角形的软骨板。它的上缘附接到鼻骨与上颌骨的额突,并且其下缘连接到较大的鼻翼软骨。鼻翼大软骨:位于侧鼻软骨下方的软骨板。它在鼻孔的前面部分周围弯曲。它的后端通过包括翼的三个或四个小软骨的坚韧的纤维膜连接到上颌骨的额突。鼻孔(鼻子孔):形成到鼻腔的入口的近似椭圆形的开口。鼻孔(nares)的单数形式是鼻孔(naris)(鼻子孔)。鼻孔通过鼻中隔隔开。鼻唇沟或者鼻唇皱褶:皮肤皱褶或者凹槽从鼻子的各侧延伸到嘴角,使面颊与上唇分开。鼻唇角:在鼻小柱与上唇之间的角度,同时交叉鼻下点。耳下基点:耳廓到面部的皮肤的下附接点。耳上基点:耳廓到面部的皮肤的上附接点。鼻突点:鼻部的最突出点或尖端,可以在头部的剩余部分的侧视图中识别它。人中:从鼻中隔的下边界延伸到在上唇区域中的唇的顶部的中线凹槽。颏前点:定位在下巴的最前面中间点的软组织上。(鼻)梁:鼻梁是从鼻根点延伸到鼻突点的鼻子的中线突出部。矢状面:从前面(前端)经过到后面(后端)的竖直平面,将本体分成右半部与左半部。鼻根点:定位在软组织上,覆盖额鼻骨缝的区域的最凹点。中隔软骨(鼻):鼻中隔软骨形成鼻中隔的一部分并且分割鼻腔的前部。后上侧片:在鼻翼基部的下缘处的点,其中鼻翼基部与上面的(上)唇的皮肤接合。鼻下点:定位在软组织上,鼻小柱与中央矢状面中的上唇结合的点。颏点:在下唇中点与软组织颏前点之间的下唇的中线中的最大凹度的点。5.8.6颅骨的解剖学额骨:额骨包括大的垂直部分,额鳞,与称作前额的区域相应。下颌骨:下颌骨形成下颌。颏隆凸是形成下巴的颌部的骨突出。上颌骨:上颌骨形成上颌并且定位在下颌骨上方并且在眼眶下方。上颌骨的额突在鼻部的侧面向上地突出,并且形成其侧边界的一部分。鼻骨:鼻骨是两个小的椭圆形骨,其在不同个体中大小和形态不同;它们并排布置在面部的中部与上部,并且通过它们的接合,形成鼻部的“梁”。鼻根:前额骨与两个鼻骨的交叉,正好在双眼之间并且在鼻梁上的凹陷区域。枕骨:枕骨定位在颅骨的后部与下部。它包括椭圆孔、枕骨大孔,通过其颅腔与椎管联通。在枕骨大孔后面的弯曲板是枕鳞。眼眶:用于容纳眼球的在颅骨中的骨腔体。顶骨:顶骨是当接合在一起时,形成颅骨的顶部与侧面的骨。颞骨:颞骨定位在颅骨的基部与侧面上,并且支撑称作太阳穴的面部的部分。颧骨:面部包括定位在面部的上部与侧部中并且形成面颊的突出的两个颧骨。5.8.7呼吸系统的解剖学横隔膜:横跨胸腔底部延伸的一片肌肉。横隔膜将包括心脏、肺与肋骨的胸腔与腹腔分离。当横隔膜收缩时,胸腔的体积增加并且空气被吸入到肺中。喉:喉或喉头容纳声带并且将咽部的下部(下咽部)与气管连接。肺:人体中的呼吸器官。肺的传导区域包含气管、支气管、细支气管以及终末细支气管。呼吸区域包括呼吸性细支气管、肺泡小管以及肺泡。鼻腔:鼻腔(或鼻窝)是在面部的中部的鼻部上面以及后面的大的空气填充空间。鼻腔由被称为鼻中隔的垂直的鳍状物分割成两个。在鼻腔的两侧是三个水平的长出部,被称为鼻甲(conchae,其单数形式为concha)或鼻甲骨。鼻腔的前方是鼻部,并且鼻腔的后方经由后鼻孔融入鼻咽中。咽部:咽喉的位于鼻腔正下方(之下)并且食管和喉部上方的部分。咽部通常被分割为三个部分:鼻咽(上咽)(咽部的鼻部分)、口咽(中咽)(咽部的口部分)和喉咽(下咽)。5.8.8材料硅氧烷或硅氧烷弹性体:一种合成橡胶。在本说明书中,提及硅氧烷就是提及液体硅橡胶(LSR)或者模压成型的硅橡胶(CMSR)。一种形式的可商购LSR是由DowCorning制造的SILASTIC(包括在该商标之下销售的一系列产品)。LSR的另一个制造商是Wacker。除非另有相反的规定,LSR的形式具有如使用ASTMD2240所测量的范围在大约35到大约45的邵氏A(或A型)压痕硬度。聚碳酸酯:一种双酚A碳酸酯的通常透明的热塑聚合体。5.8.9患者接口方面防窒息阀(AAV):面罩系统的组件或子组件,其通过以故障保护的方式向大气开放,降低患者再呼吸过量二氧化碳的风险。弯管:通过角度指导气流的轴线以改变方向的导管。在一个形式中,角度可以近似90度。在另一个形式中,角度可以小于90度。导管可以具有近似圆形的横截面。在另一个形式中,导管可以具有椭圆形或矩形的横截面。面罩框架:面罩框架表示用于承受与头带(headgear)的两个或更多个连接点之间的张力载荷的面罩结构。面罩框架可以是面罩中的非气密的承载结构。然而,一些形式的面罩框架也可以是气密的。头带:头带表示被设计用于头上的一种定位和稳定化结构形式。头带可以包括一个或多个支杆(strut)、系带和加固物(stiffener)的集合,被配置为将患者接口放置并且保持在患者面部上的适当的位置,以便输送呼吸治疗。一些系带由软的、柔性的、弹性的材料如泡沫和织物的层压复合材料形成。膜:膜表示对于弯曲没有显著抵抗力但是对于伸展具有抵抗力的通常薄的元件。增压室:面罩增压室表示患者接口的一部分,该部分具有封闭空间体积的壁,该体积在使用中具有在其中被加压到高于大气压的空气。壳体可以形成面罩增压室的壁的一部分。密封:其名词形式(“密封部”)表示有意地抵抗经过两个表面的接口的气流的结构或障碍物。动词形式(“进行密封”)表示抵抗气流。壳体:壳体表示具有弯曲的、可拉长的并且可压缩的硬度的弯曲二维结构,例如面罩的用于形成面罩的弯曲结构壁的部分。与总尺度相比,其更薄。在一些形式中,壳体是具有小面的。该壁可以是气密的,但是在一些形式中它们可以不是气密的。加固物:加固物表示被设计为在至少一个方向增加另一个组件的抗弯性能的结构组件。支杆:支杆为一种结构组件,其被设计为在至少一个方向上增大另一个部件的耐压性。转环:(名词)被配置为关于公共轴独立地并且在小的扭矩之下旋转的组件的子组件。在一个形式中,转环可以被配置为通过至少360度的角度旋转。在另一个形式中,转环可以被配置为通过小于360度的角度旋转。当在空气输送导管的环境中使用时,组件的该子组件包括匹配的圆柱形导管对。在使用中优选地几乎没有或者没有气流从转环泄漏。系带:系带是被设计为抵抗张力的结构组件。通气孔(avent):(名词)该结构允许空气从面罩或导管的内部到环境空气的有意流动,例如,以允许呼出气体的冲刷。5.8.10与患者接口相关的术语(表面的)曲率:表面的具有鞍形的区域,其在一个方向上弯并且在不同的方向下弯,被称为具有负曲率。表面的具有圆顶形的区域,其在两个主要方向以相同方式弯曲,将被称为具有正曲率。平坦表面将被认为具有零曲率。松软的:具有以下一种或多种的材料、结构或合成物的性质:a)容易迎合指压。b)当导致其支撑它自己的重量时,不能保持它的形状。c)非刚性的。d)容易弹性地伸展或弯曲。松软的性质可以具有相关联的方向,因此具体的材料、结构或合成物可以在第一方向是松软的但是在第二方向例如与第一方向正交的第二方向是坚硬的或刚性的。有弹力的:能够在相对短的时间段例如1秒内显著地弹性地变形并且在卸载之后基本上释放所有能量。刚性的:当设立并且维持患者接口与到患者气道的入口的密封关系时,不容易对通常遇到的指压和/或张力或载荷变形。半刚性的:意味着足够刚性以在气道正压力治疗期间通常施加的机械力的作用之下没有显著变形。5.9其他备注本专利文献的公开的一部分包括受到版权保护的材料。版权拥有者不反对由本专利文献或本专利公开的任何人进行的复制再生,因为其出现在专利商标局的专利文件或记录中,但是保留所以版权。除非上下文明确指示不是这样或者提供了一系列值,否则要理解在范围的上限和下限之间到下限单位的十分位的每个中间值以及所述范围内的任意其他所述的或中间值被包括在本技术中。这些中间值的可以被独立地包括在中间范围中的上限和下限被包括在本技术中,除非在所述范围中具有任意具体地排除的限制。在所述范围包括一个或两个限制的情况中,不包括这些限制中的一个或两个的范围也被包括在本技术中。此外,在本文中将值表述为被实现为本技术的一部分的情况中,要理解该值可以是近似的,除非另外说明不是这样,并且该值可用于任意合适的有效数字,只要具体技术应用允许或需要。本文所述的所有技术和科学术语具有与该技术所属领域的普通技术人员所通常理解的含义相同的含义,除非另外声明不是这样。虽然与所述的那些方法和材料相同或等效的任意方法和材料也可用于本技术的实施和测试,但是本文描述了有限数量的实施例性方法和材料。当具体材料被视为用于配置组件时,具有类似的特性的显而易见的可替换材料可用作替换。此外,本文所述的任意和所有组件被理解为能够被单独地配置或制造或者被配置或制造在一起,除非具体指明不是这样。必须注意,如在本文以及权利要求中施以的单数形式“一”、“一个”和“该”包括它们的复数等效物,除非上下文明确指示不是这样。通过参考的方式将本文所述的所有公开并入本文,并且它们描述那些公开的主题的方法和/或材料。提供本文所述的公开以仅用于它们在本申请的递交日之前的公开。不要将本文中的任何东西解释为允许本技术不具有早于该公开的资格。此外,所提供的公开的日期可以与实际公开日不同,其中,可能需要独立地确认该实际公开日。术语“包括”和“包含”应该被解释为以非穷举的方式涉及元件、组件或步骤,用于指示所涉及的元件、组件或步骤可以与未明确涉及的其他元件、组件或步骤一起出现或利用或组合。在详细描述中使用的主题标题为了便于读者参考的而被包括并且不应用于限定贯穿公开或权利要求发现的主题。主题标题不应用于解释权利要求的范围或权利要求的限定。虽然参考具体实施例来描述本文的技术,但是要理解这些实施例仅仅用于说明技术的原理和应用。在一些情况中,术语和符号可以暗示实施该技术所不需要的具体细节。例如,虽然可以使用术语“第一”和“第二”,但是它们不意图用于指示任意次序而是用于在不同元件之间进行区分,除非另外指明不是这样。此外,虽然可以按次序描述或说明方法的过程步骤,但是该次序不是必须的。本领域的熟练技术人员将认识到该次序可以修改并且/或者可以同时地或者甚至同步地执行其方案。因此,要理解可以对所示实施例做出大量修改,并且在不脱离该技术的精神和范围的前提下可以想到其他配置。当前第1页1 2 3
相关技术
网友询问留言
已有0条留言
- 还没有人留言评论。精彩留言会获得点赞!
1