严重产后出血风险预测系统及其构建方法与流程
本发明涉及剖宫产技术领域,特别是涉及一种用于重复剖宫产孕妇的严重产后出血风险预测系统及其构建方法。
背景技术:
目前,越来越高的剖宫产率受到世界范围关注,全世界重复剖宫产的孕妇也显著增加,而严重产后出血是孕产妇死亡的重要原因之一。与阴道分娩和首次剖宫产相比,重复剖宫产发生产后出血以及出血相关性疾病的风险更高。识别严重产后出血的临床风险因素和构建预测严重产后出血发生可能性的系统,可以对高危孕妇在发生严重产后出血前通过及时有计划的调整医务人员和医疗资源的分配,增强对出血的监测,从而改善孕产妇结局。
既往研究表明,重复剖宫产的孕妇发生盆腔致密粘连和胎盘异常种植的风险增高,分娩的时间和剖宫产的次数与产妇发生不良妊娠结局有关。然而,重复剖宫产孕妇是否存在严重产后出血的其他危险因素尚不清楚。尽管目前已经创建了一些预测产妇发生产后出血的风险评估工具,但这些工具对于剖宫产术后发生产后出血的预测能力仍然较低。因此,对于重复剖宫产孕妇,根据分娩方式开发单独的风险评估工具十分必要。
技术实现要素:
基于此,有必要提供一种针对性较强、预测能力较好的用于重复剖宫产孕妇的严重产后出血风险预测系统的构建方法。
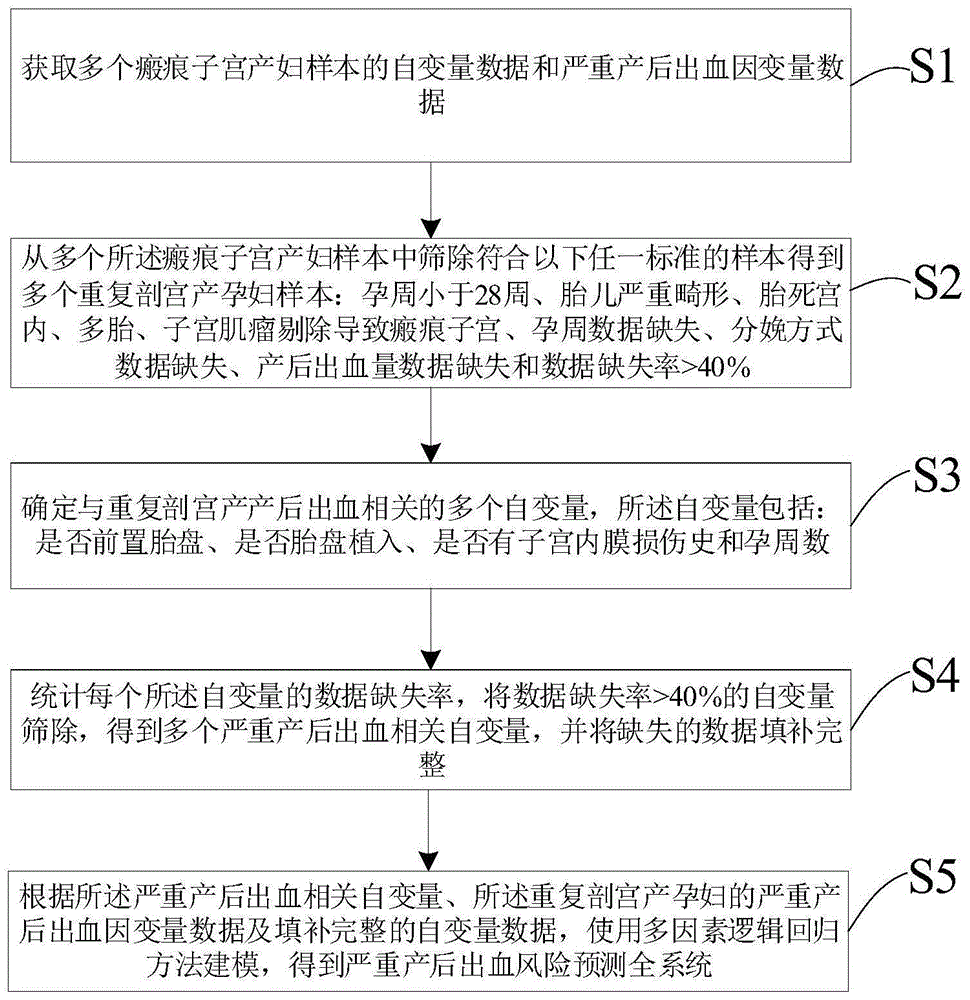
一种用于重复剖宫产孕妇的严重产后出血风险预测系统的构建方法,包括以下步骤:
步骤s1:获取多个瘢痕子宫产妇样本的自变量数据和严重产后出血因变量数据;
步骤s2:从多个所述瘢痕子宫产妇样本中筛除符合以下任一标准的样本得到多个重复剖宫产孕妇样本:孕周小于28周、胎儿严重畸形、胎死宫内、多胎、子宫肌瘤剔除导致瘢痕子宫、孕周数据缺失、分娩方式数据缺失、产后出血量数据缺失和数据缺失率>40%;
步骤s3:确定与重复剖宫产产后出血相关的多个自变量,所述自变量包括:是否前置胎盘、是否胎盘植入、是否有子宫内膜损伤史和孕周数;
步骤s4:统计每个所述自变量的数据缺失率,将数据缺失率>40%的自变量筛除,得到多个严重产后出血相关自变量,并将缺失的数据填补完整;
步骤s5:根据所述严重产后出血相关自变量、所述重复剖宫产孕妇的严重产后出血因变量数据及填补完整的自变量数据,使用多因素逻辑回归方法建模,得到严重产后出血风险预测全系统。
剖宫产术、子宫肌瘤切除术等子宫的手术均可导致瘢痕子宫,剖宫产术后的瘢痕多位于子宫下段,再次妊娠可能导致前置胎盘、胎盘植入,而子宫肌瘤切除术后的瘢痕位置则由肌瘤位置决定,往往不会累及子宫内膜,发生前置胎盘以及胎盘植入率并不高,因此不同原因的瘢痕子宫,导致产后出血的原因可能不尽相同,如果不加以区分,最终得到的预测系统针对性和准确性较差。本发明对获取的瘢痕子宫产妇样本进行了有针对性地筛选,并对与重复剖宫产产后出血相关的多个自变量及样本数据进行了处理,进而构建得到严重产后出血风险预测全系统。该严重产后出血风险预测全系统经过外部数据验证,具有较好的预测严重产后出血的能力,拟合度很好,临床净效益较高。而且,根据风险预测系统创建的列线图,能够简单有效地帮助临床产科医生计算某个重复剖宫产产妇发生严重产后出血的概率。本发明的构建方法能够为重复剖宫产孕妇创建一个有效的预测严重产后出血风险的系统,从而有利于通过多学科更有效的对这些高危产妇进行准备和管理。
在其中一个实施例中,通过随机森林算法将所述缺失的数据填补完整。
在其中一个实施例中,所述多个自变量还包括如下变量中的至少一种:年龄、身高、体重、孕次、产次、流产次数、剖宫产次数、剖宫产间隔月份、新生儿体重、民族类型、是否有流产史、是否有自然流产史、是否有药物流产史、是否有人工流产史、既往剖宫产原因类型、是否有前置胎盘史、是否有胎盘植入史、是否采用辅助生殖技术、病人来源类型、是否胎膜早破、是否阴道流血、是否子宫下段压痛、是否前置胎盘合并胎盘植入、是否胎盘早剥、是否羊水过多、是否羊水过少、是否巨大儿、是否胎儿生长受限、是否妊娠期高血压疾病、是否妊娠期糖尿病、重复剖宫产类型、重复剖宫产原因类型、重复剖宫产时机类型、胎儿性别类型、是否盆腔粘连和子宫切口状态。
在其中一个实施例中,还包括以下步骤s6:在所述严重产后出血风险预测全系统的基础上,从所有严重产后出血相关自变量中筛选出与严重产后出血因变量的相关性p值<0.05的严重产后出血相关自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测术中简单系统。
在其中一个实施例中,所述严重产后出血风险预测术中简单系统的公式为:是否严重产后出血=0.02+1.852×是否前置胎盘+1.719×是否胎盘植入+0.941×是否有子宫内膜损伤史-0.147×孕周数+0.683×是否盆腔粘连+0.489×子宫切口状态。
在其中一个实施例中,还包括以下步骤s7:从所述严重产后出血相关自变量中筛除手术中的变量得到术前自变量,在所述严重产后出血风险预测全系统的基础上,从所有术前自变量中筛选出与严重产后出血因变量的相关性p值<0.05的术前自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测术前简单系统。
在其中一个实施例中,所述严重产后出血风险预测术前简单系统的公式为:是否严重产后出血=0.899+2.344×是否前置胎盘+1.857×是否胎盘植入+0.883×是否有子宫内膜损伤史-0.146×孕周数-0.743×病人来源类型-1.594×是否羊水过少+0.448×剖宫产次数+0.005×剖宫产间隔月份-0.386×重复剖宫产时机。
在其中一个实施例中,还包括以下步骤s8:通过对比获得所述严重产后出血风险预测术中简单系统和所述严重产后出血风险预测术前简单系统中共有的自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测简单系统。
在其中一个实施例中,所述严重产后出血风险预测简单系统的公式为:是否严重产后出血=1.291+1.889×是否前置胎盘+1.846×是否胎盘植入+0.9×是否有子宫内膜损伤史-0.17×孕周数。
本发明还提供了一种根据所述构建方法构建得到的用于重复剖宫产孕妇的严重产后出血风险预测系统。
附图说明
图1为一实施例的用于重复剖宫产孕妇的严重产后出血风险预测系统的构建方法的流程示意图;
图2为4个预测系统的区分度验证图,其中a为在训练集中对4个预测系统进行区分度验证的结果,b为在验证集中对4个预测系统进行区分度验证的结果;
图3为在训练集中对预测系统进行拟合度验证的结果图;
图4为在验证集中对预测系统进行拟合度验证的结果图;
图5为采用决策曲线分析法评估4个预测系统的临床净效益的结果图;
图6为在简单系统的基础上开发的列线图;
图7为在术前简单系统的基础上开发的列线图。
具体实施方式
为了便于理解本发明,下面将对本发明进行更全面的描述,并给出了本发明的较佳实施例。但是,本发明可以以许多不同的形式来实现,并不限于本文所描述的实施例。相反地,提供这些实施例的目的是使对本发明的公开内容的理解更加透彻全面。
除非另有定义,本文所使用的所有的技术和科学术语与属于本发明的技术领域的技术人员通常理解的含义相同。本文中在本发明的说明书中所使用的术语只是为了描述具体的实施例的目的,不是旨在于限制本发明。本文所使用的术语“和/或”包括一个或多个相关的所列项目的任意的和所有的组合。
术语解释
孕次:怀孕的次数。
产次:≥28孕周分娩的次数。
流产次数:妊娠未达到28周,胎儿体重不足1000g而终止者称为流产,包括自然流产和人工流产。
既往剖宫产原因:包括患者要求剖宫产、因妊娠合并症而剖宫产和其他。
辅助生殖技术:在体外对配子和胚胎采用显微镜操作等技术,帮助不孕夫妇受孕的一组方法,包括人工授精、体外受精-胚胎移植及其衍生技术等。
病人来源:包括就诊该医院患者和其他医院转诊患者。
胎膜早破:临产前胎膜自然破裂。
胎盘早剥:妊娠20周后正常位置的胎盘在胎儿娩出前,部分或全部从子宫壁剥离。
羊水过多:妊娠期间羊水量超过2000ml。
巨大儿:任何孕周胎儿体重超过4000g。
胎儿生长受限:胎儿应有的生长潜力受损,估测的胎儿体重小于同孕龄第10百分位的孕龄儿。
妊娠期高血压疾病:妊娠与高血压并存的一组疾病。
妊娠期糖尿病:妊娠前糖代谢正常,妊娠期才出现的糖尿病。
重复剖宫产类型:包括瘢痕子宫阴道试产失败后剖宫产和择期剖宫产。
重复剖宫产原因:包括患者要求剖宫产和因妊娠合并症而剖宫产。
重复剖宫产时机:包括择期剖宫产和急诊剖宫产。
子宫切口状态:包括子宫切口瘢痕正常、子宫瘢痕较薄、子宫切口不完全破裂和子宫切口完全破裂。
产后出血:胎儿娩出后24小时内失血量超过500ml,剖宫产时超过1000ml,是分娩期的严重时并发症,居我国产妇死亡原因首位。
严重产后出血(spph):剖宫产术中或术后24小时内出血量超过1500ml。
胎盘异常种植:包括前置胎盘和胎盘植入。
前置胎盘:妊娠28周后,若胎盘附着于子宫下段,下缘达到或覆盖宫颈内口,位置低于胎先露部,称为前置胎盘。是妊娠晚期严重并发症之一,也是妊娠晚期阴道流血最常见的原因。
胎盘植入:胎盘组织不同程度地侵入子宫肌层的一组疾病。可出现严重产后出血,休克,以致子宫切除,严重者可致患者死亡。
羊水过少:妊娠晚期羊水量少于300ml,称为羊水过少。
子宫内膜损伤:包括子宫肌瘤剔除术、宫腔镜手术等导致子宫内膜受损。
胎儿严重畸形:出生缺陷的一种,指胎儿在宫内发生的结构异常,包括无脑儿、脑积水、开放性脊柱裂、脑脊膜膨出、腭裂、先天性心脏病、21-三体综合征、腹裂、脑膨出等,一般建议终止妊娠。
如图1所示,本发明一实施方式的用于重复剖宫产孕妇的严重产后出血风险预测系统的构建方法,包括以下步骤s1~s5:
步骤s1:获取多个瘢痕子宫产妇样本的自变量数据和严重产后出血因变量数据。
步骤s2:从多个瘢痕子宫产妇样本中筛除符合以下任一标准的样本得到多个重复剖宫产孕妇样本:孕周小于28周、胎儿严重畸形、胎死宫内、多胎、子宫肌瘤剔除导致瘢痕子宫、孕周数据缺失、分娩方式数据缺失、产后出血量数据缺失和数据缺失率>40%。
步骤s3:确定与重复剖宫产产后出血相关的多个自变量,自变量包括:是否前置胎盘、是否胎盘植入、是否有子宫内膜损伤史和孕周数。
步骤s4:统计每个自变量的数据缺失率,将数据缺失率>40%的自变量筛除,得到多个严重产后出血相关自变量,并将缺失的数据填补完整。
步骤s5:根据严重产后出血相关自变量、重复剖宫产孕妇的严重产后出血因变量数据及填补完整的自变量数据,使用多因素逻辑回归方法建模,得到严重产后出血风险预测全系统。
剖宫产术、子宫肌瘤切除术等子宫的手术均可导致瘢痕子宫,剖宫产术后的瘢痕多位于子宫下段,再次妊娠可能导致前置胎盘、胎盘植入,而子宫肌瘤切除术后的瘢痕位置则由肌瘤位置决定,往往不会累及子宫内膜,发生前置胎盘以及胎盘植入率并不高,因此不同原因的瘢痕子宫,导致产后出血的原因可能不尽相同,如果不加以区分,最终得到的预测系统针对性和准确性较差。本发明对获取的瘢痕子宫产妇样本进行了有针对性地筛选,并对与重复剖宫产产后出血相关的多个自变量及样本数据进行了处理,进而构建得到严重产后出血风险预测全系统。该严重产后出血风险预测全系统经过外部数据验证,具有较好的预测严重产后出血的能力,拟合度很好,临床净效益较高。而且,根据风险预测系统创建的列线图,能够简单有效地帮助临床产科医生计算某个重复剖宫产产妇发生严重产后出血的概率。本发明的构建方法能够为重复剖宫产孕妇创建一个有效的预测严重产后出血风险的系统,从而有利于通过多学科更有效的对这些高危产妇进行准备和管理。
在一个具体示例中,步骤s1获取的是多个地区多家医院的瘢痕子宫产妇样本的自变量数据和严重产后出血因变量数据。如果样本仅来自一个地区,可能会出现选择偏移,最终得到的预测系统不能广泛应用于其他医院或地区,不具普遍性。
在一个具体示例中,通过随机森林算法将上述缺失的数据填补完整。可选地,代码语言可选择r语言,但不限于此。
在一个具体示例中,构建方法还包括以下步骤s6:在严重产后出血风险预测全系统的基础上,从所有严重产后出血相关自变量中筛选出与严重产后出血因变量的相关性p值<0.05的严重产后出血相关自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测术中简单系统。
在一个具体示例中,构建方法还包括以下步骤s7:从严重产后出血相关自变量中筛除手术中的变量得到术前自变量,在严重产后出血风险预测全系统的基础上,从所有术前自变量中筛选出与严重产后出血因变量的相关性p值<0.05的术前自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测术前简单系统。由于术中简单系统包含的部分自变量的数据(如是否盆腔粘连、子宫切口状态)只有在手术中才知道,利用该系统预测严重产后出血的时机比较晚,而术前简单系统则能够在手术前预测严重产后出血风险,有利于提前针对这些高危产妇进行准备和管理。
在一个具体示例中,构建方法还包括以下步骤s8:通过对比获得严重产后出血风险预测术中简单系统和严重产后出血风险预测术前简单系统中共有的自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测简单系统。
在一个具体示例中,严重产后出血风险预测简单系统的公式为:是否严重产后出血=1.291+1.889×是否前置胎盘+1.846×是否胎盘植入+0.9×是否有子宫内膜损伤史-0.17×孕周数。可以理解,在建模时非数值型变量的数据会转换为数值,运用公式计算风险时代入的数值即根据建模时的转换方式对应转换即可,例如对于是否前置胎盘的数据,在建模时“是”和“否”分别转换为1和0,则运用公式计算风险时也采用相同的转换方式代入数值。
在一个具体示例中,严重产后出血风险预测术前简单系统的公式为:是否严重产后出血=0.899+2.344×是否前置胎盘+1.857×是否胎盘植入+0.883×是否有子宫内膜损伤史-0.146×孕周数-0.743×病人来源类型-1.594×是否羊水过少+0.448×剖宫产次数+0.005×剖宫产间隔月份-0.386×重复剖宫产时机。
在一个具体示例中,严重产后出血风险预测术中简单系统的公式为:是否严重产后出血=0.02+1.852×是否前置胎盘+1.719×是否胎盘植入+0.941×是否有子宫内膜损伤史-0.147×孕周数+0.683×是否盆腔粘连+0.489×子宫切口状态。
在一个具体示例中,严重产后出血风险预测全系统中还包括以下自变量:年龄、身高、体重、孕次、产次、流产次数、剖宫产次数、剖宫产间隔月份、新生儿体重、民族类型、是否有流产史、是否有自然流产史、是否有药物流产史、是否有人工流产史、既往剖宫产原因类型、是否有前置胎盘史、是否有胎盘植入史、是否采用辅助生殖技术、病人来源类型、是否胎膜早破、是否阴道流血、是否子宫下段压痛、是否前置胎盘合并胎盘植入、是否胎盘早剥、是否羊水过多、是否羊水过少、是否巨大儿、是否胎儿生长受限、是否妊娠期高血压疾病、是否妊娠期糖尿病、重复剖宫产类型、重复剖宫产原因类型、重复剖宫产时机类型、胎儿性别类型、是否盆腔粘连和子宫切口状态,预测变量更为全面,预测准确性和能力更好。
基于与上述方法相同的思想,本发明还提供了一种用于重复剖宫产孕妇的严重产后出血风险预测系统的构建装置,其包括样本数据获取模块、样本筛除模块、自变量获取模块、自变量处理模块和系统构建模块。
其中,样本数据获取模块用于获取多个瘢痕子宫产妇样本的自变量数据和严重产后出血因变量数据;样本筛除模块用于从多个瘢痕子宫产妇样本中筛除符合以下任一标准的样本得到多个重复剖宫产孕妇样本:孕周小于28周、胎儿严重畸形、胎死宫内、多胎、子宫肌瘤剔除导致瘢痕子宫、孕周数据缺失、分娩方式数据缺失、产后出血量数据缺失和数据缺失率>40%;自变量获取模块用于确定与重复剖宫产产后出血相关的多个自变量,自变量包括:是否前置胎盘、是否胎盘植入、是否有子宫内膜损伤史和孕周数;自变量处理模块用于统计每个自变量的数据缺失率,将数据缺失率>40%的自变量筛除,得到多个严重产后出血相关自变量,并将缺失的数据填补完整;系统构建模块用于根据严重产后出血相关自变量、重复剖宫产孕妇的严重产后出血因变量数据及填补完整的自变量数据,使用多因素逻辑回归方法建模,得到严重产后出血风险预测全系统。
在一个具体示例中,构建装置还包括术中简单系统构建模块,用于在严重产后出血风险预测全系统的基础上,从所有严重产后出血相关自变量中筛选出与严重产后出血因变量的相关性p值<0.05的严重产后出血相关自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测术中简单系统。
在一个具体示例中,构建装置还包括术前简单系统构建模块,用于从严重产后出血相关自变量中筛除手术中的变量得到术前自变量,在严重产后出血风险预测全系统的基础上,从所有术前自变量中筛选出与严重产后出血因变量的相关性p值<0.05的术前自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测术前简单系统。
在一个具体示例中,构建装置还包括简单系统构建模块,用于通过对比获得严重产后出血风险预测术中简单系统和严重产后出血风险预测术前简单系统中共有的自变量,然后使用多因素逻辑回归方法构建得到严重产后出血风险预测简单系统。
基于如上所述的实施例,本发明还提供了一种在计算机设备,具有处理器和存储器,存储器上存储有计算机程序,处理器执行该计算机程序时实现上述任一实施例的构建方法的步骤。
本领域普通技术人员可以理解实现上述方法中的全部或部分流程,是可以通过计算机程序来指令相关的硬件来完成,所述的程序可存储于一非易失性的计算机可读取存储介质中,如本发明实施例中,该程序可存储于计算机系统的存储介质中,并被该计算机系统中的至少一个处理器执行,以实现包括如上述各方法的实施例的流程。其中,所述的存储介质可为磁碟、光盘、只读存储记忆体(read-onlymemory,rom)或随机存储记忆体(randomaccessmemory,ram)等。
据此,本发明还提供了一种计算机存储介质,其上存储有计算机程序,计算机程序被执行时实现上述任一实施例的构建方法的步骤。
本发明基于多中心、大样本、横断面研究,针对重复剖宫产孕妇,根据大量临床特征及超声指标(包括手术前及手术中),分别建立了严重产后出血风险预测全系统、严重产后出血风险预测术中简单系统和严重产后出血风险预测术前简单系统,以及根据术中简单系统和术前简单系统又建立了预测变量更少的简单系统,四个系统经过外部数据验证,都具有较好的预测严重产后出血的能力。而且,根据预测系统创建的列线图,能够简单有效地帮助临床产科医生计算某个重复剖宫产产妇发生严重产后出血的概率。
以下为具体实施例。
1.数据采集
本研究在11家公立三级医院开展,覆盖中国7个省、市、自治区(即广东、北京、新疆、山西、河南、湖北、重庆),根据调查问卷内容,通过查阅电子病历,以填写表格的形式记录和汇总患者信息。该队列研究包括14734名于2017年1月至12月在这11家医院分娩的瘢痕子宫产妇。剔除孕周小于28周87例,胎儿严重畸形108例,胎死宫内82例,多胎318例,子宫肌瘤剔除导致瘢痕子宫319例,重要临床特征缺失993例以及严重数据缺失的患者869例,其中有瘢痕子宫阴道分娩患者884例剔除,最后纳入本研究共11074名重复剖宫产孕妇,其中98.8%(10945/11074)为择期重复剖宫产孕妇,1.2%(129/11074)为瘢痕子宫阴道试产失败剖宫产孕妇。其中,278名重复剖宫产孕妇发生严重产后出血,发生率为2.5%(278/11074)。
本研究中严重产后出血定义为剖宫产术中或术后24小时内出血量超过1500ml,评估出血量(ml)的方法为称重法(即敷料湿重-敷料干重(g)/1.05)。
2.数据的筛选
根据已发表的指南和综述,收集与重复剖宫产出血相关的危险因素变量,对于变量中数据缺失率>40%的给予剔除,其他少量缺失的数据采用r语言随机森林法进行填补,这样相对完整的数据能够提供更准确的结果。共收集40个变量,其中包括术前变量38个,术中变量2个。利用spss25版本软件对连续性变量进行正态性检验,符合正态分布的变量以均数±标准差表示,差异性采用t检验,非正态分布数据以中位数(四分位数)表示,差异性采用mann-whitneyu检验,分类变量以频数(百分比)表示,采用卡方检验。
变量具体包括:年龄(岁)、身高(厘米)、体重(千克)、孕次、产次、流产次数、剖宫产次数、剖宫产间隔月份、孕周数、新生儿体重(克)、民族类型(汉族或其他)、是否有流产史、是否有自然流产史、是否有药物流产史、是否有人工流产史、既往剖宫产原因类型(产妇要求、合并症或其他)、是否有前置胎盘史、是否有胎盘植入史、是否采用辅助生殖技术、病人来源类型(就诊或转诊)、是否胎膜早破、是否阴道流血、是否子宫下段压痛、是否前置胎盘合并胎盘植入、是否胎盘早剥、是否羊水过多、是否羊水过少、是否巨大儿、是否胎儿生长受限、是否妊娠期高血压疾病、是否妊娠期糖尿病、重复剖宫产类型(择期或阴道试产失败)、重复剖宫产原因类型(瘢痕子宫或合并症)、重复剖宫产时机类型(择期或急诊)、胎儿性别类型(男或女)、是否盆腔粘连和子宫切口状态(正常、薄、不完全破裂或完全破裂)。
3.预测系统的建立
根据剖宫产月份(前10个月和后2个月)将产妇分为训练集和验证集,训练集中共9177名孕妇,验证集中共1897名孕妇。通过训练集中的孕妇变量信息和结局,建立预测严重出血的系统,然后在验证集中进行验证,具有良好外部验证效果的预测系统,才能够更好的推广应用到其他孕妇身上。我们在训练集中利用r语言,通过多因素logistic回归方法建立的第一个系统是全系统,即系统中共包含40个变量。在全系统的基础上,然后通过多因素logistic回归的方法,从40个变量中筛选出对严重产后出血影响最明显的变量(p<0.05),共6个变量,分别为前置胎盘、胎盘植入、孕周、子宫内膜损伤、盆腔粘连和子宫切口状态,称之为术中简单系统。
由于术中简单系统包含的部分变量(即盆腔粘连和子宫切口状态)只有在手术中才知道,利用该系统预测严重产后出血的时机有些晚,因此我们从40个变量中剔除术中的两个变量,在38个术前变量的基础上,再次通过多因素logistic回归的方法,从38个术前变量中筛选出对严重产后出血影响最明显的变量(p<0.05),共9个变量,分别为前置胎盘、胎盘植入、孕周、病人来源、羊水过少、子宫内膜损伤、剖宫产次数、重复剖宫产间隔时间和重复剖宫产时机,称之为术前简单系统。
结果我们发现有4个变量即前置胎盘、胎盘植入、子宫内膜损伤史和孕周数在术中简单系统及术前简单系统中都有,这4个变量与严重产后出血关系最为密切,为了实现用尽量少的变量建立系统同时达到相似的预测效果,我们利用这4个变量建立了一个简单系统。表1总结了3个系统即术中简单系统、术前简单系统和简单系统中的变量,及对应变量的or值(95%可信区间)。
表13个简单系统中的变量
4.系统验证
分别在训练集(developmentdata)和验证集(validationdata)中对4个预测系统采用区分度和拟合度验证,结果分别见图2、图3和图4。如图2所示,重复剖宫产产妇预测严重产后出血的全系统(fullmodel)、术前简单系统(pre-operativesimplemodel)、术中简单系统(operativesimplemodel)以及简单系统(simplemodel)在训练集中受试者工作特征曲线下面积(95%置信区间)分别为:0.900(0.875-0.925),0.888(0.861-0.915),0.864(0.833-0.896)和0.858(0.827-0.89);在验证集中受试者工作特征曲线下面积(95%置信区间)分别为:0.914(0.86-0.968),0.921(0.876-0.966),0.928(0.881-0.975)和0.925(0.879-0.971)。可见,4个系统均具有良好的区分度。如图3和图4所示,拟合曲线展示了预测系统具有很好的拟合度。然后采用不同的风险截断值(2%、5%、10%)来显示四种系统的预测精度,如表2所示。
表2预测系统在不同风险截断值(2%,5%,10%)的预测精度
5.系统的临床应用
采用决策曲线分析法评估临床疗效和净效益,由图5可见4个预测系统均具有较高的临床净效益。为了给临床产科医生提供简单有效的计算重复剖宫产产妇发生严重产后出血的概率,在预测系统的基础上开发了列线图,如图6和图7所示。以图6为例,首先将产妇的4个信息分别与图中的坐标点对应(位于图中2-5行),之后找出产妇信息所在的坐标点垂直向上对应的分数(位于图中第1行),然后将产妇4个信息所对应的6个分数相加得到总分(位于图中第6行),最后通过总分垂直向下对应得到严重产后出血概率(第7行)。
以上所述实施例的各技术特征可以进行任意的组合,为使描述简洁,未对上述实施例中的各个技术特征所有可能的组合都进行描述,然而,只要这些技术特征的组合不存在矛盾,都应当认为是本说明书记载的范围。
以上所述实施例仅表达了本发明的几种实施方式,其描述较为具体和详细,但并不能因此而理解为对发明专利范围的限制。应当指出的是,对于本领域的普通技术人员来说,在不脱离本发明构思的前提下,还可以做出若干变形和改进,这些都属于本发明的保护范围。因此,本发明专利的保护范围应以所附权利要求为准。
- 还没有人留言评论。精彩留言会获得点赞!