一种吉兰‑巴雷综合征亚急性期患者康复训练方法与流程
本发明涉及医疗技术领域,具体是一种吉兰-巴雷综合征亚急性期患者康复训练方法。
背景技术:
吉兰-巴雷综合征(gbs):是一种急性炎症性周围神经系统的自身免疫性多发性神经病,可以迅速导致运动障碍、感觉障碍、自主神经功能紊乱和呼吸衰竭。大约20.3%和18.0%的患者在4周和6个月的发病期不能独立行走。恢复行走能力对神经病患者来说是很重要的,因此改善和恢复独立行走能力是gbs康复的主要目标之一。
机器人辅助步态训练(ragt):由一对步态矫型器、减重支撑系统和跑步机构成。ragt训练已经开发了有10余年,在脑卒中、脊髓损伤、创伤性脑损伤、多发性硬化症、帕金森病患者中都已证明ragt的安全性和有效性。虽然之前有一些关于康复运动训练在gbs患者中的研究,但大多都是传统的物理疗法,在新兴的机器人辅助步行这方面研究还较少。然而,对于症状较为严重的gbs患者,使用传统疗法的步态训练由于动力不足和平衡问题,在技术上难以达到理想的效果。机器人辅助步态训练(ragt)的开发正用于克服这些问题。目前ragt在gbs患者中的应用还没有被报道,属于最新的研究进展。
技术实现要素:
本发明就是为了解决传统物理疗法对症状较为严重的gbs患者来说难以达到理想康复训练效果的问题,所提出的一种吉兰-巴雷综合征亚急性期患者康复训练方法。
本发明采用了如下的技术方案。
一种吉兰-巴雷综合征亚急性期患者康复训练方法,包括以下步骤:
a.每天30分钟的下肢机器人辅助步态训练;
b.每天30分钟传统运动训练;
c.每天60分钟作业疗法;
d.步骤a-c每周进行5次,共8周;
e.采用gbs残疾评分、下肢mrc评分、berg平衡量表、改良barthel指数量表、步态参数分析、神经电生理、周围神经超声检查对康复训练结果进行评估。
机器人辅助步态训练的步速根据个体差异设置为0-2km/h,步距设置为0.4m。
所述传统运动训练主要包括维持关节活动度;增强肌力;增强肌肉耐力;增强肌肉协调能力;恢复平衡功能;恢复步行功能;增强心肺功能。
所述作业疗法主要包括日常生活活动、工作/生产活动、娱乐活动。
所述berg平衡量表评估个体在日常生活中进行14项运动时保持平衡的能力,包括从坐位站起、无支持站立、无靠背坐位,双脚着地或放在凳子上、从站立位坐下、转移、无支持闭目站立、双脚并拢无支持站立、站立位时上肢向前伸展并向前移动、站立位时从地面捡起物品、站立位转身向后看、转身360º、无支持站立将一只脚放在台阶或凳子上、一脚在前的支持站立、单腿站立。
所述改良barthel指数量表评估个体10项日常生活活动能力,包括进食、洗澡、个人卫生、穿衣、如厕、大便控制、小便控制、床椅转移、步行、轮椅、上下楼梯。
所述步态参数分析包括速度测试和耐力测试;所述速度测试的方法为:以最快的舒适步行速度行走10米;所述耐力测试的方法为:步行2次6分钟无障碍路程,记录的两段距离取平均值。
所述神经电生理评估方法选择脚踝远端和腘窝近端为刺激点来诱发复合肌肉动作电位,记录双侧胫神经的波幅、潜伏期和传导速度。
所述周围神经超声检查方法为使用具有14mhz探针的超声检查仪器测量胫神经和腓神经的横截面积。
本发明获得了如下有益效果。
本发明有效的解决了传统训练方法中人力大量消耗,以及训练时间和质量难以保证,康复训练效果不理想等问题。经过8周本发明康复训练,重症gbs亚急性期患者降低了gbs残疾评分并提高了步行速度、频率以及耐力,改善了患者的日常生活能力,康复训练效果优于传统物理训练方法。本发明康复训练方法可部分替代传统康复训练方法,充分满足了临床及科研的需要,具有广阔的应用前景。
附图说明
图1是本发明临床实验的实验流程;
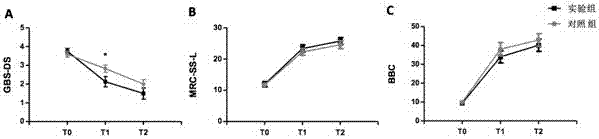
图2是本发明实验组与对照组gbs残疾评分、mrc-ss-l评分及berg平衡量表对比图;
图3是本发明实验组与对照组步态及活动耐力对比图;
图4是本发明实验组与对照组日常生活能力水平对比图;
图5是本发明实验组与对照组在神经电生理活动方面的对比图;
图6是本发明实验组与对照组对于外周神经超声的影响图。
具体实施方式
以下参照附图及实施例对本发明进行进一步的说明。
患者接受为期8周,每周5次的训练,即每天30分钟的下肢机器人(lokohelp)ragt疗法+30分钟传统运动疗法+60分钟作业疗法。理疗师需要根据患者在摆动期的抬腿能力,通过一个附于减重支撑系统上的安全带来支撑部分或整个体重。体重支持的减少越快越好。ragt的步速可根据个体差异设置为0-2km/h。步行速度的设置是通过对步态的观察,并以此调节到适当的步速以模拟正常的步态。步距设置为0.4米。在步态训练过程中,理疗师将根据个人需要予以辅助(如在站立支撑期膝关节和髋关节伸展的控制),可以遵循固定的正确方式口头提示以调整走路的姿势及步频、步幅。如果患者在训练过程中感到疲劳,那么机器速度就会降低,或者短时间的休息。
传统运动疗法是由两个经验丰富的理疗师参与的一系列训练,主要包括:维持关节活动度;增强肌力;增强肌肉耐力;增强肌肉协调能力;恢复平衡功能;恢复步行功能;增强心肺功能。
作业疗法是指协助患者选择、参与、应用有目的性和有意义的活动,以达到最大限度地恢复躯体、心理和社会方面的功能。包括:日常生活活动(进食、个人卫生、洗澡、穿衣、如厕、大小便、功能性移动)、工作/生产活动(家务、购物、外出活动、服用药物、财政管理、沟通交流、照料他人)、娱乐活动等方面。
gbs残疾评分(gbs-ds):用来评估gbs患者的功能状态。评分范围从0分(正常)到6分(死亡)。0级:正常;
1级:症状与体征很轻,并且可以跑;
2级:不需要帮助能独立行走>10m,但不能跑;
3级:需要帮助可行走>10m;
4级:卧床或轮椅活动,不能步行;
5级:需要呼吸机辅助呼吸;
6级:死亡。
下肢mrc评分(mrc-ss-l):测定两侧下肢的3个肌肉群力量(髋屈曲、膝伸展、足背伸),总分为0-30分。每个肌肉群总分为5分:
0=无明显收缩;
1=明显的肌肉收缩但没有肢体运动;
2=肢体可动但不能对抗重力;
3=全程可对抗重力;
4=可对抗重力及阻力;
5=正常。
berg平衡量表(bbc):用来评估个体在日常生活中进行14项运动时保持平衡的能力,包括:从坐位站起、无支持站立、无靠背坐位,双脚着地或放在凳子上、从站立位坐下、转移、无支持闭目站立、双脚并拢无支持站立、站立位时上肢向前伸展并向前移动、站立位时从地面捡起物品、站立位转身向后看、转身360º、无支持站立将一只脚放在台阶或凳子上、一脚在前的支持站立、单腿站立。评估需要大约20分钟,根据成功实现每个任务的程度得分为0分(不能)到4分(独立),最后的得分是所有的分数的总和(0-56)。
改良barthel指数量表(mbi):是日常生活活动的衡量指标。mbi是一个由10项衡量日常生活活动的指标构成的评分表,包括:进食、洗澡、个人卫生、穿衣、如厕、大便控制、小便控制、床椅转移、步行、轮椅、上下楼梯。其总分从0分到100分不等。每个活动记录得分从0分(无法执行任务)到最多5、10或15(完全独立)。
步态参数分析:速度测试(10米步行实验,10mwt):参与者以最快的舒适步行速度行走10米,必要时使用最少的助行器或辅助装置。我们选择三维步态分析仪,包括两台摄像机,1台电脑和运动分析软件和一个置于鞋子内的足底压力测量系统。运动以50hz的速度通过两台摄像机的跟踪,计算机的处理和软件系统的分析被记录下来。耐力测试(6分钟步行距离实验,6mwt):在6分钟步行实验中,参与者在走廊里步行2次6分钟无障碍的路程,速度尽可能快,如果需要的话,可以使用助行器或辅助装置。记录的两段距离取平均值。
神经电生理表现:肌电图(emg)在训练前后分别进行检测。脚踝(远端)和腘窝(近端)被选择为刺激点来诱发复合肌肉动作电位(cmaps),记录双侧胫神经的波幅、潜伏期(lat)和传导速度(cv)。
周围神经的超声检查(us):研究表明gbs患者的周围神经横截面积显著增大,因此我们使用高频的14mhz探针实时宽频线性阵列扫描的超声检查仪器测量与肌肉活动密切相关的胫神经和腓神经的横截面积来评估外周神经的修复情况。
临床实验
1.研究对象
入组标准
(1)年龄在18岁至80岁,符合gbs诊断标准且不伴有其他神经系统疾病
(2)gbs亚急性期,临床症状高峰期后0-4周
(3)患有严重的行走障碍,表现为gbs残疾评分2-4分
排除标准
(1)病情进展,生命体征不平稳
(2)患有造成患者不能完成训练的其他合并症(如不稳定的心血管疾病、呼吸系统疾病、骨科疾病、精神病、未治愈的褥疮和体位性低血压)
(3)伴有严重认知障碍影响有效的沟通
(4)体重超过150公斤
(5)怀孕
如图1所示,227人进行多轮筛选,最终筛选出对照组17人,实验组16人。
2.实验过程
对照组接受每天60分钟传统运动疗法+60分钟作业疗法
实验组接受30分钟的ragt疗法+30分钟传统运动疗法+60分钟作业疗法。
3.实验结果
(1)本发明训练方法改善gbs残疾评分、mrc-ss-l(下肢肌力)评分及berg平衡量表评分
在gbs残疾评分、mrc-ss-l评分及berg平衡量表中,实验组与对照组都改善了患者的功能水平,且在gbs残疾评分中实验组效果更好。(图2)
(2)本发明训练方法能够改善步态及活动耐力
实验组与对照组相比,更显著改善了步行速度、频率以及耐力,且具有统计学意义。但耐力方面,经过6个月后的随访,两组又恢复到相似水平。(图3)
(3)本发明训练方法提高了日常生活能力的水平
实验组在训练后和6个月后的随访中对mbi评分的提高均高于对照组。(图4)
(4)本发明训练方法在神经电生理活动方面的作用
在t1期,实验组和对照组的传导速度都有所升高,然而两组间并没有统计学差异。(图5)
(5)本发明训练方法对于外周神经超声检查的影响
在8周的康复训练后,两组的神经横截面积基本上没有差异。(图6,其中,csa:横截面积;tn:胫神经;pn:腓神经。)
注:图1-6中,t0:治疗前,t1:8周治疗后,t2:6个月后随访;
“*”表示p<0.05,有统计学意义。
- 还没有人留言评论。精彩留言会获得点赞!