一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评估方法、装置和介质
1.本发明涉及医学技术领域,具体地说涉及一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评估方法、装置和介质。
背景技术:
2.乳腺癌是中国最常见的女性恶性肿瘤,2015年的年龄标准化发病率为 30.54/100,000人,并且在过去的三十年中,其发病率显着增加,每年以3-5%的速度增长。先前研究的5年相对生存中位数为88%,这表明大多数乳腺癌患者是长期生存,预后好。因此,乳腺癌患者的长期生存随访可有效监测乳腺癌的复发/转移等进展,进而及时治疗干预提高生存期。从医学的角度来看,高质量的疾病随访数据是确保医学研究结果有效性和可靠性的前提。
3.目前国内医疗机构会定期上报肿瘤患者病案首页信息给国家卫生健康委员会系统(简称“卫健委”),但这种上报是单向的,医疗机构无法从卫健委获得患者出院后的康复随访信息。作为医疗机构,对选择在本机构进行治疗的患者,有必要对其治疗后进行回访,跟踪其不良反应发生、疾病进展等,尤其是恶性肿瘤患者的回访。
4.恶性肿瘤患者治疗出院后的不良反应发生、疾病进展等信息的跟踪需要通过患者主动到门诊复诊或医疗机构电话随访患者才能知晓。患者对该医疗机构的依从性高低决定着医疗机构对其长期随访失访率的高低。乳腺癌患者手术后出院失访,会增加其乳腺癌内分泌治疗中止的风险(一般需要5-10年的口服内分泌药治疗),增加乳腺癌术后复发或转移等疾病进展的风险。因此,分析与失访有关的基线危险因素、评估出院后失访风险很重要。对于具有失访高风险的患者,可以设计针对患者的不同监测计划或教育计划,以降低远期失访的可能性。
5.优质医疗资源主要集中在大城市,且大城市人口流动性高,肿瘤患者往往选到大城市的老牌医疗机构治疗,治疗后回到当地康复,这样会大大增加医疗机构对其长期随访的失访风险。如何评估肿瘤患者失访风险,减少远期失访,是业内亟需解决的问题。
6.针对这一问题,国内外对恶性肿瘤患者远期失访风险有零星报道,但涉及远期失访风险的评估方法暂无提及。进一步研究探索有效的解决方法,成为一种现实需求。
技术实现要素:
7.针对现有技术中存在的缺陷,本发明的提供一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评估方法,现国内外对恶性肿瘤患者远期失访风险有零星报道,但涉及远期失访风险的评估方法暂无提及。如何识别乳腺癌患者出院后的失访风险,并针对不同患者制定个性化的监测计划,以有效降低远期失访的总体发生率,并优化医疗资源的分配是本发明目的。
8.本发明的一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评估方法,
包括以下步骤:
9.步骤一:确诊乳腺癌患者行入院手术术前评估:
10.1)、评估确诊年龄:乳腺癌患者确诊年龄=患者乳腺癌病理报告接收日期
–
患者出生日期;
11.2)、入院时医疗保险状态;
12.3)、患者常住地址与医院就医距离;
13.步骤二:乳腺癌患者手术后评估:
14.1)、乳腺癌原发灶病理类型;
15.2)、乳腺癌区域淋巴结转移状态;
16.3)、乳腺癌手术后内分泌治疗;
17.步骤三:乳腺癌患者手术后出院随访宣传教育:
18.1)、宣教内容:复查频率为,术后2年内每3个月到乳腺专科门诊随诊;术后第3-5年,每半年到乳腺专科门诊随诊;术后第6年至终身,每年到乳腺专科门诊随诊。复查随诊项目为,专利体查、乳腺超声、乳腺x线检查、腹部超声、乳腺肿瘤因子等,具体由乳腺专科门诊医生根据每位乳腺癌患者的病情决定。随访内容为手术治疗后的相关生存预后事件,如复发事件、转移事件、对侧乳癌事件、第二恶性肿瘤事件和死亡事件等。如果没有乳腺癌患者没有如期到行手术的医疗机构复诊,乳腺专科随访员将一年一次电话回访患者相关随访内容。
19.2)、签署院外随访知情同意书,制定随访计划;
20.3)、患者保存联系电话个数,见入院登记、知情同意书;
21.步骤四:乳腺癌手术后患者出院失访风险:
22.评估项目:乳腺癌患者确诊年龄、患者医疗保险状态、患者常住地址与医院就医距离、乳腺癌原发灶病理类型、乳腺癌区域淋巴结转移状态、乳腺癌手术后内分泌治疗、患者保存联系电话个数。
23.进一步,以上评估项目,乳腺癌患者确诊年龄为40-54岁,设定得分“0”分;乳腺癌患者确诊年龄≤39岁或者≥55岁,设定得分“1”分;
24.进一步,针对患者医疗保险状态项目,乳腺癌患者有基本医疗保险、商业保险等,设定得分“0”分;乳腺癌患者自费、无保险,设定得分“1”分;
25.进一步,针对患者常住地址与医院就医距离项目,乳腺癌患者就医距离
26.《100km,设定得分“0”分;乳腺癌患者就医距离≥100km,设定得分“1”分;
27.进一步,针对乳腺癌原发灶病理类型项目,浸润性癌,设定得分“0”分;原位癌,设定得分“1”分;
28.进一步,针对乳腺癌区域淋巴结转移状态项目,≤3个区域淋巴结转移,设定得分“0”分;≥4个区域淋巴结转移,设定得分“1”分;
29.进一步,针对乳腺癌手术后内分泌治疗项目,需要治疗,设定得分“0”分;不用治疗,设定得分“1”分;
30.进一步,针对患者保存联系电话个数项目,≥3个,设定得分“0”分;≤2 个,设定得分“1”分。
31.在本发明所述的一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评
估方法中,评估项目总分范围是0-7分,分值越大,提示手术后出院远期失访风险越大,需要增加随访频率和加强随访宣传教育。
32.根据每位患者的评估总分,随访策略:
33.(1)0-3分,术后每12个月随访一次,连续随访25年;
34.(2)4-7分,术后前5年每9个月随访一次,术后第6年以后每12个月随访一次,总的连续随访25年。
35.本发明技术方案还包括一种适用于医疗机构对乳腺癌患者手术出院远期失访风险评估装置和介质。
36.在本发明技术方案中,所述的评估装置包括:
37.至少一个处理器;
38.至少一个存储器,用于存储至少一个程序;
39.其中,所述处理器包括:
40.数据模块,用于设置、储存随访数据库的数据字段、随访表单、随访日历计划、随访日历提醒;
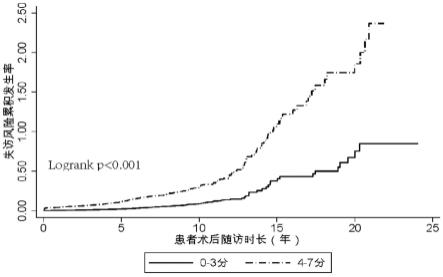
41.评估模块,用于对随访数据库的失访风险7个维度的定性评估,包括:乳腺癌患者确诊年龄、患者医疗保险状态、患者常住地址与医院就医距离、乳腺癌原发灶病理类型、乳腺癌区域淋巴结转移状态、乳腺癌手术后内分泌治疗、患者保存联系电话个数;
42.随访模块,通过七个失访风险维度的评估得分,在随访数据库里为不同得分的患者设置随访计划,并按日历执行开展随访。
43.在本发明技术方案中,所述介质存储有处理器可执行的程序,所述处理器可执行的程序被处理器执行时实现对乳腺癌患者手术出院远期失访风险评估。
44.本发明所述的技术方案,主要是利用患者入院时的基线信息评估患者出院后的失访风险,方便可行。对于失访风险高的患者,医疗机构可以加强对患者出院前的随访宣教,增加患者对本医疗机构的依从性。同时,给患者制定个性化随访计划,减少院外失访可能性。
45.为使本发明具体实施方式的目的和技术方案更加清楚,下面将结合本发明的具体实施方式的实施实例,对本发明具体实施方式的技术方案进行清楚、完整地描述。显然,所描述的具体实施方式是本发明的一部分具体实施方式,而不是全部的具体实施方式。基于所描述的本发明的具体实施方式,本领域普通技术人员在无需创造性劳动的前提下所制备的所有其它具体实施方式,都属于本发明保护的范围。
附图说明
46.图1是随访队列的失防累积发生率曲线;
47.图2是不同失访风险得分患者术后失防风险累积发生率曲线。
具体实施方式
48.以下对本发明的优选实施例进行说明,应当理解,此处所描述的优选实施例仅用于说明和解释本发明,并不限定本发明。
49.材料和方法
50.以下,根据本发明的一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评估方法,从中山大学孙逸仙纪念医院乳腺癌数据库纳入于1994年1月 1日至2020年12月31日收治的9096例乳腺癌手术患者,对他们术后进行长期的随访监测的失访结局进行回顾性分析。
51.该患者数据由上述数据库的专人维护并更新随访信息。对于符合条件的患者,收集了他们的人口统计学信息,分期,病理,治疗,复发/死亡事件以及历次上次随访记录。指示患者在手术后的前2年每3个月返回诊所进行一次术后随访,在手术后第3至5年每6个月一次,其后每年进行一次随访。对于未按计划返回诊所的患者,随访员给予患者电话回访。本次分析的主要终点是截止 2021年12月31日的总体失访率和个人随访结局。失访患者定义为自上次接触以来至少有12个月没有出现的患者。失访日期定义为患者最后一次接触的日期。失访时长定义为手术日期和失访日期之间的时间间隔。分析了失访的发生率和潜在危险因素。制定了失访风险评分以量化失访的风险。
52.本具体实施方式的步骤包括:
53.步骤一:确诊乳腺癌患者行入院手术术前评估:
54.1、评估确诊年龄:乳腺癌患者确诊年龄=患者乳腺癌病理报告接收日期
–
患者出生日期;2、入院时医疗保险状态;3、患者常住地址与医院就医距离;
55.步骤二:乳腺癌患者手术后评估:
56.1、乳腺癌原发灶病理类型;2、乳腺癌区域淋巴结转移状态;3、乳腺癌手术后内分泌治疗;
57.步骤三:乳腺癌患者手术后出院随访宣传教育:
58.1、宣教内容:复查频率为,术后2年内每3个月到乳腺专科门诊随诊;术后第3-5年,每半年到乳腺专科门诊随诊;术后第6年至终身,每年到乳腺专科门诊随诊。复查随诊项目为,专利体查、乳腺超声、乳腺x线检查、腹部超声、乳腺肿瘤因子等,具体由乳腺专科门诊医生根据每位乳腺癌患者的病情决定。随访内容为手术治疗后的相关生存预后事件,如复发事件、转移事件、对侧乳癌事件、第二恶性肿瘤事件和死亡事件等。如果没有乳腺癌患者没有如期到行手术的医疗机构复诊,乳腺专科随访员将一年一次电话回访患者相关随访内容。
59.2、签署院外随访知情同意书,制定随访计划;
60.3、患者保存联系电话个数,见入院登记、出院随访知情同意书;
61.步骤四:乳腺癌手术后患者出院失访风险评估:
62.在本次研究中,具体设置的评估项目包括7个:乳腺癌患者确诊年龄、患者医疗保险状态、患者常住地址与医院就医距离、乳腺癌原发灶病理类型、乳腺癌区域淋巴结转移状态、乳腺癌手术后内分泌治疗、患者保存联系电话个数。具体而言,乳腺癌患者确诊年龄为40-54岁,设定得分“0”分;乳腺癌患者确诊年龄≤39岁或者≥55岁,设定得分“1”分;针对患者医疗保险状态项目,乳腺癌患者有基本医疗保险、商业保险等,设定得分“0”分;乳腺癌患者自费、无保险,设定得分“1”分;针对患者常住地址与医院就医距离项目,乳腺癌患者就医距离《100km,设定得分“0”分;乳腺癌患者就医距离≥100km,设定得分“1”分;针对乳腺癌原发灶病理类型项目,浸润性癌,设定得分“0”分;原位癌,设定得分“1”分;针对乳腺癌区域淋巴结转移状态项目,≤3个区域淋巴结转移,设定得分“0”分;≥4个区域淋巴结转移,设定得
分“1”分;针对乳腺癌手术后内分泌治疗项目,需要治疗,设定得分“0”分;不用治疗,设定得分“1”分;针对患者保存联系电话个数项目,≥3个,设定得分“0”分;≤2个,设定得分“1”分。在本发明所述的一种适用于医疗机构对乳腺癌患者手术出院远期失访风险的评估方法中,评估项目总分范围是0-7分。
63.统计分析
64.对基线人口统计学和临床病理特征进行描述性分析。连续变量报告为中位数和范围,分类变量报告为百分比。为了分析失访的潜在危险因素,本次研究使用了单因素和多元cox回归分析。在这项研究中,p《0.05表示具有统计学意义。使用stata15.1版软件(stata-corp,美国德克萨斯州大学城)进行数据分析。该回顾性分析得到中山大学孙逸仙纪念医院伦理委员会的批准。
65.结果
66.通过乳腺癌数据库纳入了1994年至2020年间在中山大学孙逸仙纪念医院进行手术的9096名经病理确诊的乳腺癌患者。在这些患者中,有409例(4.5%) 患者在随访期内被记录为已死亡。同时,有633例(6.96%)患者截止2021年 12月31日随访状态为失访,其中有1/4患者(162例,25.6%)在手术后1年内失访,且后续电话回访也为失访状态;有1/2(316例)患者在手术后五年内失访,且后续电话回访也为失访状态(参见图1)。总体失访的中位时间为4.1 年(四分位数间距0.95-7.90年)。
67.单因素分析表明年龄(≤39/≥55vs.40-54),居住类型(农村vs.城市),患者居住地与医院之间的距离(《100kmvs.≥100km),居住区的gdp水平(较低vs.较高)以及医疗保险状况(没有保险vs.有保险)与失访显着相关。其他社会经济因素,例如教育水平,婚姻状况和宗教信仰,与失访无关。本次分析还探讨了患者提供的个人信息的完整性的影响,提供更多联系方式(≥3vs.≤2) 和提供居住地址(是vs.否)的患者丢失随访的可能性较小。此外,本次研究观察到具有微创肿瘤(t0/tisvs.t2/t1)的患者更有可能失访。被诊断患有叶状肿瘤或原位导管癌(dcis)的患者也更有可能失去随访。此外,失访与无辅助化疗,放疗和内分泌治疗相关(相对于有上述治疗者)。
68.多因素分析表明没有医疗保险,住所到医院的距离远(≥100km),病理 (dcis/paget/phyllodes),淋巴结转移,缺乏内分泌治疗且少于两个联系电话与失访的风险显着且独立相关。
69.为了整理风险因素的可能影响,本次分析根据每位患者的风险因素制定了失访风险评分,并且失访风险评分与失访显着相关(p《0.001)(参见图2)。
70.所述远期失访风险的评估方法使用的评估装置包括:至少一个处理器;至少一个存储器,用于存储至少一个程序;其中,所述处理器包括:数据模块,用于设置、储存随访数据库的数据字段、随访表单、随访日历计划、随访日历提醒。评估模块,用于对随访数据库的失访风险7个维度的定性评估,包括:乳腺癌患者确诊年龄、患者医疗保险状态、患者常住地址与医院就医距离、乳腺癌原发灶病理类型、乳腺癌区域淋巴结转移状态、乳腺癌手术后内分泌治疗、患者保存联系电话个数。随访模块,通过七个失访风险维度的评估得分,在随访数据库里为不同得分的患者设置随访计划,并按日历执行开展随访。
71.在本发明技术方案中,所述介质存储有处理器可执行的程序,所述处理器可执行的程序被处理器执行时实现对乳腺癌患者手术出院远期失访风险评估。
72.结论
73.乳腺癌患者术后失访与一系列危险因素显着相关,且失访容易发生在术后随访期五年内,尤其是术后第一年内。本技术方案可以有效识别出不同失访风险的患者,并可以针对不同患者制定个性化的监测计划,以有效降低失访的总体发生率,并优化出院患者管理和院外随访医疗资源的分配。
74.以上结合具体实施例,对本发明技术方案的具体实施方式进行了进一步描述,此具体实施方案是为了对本技术方案的详细描述,而不是为了限制本技术方案。以上所述的具体实施方案,仅仅是对本发明的优选实施方式进行描述,并非对本发明的技术构思和保护范围进行限定,在不脱离本发明设计构思的前提下,本领域普通技术人员对本技术方案作出的各种变型和改进,均应落入本发明的保护范围。
相关技术
网友询问留言
已有0条留言
- 还没有人留言评论。精彩留言会获得点赞!
1