一种颈部吻合食管癌切除术手术部位感染风险预测评分及系统的制作方法
本申请属于基于多因素的手术部位感染危险预测评分及系统的技术领域。尤其涉及一种颈部吻合食管癌切除术手术部位感染的预测评分及系统。
背景技术:
食管癌的发病率居常见恶性肿瘤的第八位,我国是食管癌高发病率和死亡率的国家之一。食管癌的治疗是以手术为主的综合治疗,手术部位感染是食管癌术后的严重并发症之一,发生手术部位感染可使患者住院时间延长、后期治疗延误,严重的器官/腔隙感染,还可导致器官衰竭及死亡。颈部吻合食管癌切除术是食管癌切除术中难度最大、并发症发生率最高的手术,需要对感染进行重点监测。目前,针对颈部吻合食管癌切除术手术切口感染的危险因素和预测模型不足,本发明将为此类手术切口感染的防控提供方法和依据。
本研究团队在前期研究中,初步建立了包含未在术前120min内预防使用抗生素、术后吻合口瘘、术后0-3天内低白蛋白及术后0-3天内低前白蛋白四项危险因素的风险预测模型,但经过数据验证发现该模型预测能力欠佳。主要原因是术后吻合口瘘是术后发生的,常与手术部位感染伴发,通过进一步分析我们认为吻合口瘘与手术部位感染可并列作为结果。既可以视为导致手术部位感染的原因,也可以认为是手术部位感染的结果,与手术部位感染并列为手术并发症。在本研究中吻合口瘘与感染多为伴发,手术部位感染患者80%以上发生伴发吻合口瘘,因此,其作为风险因素既不能起到提前预测感染的作用,该因素纳入模型还可能会影响分析其他因素对感染的作用。因此,有必要重新评估这一因素在模型预测中的作用,同时进一步评估其他可能的危险因素,以建立新的、预测能力更强、更有价值的模型。
技术实现要素:
为了克服上述现有技术的不足,本发明提供了一种建立颈部吻合食管癌切除术手术部位感染风险预测评分以及应用该模型的系统。
通过资料收集,采用回顾性调查法,填写调查表,建立资料数据库,录入与感染相关的指标,分别统计感染组与非感染组的差异。根据卫生部卫医发[2001]2号《医院感染诊断标准》对手术部位医院感染进行诊断。应用spss21.0软件统计分析,采用多因素logistic回归分析,从而确定手术部位感染的独立危险因素,继而建立感染风险预测评分系统,确定为临床早期干预和快速干预提供指导和依据。
本发明所采用的技术方案是:一种建立手术部位感染风险预测评分系统的方法,包括以下步骤:
(1)临床资料收集
(2)数据统计分析,采用单因素卡方检验的方法寻找感染相关的危险因素;
(3)对步骤(2)获得的单因素指标进行多因素logistic回归分析,确定独立危险因素;
(4)根据多因素回归分析结果建立预测评分系统;
(5)通过临床数据收集对评分系统进行验证。
进一步的,其中所述手术部位为行颈部吻合食管癌切除术的手术部位。
进一步的,其中临床资料收集包括但不限于:患者年龄、性别、病史(有无合并基础疾病)、asa评分、术前及术后营养状况、手术时间、手术方式、吻合方式、是否采用微创、术前放化疗、抗菌药物使用情况、肿瘤病理类型、tnm分期、住院时间等。
进一步的,确定的独立危险因素包括:胸部手术史、周围血管病,未在术前120min内使用抗菌药物,术后0-3天内低白蛋白,术后0-3天内低前白蛋白。
进一步的,其中建立的logistic回归模型为:所述数据分析通过如下公式计算感染风险,
log(p)=β0+β1x1+β2x2+β3x3+β4x4+β5x5。其中,模型系数:
β0=-2.714;β1=0.907;β2=1.400;β3=0.904;β4=1.131;β5=1.192
根据logistic模型建立简化的评分系统,更易于临床操作使用,评分系统中以β值取整数作为权重系数对纳入模型的变量赋值,数值相加得到每位患者的感染风险分值,当总分大于等于3时,可判断为感染高危。
评分系统公式为:
s=s1x1+s2x2+s3x3+s4x4+s5x5
模型系数及评分系统分数计算依据如表所示(表1):
其中总分大于等于3可判断为感染高危。
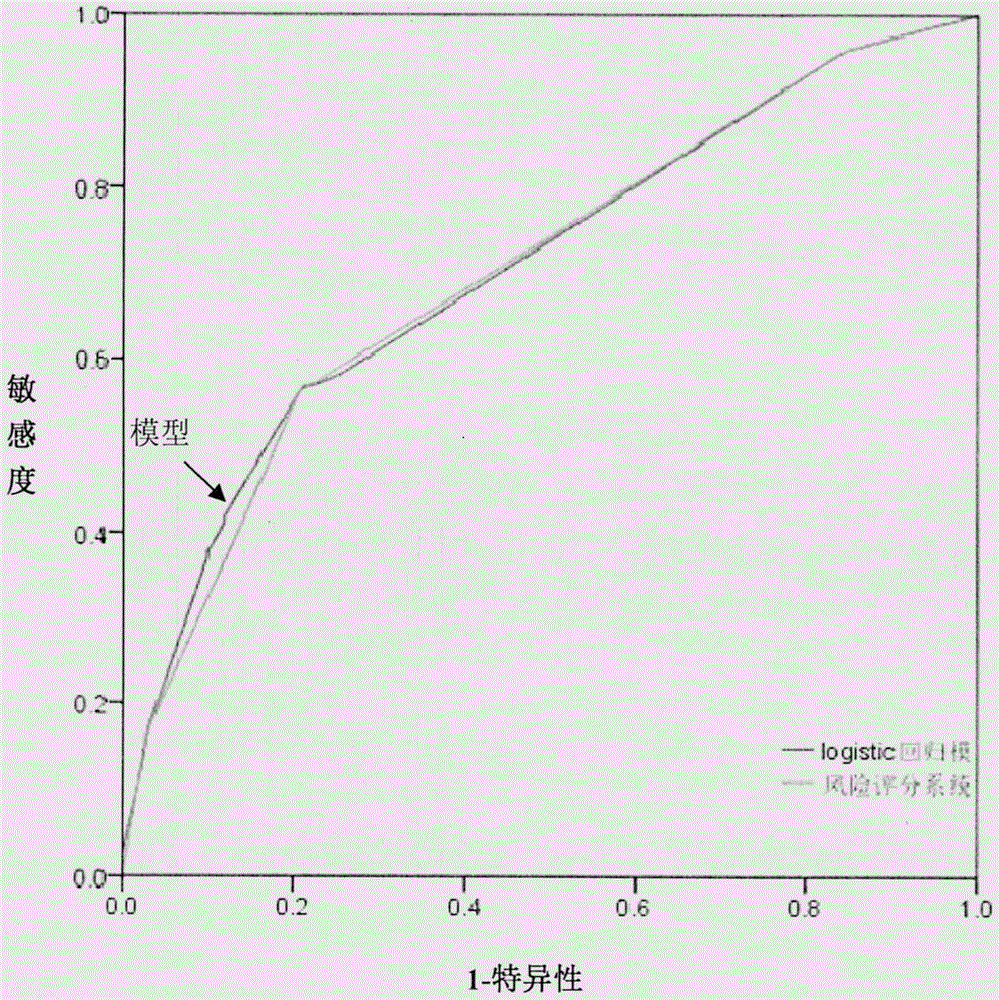
利用spss21.0软件比较两个系统的预测趋势及能力,有较好的一致性,说明简化的评分系统可以替代logistic模型进行感染风险的预测,其具有计算简单,易于临床操作,结果直观的优点。
提供颈部吻合食管癌切除术手术部位感染危险风险预测评分系统,其包括数据录入系统数据分析系统和结果反馈系统。其中数据录入系统包括计算机终端,数据分析系统可根据数据录入系统录入的信息计算感染危险因素,并由结果反馈系统反馈。
与现有技术相比,本发明经过大量研究,首次筛选出颈部吻合食管癌切除术手术部位感染的独立危险因素,利用logistic回归公式系数对每项危险因素进行赋值,建立感染风险预测评分系统,评分系统的roc曲线下面积为0.704,证明其预测能力较好,并利用外部数据进行了验证。评分系统可更直观定量的评估患者的感染风险,易于临床操作,个体化的感染风险评估为重点部署感染防控措施提供依据。并且本次筛选出的危险因素均为早期可监控因素,去除了干扰项,和之前报道模型相比,预测价值更高。本研究通过筛选出颈部吻合食管癌手术部位感染独立预测因素,建立了该类手术感染风险的预测评分系统,为个体化手术部位感染预测奠定了一定的基础,为临床尽早采取干预措施提供指导。
附图说明
图1:预测模型roc曲线下面积(auc)。
图2:验证组roc曲线下面积(auc)。
图3:图1的英文示意图。
具体实施方式
实施例1:
临床资料收集,2010年1月-2015年5月在中国医学科学院肿瘤医院胸外科行颈部吻合食管癌切除术的患者共711例,其中男性569例,女性142例;平均年龄59岁。所有患者均由两名独立的病例专家确定为原发性食管癌,tnm分期依据第7版国际肿瘤疾病分类。本研究通过肿瘤医院伦理委员会批准。采用回顾性调查法,根据患者的电子病历、检验记录、检查记录、麻醉手术记录等资料逐项填写调查表,建立并录入epidata数据库,内容包括患者年龄、性别、病史(有无合并基础疾病)、asa评分、术前及术后营养状况、手术时间、手术方式、吻合方式、是否采用微创、术前放化疗、抗菌药物使用情况、肿瘤病理类型、tnm分期、住院时间等指标,分别统计感染组与非感染组的差异。
手术部位感染诊断标准根据卫生部卫医发[2001]2号《医院感染诊断标准》手术部位医院感染诊断:(1)切口有红、肿、热、痛,或有脓性分泌物。(2)自然裂开或由外科医师打开的切口,有脓性分泌物或有发热≥38℃,局部有疼痛或压痛。(3)从深部切口引流出或穿刺抽到脓液,感染性手术后引流液除外。(4)再次手术探查、经组织病理学或影像学检查发现涉及深部切口脓肿或其它感染证据。(5)引流或穿刺有脓液。(6)再次手术探查、经组织病理学或影像学检查发现涉及器官(或腔隙)感染的证据。(7)临床诊断基础上,伴随病原学诊断依据。(8)临床医师诊断的手术部位感染。为诊断依据。
统计分析应用使用spss21.0软件统计分析,计量资料以平均数(x+s)表示,进行t检验,计数资料采用卡方检验);多因素logistic回归分析;建立回归模型,p<0.05为差异有统计学意义。
实施例2:
手术部位感染对术后住院时间及围术期死亡率的影响
711例颈部吻合食管癌切除术患者中,146例发生手术部位感染,发生率为20.53%。手术部位感染的患者平均术后住院天数为31.28天,而未感染患者平均术后住院时间为13.32天(p<0.0001).术后30天死亡率感染患者为4.11%,未感染患者为0.35%(p=0.0010)。
实施例3:
手术部位相关的人口学及临床特征
711例患者中男性569人(80.03%),平均年龄为59岁,其中≥70岁组感染风险最高(p<0.05),单因素分析结果显示asa评分越高感染风险越大;既往胸部手术外伤史,患有高血压病,外周血管病的患者感染风险增高(p<0.05),由于术前进行放化疗的患者较少(11.25%),目前结果未显示术前放化疗增加感染风险。(表2)
表2两组患者的人口学及临床特征比较
实施例4
手术部位感染相关的手术及病理因素
本研究中评估了手术因素对感染的影响,包括手术时间、术中输血、使用微创手段、吻合方式、淋巴结清扫范围、手术路径,对感染风险无影响。肿瘤的病理类型、tnm分期、病变长度、病变位置均对感染无影响(表3)。
表3感染及未感染患者手术及病理因素比较
实施例5
术前抗菌药物预防使用
711例患者中,589例(82.84%)在手术前120min内预防使用抗菌药物,手术时间超过3小时的患者709例,仅有14例术中追加抗菌药物(1.97%)。术前120min内预防使用抗菌药物的患者感染风险较单药使用还是联合使用在预防感染方面无差异,术前预防用药的患者中无论单用还是联合使用抗菌药物两组在预防效果方面无差异。术前使用抗菌药物头霉素类最多占45.86%,其次是头孢菌素类、内酰胺酶抑制剂、青霉素类等,使用何种抗菌药物对预防感染的作用无统计学差异(表4)。
表4感染及未感染组患者抗菌药物预防使用情况比较
实施例6
术后因素
711例患者术后0-3天内任何时间的低白蛋白、低前白蛋白,术后即刻使用呼吸机均会增加感染的风险(p<0.05)。
表5感染及未感染组患者术后因素比较比较
实施例7多因素分析结果
根据单因素分析的结果,选择有统计学意义的变量纳入多因素logistic回归分析,变量赋值表如下(表6):
表6经单因素分析筛选的手术部位感染相关变量赋值方式
经过多因素logistic回归分析发现,胸部手术史、周围血管病,未在术前120min内使用抗菌药物,术后0-3天内低白蛋白、低前白蛋白均为颈部吻合食管癌切除术手术部位感染发生的独立危险因素(表7)。
表7多因素回归筛选出的手术部位感染独立危险因素
实施例8
手术部位感染预测评分系统的建立
根据多因素分析的结果,进一步建立颈部吻合食管癌切除术手术部位感染预测模型,公式如下:
log(p)=β0+β1x1+β2x2+β3x3+β4x4+β5x5
根据计算结果:
β0=-2.714
β1=0.907
β2=1.400
β3=0.904
β4=1.131
β5=1.192
x1-x5具体取值方式参见表6。
将变量带入公式,方程为:log(p)=-2.714+0.907*(未在术前120min预防使用抗生素)+1.400*(术后0-3天低白蛋白)+0.904*(术后0-3天低前白蛋白)+1.131*(胸部外伤史)+1.192*(外周血管病),其中,计算roc曲线下面积(auc)=0.706(参见图1),说明本模型预测价值较高,其结果可为颈部吻合食管癌切除术手术部位感染预测提供依据。
评分系统的建立:依据模型系数作为权重对纳入模型的变量赋值(表7),带入公式,s=s1x1+s2x2+s3x3+s4x4+s5x5,将各变量分数相加,得到总分,roc曲线下面积(auc)=0.704(参见图1),与logistic模型结果相似,预测价值较高。
计算各分数的感染率,随着分数增高,感染率呈上升趋势,表明分数赋值可行性强。
根据分值对感染风险分层,0分为低风险,1分为中度风险,2分为高度风险,大于等于3分为极高风险,可以看到随着分数升高感染率升高明显,极高度风险组的感染相对危险度是低风险组的21.75倍,说明当分数大于或等于3分时,感染可能性大。
表7依据评分系统对患者进行感染风险分层
实施例9
验证
收集2015.6-2016.12月的本院的连续数据168例,用于验证。验证组数据与建模组数据分布相似,验证组的曲线下面积为0.824(参见图2),说明在验证数据中评分系统的正确预测感染的能力较强,尤其在大于等于3分的极高风险组,预测正确率达到了90%。
a:p>0.05,说明两组数据分布无差异。
最后应说明的是:以上所述仅为发明的优选实施例而已,并不用于限制本发明,尽管参照前述实施例对本发明进行了详细的说明,对于本领域的技术人员来说,其依然可以对前述各实施例所记载的技术方案进行修改,或者对其中部分技术特征进行等同替换。凡在发明的精神和原则之内,所作的任何修改、等同替换、改进等,均应包含在本发明的保护范围之内。
- 还没有人留言评论。精彩留言会获得点赞!