一种一体化人工骨韧带骨移植物及其制备方法与流程
本发明涉及植入人体的人工韧带,尤其涉及一种一体化人工骨韧带骨移植物及其制备方法。
背景技术:
前交叉韧带损伤是常见的膝关节运动损伤。目前,通过手术重建前交叉韧带是国内外主流治疗方法。韧带重建手术中,韧带植入物需在患者自体膝关节股骨及胫骨的骨道内达到有一定强度且持久性的自体骨-植入物愈合,从而提供膝关节良好的远期稳定性。
目前,植入物的选择从结构分,主要为单纯肌腱组织或骨-肌腱-骨组织构成。单纯肌腱组织如取自体腘绳肌腱组织重建交叉韧带在国内外已广泛应用,但因其供区副作用相对较大,且腱骨愈合所需时间较长,需经历不同病理阶段,移植物与骨愈合问题一直未能完全解决。因此,应用骨髌腱骨重建膝关节韧带因其可达到骨-骨愈合被公认为金标准手术。但取自体骨髌腱骨移植物存在供区并发症、膝前痛、手术复杂等问题,目前国内临床上鲜有应用。国际上,美国、欧洲等主流运动医学中心及专家仍在应用,并作为术后需重返职业运动人群的首选重建交叉韧带用移植物。
植入物从来源分,除了上述可取患者自体肌腱,仍存在供区并发症等等问题。临床上也可应用异体来源肌腱或骨-髌腱-骨植入物,但也存在传播疾病、供体稀缺且可能排异等问题。近年来随着人工植入物在骨科运动医学领域的成功研发,已被越来越多患者及医师接收。因此,应用人工韧带重建膝关节前交叉韧带已成为国内外研究的重点和热点。人工韧带产品已在欧洲、澳大利亚、中国等地区广泛应用。但目前临床上所用的人工韧带产品以单纯韧带植入物为主,受到人工韧带移植物材料在生物相容性等方面的缺陷,加之缺乏促成骨作用,在患者体内仅仅为人工材料与骨的愈合,两者的愈合面存在一定的疤痕炎症区域,鲜有自体骨组织长入,主要依赖挤压螺钉或其它内固定进行固定,远期易造成人工移植物松动影响手术效果。
因此,我们设计了一种人工骨韧带骨移植物,可避免应用自体或异体骨髌腱骨移植物的相关并发症。同时,此种移植物与自体骨间可达到骨-骨界面愈合,与目前人工韧带产品相比人工骨韧带骨不仅可具有足够的强度和刚度,同时移植物两端的人工骨块的应用使移植物与骨隧道的愈合加速且更为可靠。因此本新型设计可明显改善术后移植物与骨的愈合,达到骨-骨间生物性牢固愈合,从而提高中远期手术效果并达到早期术后康复,帮助患者早日重返运动。
技术实现要素:
本发明所要解决的技术问题是:提供一种一体化人工骨韧带骨移植物及其制备方法,可避免应用自体或异体骨髌腱骨移植物的相关并发症,同时,此种移植物与自体骨间可达到骨-骨界面愈合,与目前人工韧带产品相比人工骨韧带骨不仅具有足够的强度和刚度,同时移植物两端的人工骨块使移植物与骨隧道间可早期达到骨-骨愈合。
为解决上述技术问题,本发明的技术方案是:
提供一种一体化人工骨韧带骨移植物,包括:依次连接的第一牵引纤维部、第一骨道编织部、中央关节腔部、第二骨道编织部和第二牵引纤维部;所述第一骨道编织部和所述第二骨道编织部的外表面分别套接有第一人工骨和第二人工骨。
其中,在上述一体化人工骨韧带骨移植物中,所述第一人工骨和所述第二人工骨均为内部中空的圆柱结构,所述第一骨道编织部和所述第二骨道编织部分别穿设于所述第一人工骨和所述第二人工骨内。
其中,在上述一体化人工骨韧带骨移植物中,所述第一人工骨和所述第二人工骨的直径均为9-10mm,长度均为30mm;所述第一骨道编织部和所述第二骨道编织部的直径均为7-8mm,长度均为30mm。
其中,在上述一体化人工骨韧带骨移植物中,所述第一人工骨的内表面与所述第一骨道编织部的外表面之间由骨水泥预固化,所述第二人工骨的内表面与所述第二骨道编织部的外表面之间由骨水泥预固化。
其中,在上述一体化人工骨韧带骨移植物中,所述中央关节腔部的长度为30mm。
还提供一种一体化人工骨韧带骨移植物的制备方法,包括如下步骤:
步骤1、应用精编机将聚对苯二甲酸酯纤维按照设计图案进行编制成平面纤维网状结构,自一端到另一端依次制作为第一牵引纤维部、第一骨道编织部、中央关节腔部、第二骨道编织部和第二牵引纤维部;
步骤2、将纤维网沿长轴进行自身卷成类圆柱状;
步骤3、在第一骨道编织部和第二骨道编织部的外表面分别套接第一人工骨和第二人工骨,并在第一人工骨的内表面与第一骨道编织部的外表面之间由骨水泥预固化,在第二人工骨的内表面与第二骨道编织部的外表面之间由骨水泥预固化。
其中,在上述一体化人工骨韧带骨移植物的制备方法中,所述第一人工骨和所述第二人工骨的制作材料为磷酸三钙。
采用了上述技术方案,本发明的有益效果为:
与现有技术相比,本发明的一种一体化人工骨韧带骨移植物及其制备方法,可避免应用自体或异体骨髌腱骨移植物的相关并发症,同时,此种移植物与自体骨间可达到骨-骨界面愈合,与目前人工韧带产品相比人工骨韧带骨不仅可具有足够的强度和刚度,同时移植物两端的人工骨块使移植物与骨隧道的愈合早而可靠。因此本发明可明显改善术后移植物与骨的愈合,从而提高手术效果并达到早期术后康复,帮助患者早日重返运动。
附图说明
图1是本发明实施例的一体化人工骨韧带骨移植物的结构示意图;
图2是本发明实施例的一体化人工骨韧带骨移植物去掉第一人工骨和第二人工骨后的结构示意图;
图3是本发明实施例的一体化人工骨韧带骨移植物的第一人工骨和第一骨道编织部的装配结构的截面示意图;
图4是本发明实施例的一体化人工骨韧带骨移植物的第二人工骨和第二骨道编织部的装配结构的截面示意图;
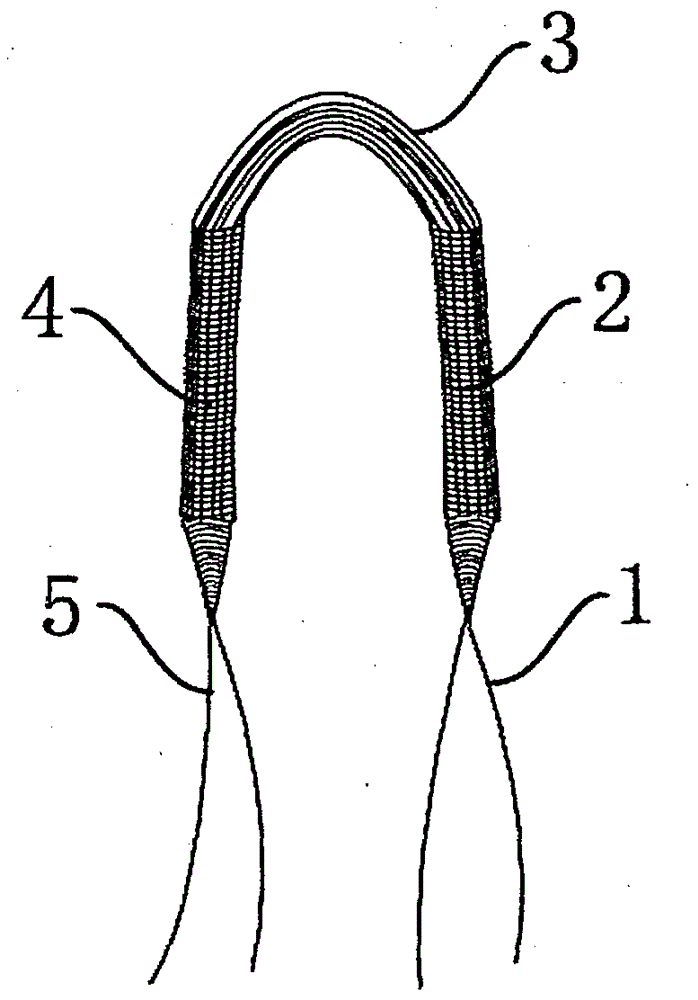
图中:1为第一牵引纤维部;2为第一骨道编织部;3为中央关节腔部;4为第二骨道编织部;5为第二牵引纤维部;6为第一人工骨;7为第二人工骨。
具体实施方式
下面结合附图和实施例,对本发明的具体实施方式作进一步详细描述。以下实施例用于说明本发明,但不能用来限制本发明的范围。
前交叉韧带损伤是临床常见的运动损伤。其手术量在中国逐年上升。作为可选择重建韧带的移植物,自体、异体移植物各有其缺陷。应用人工韧带重建膝关节前交叉韧带已成为国内外研究的重点和热点。人工韧带产品已在欧洲、澳大利亚、中国等地区广泛应用。其中,在临床使用较多的是法国LARS韧带。但其价格昂贵,同样也存在远期腱骨愈合问题。但目前临床应用的人工韧带产品基本为单纯应用人工材料编制韧带移植物。由于人工移植物材料在生物相容性等方面的缺陷,加之缺乏促成骨作用。人工韧带移植物与患者自体骨道间的愈合难以达到生理意义上的腱骨愈合。移植物与自体组织的愈合在患者体内仅仅为人工聚酯材料与自体骨的愈合,鲜有自体骨组织长入聚酯材料间,其力学强度主要由挤压螺钉提供,远期易造成松动等并发症影响手术效果。
因此,本发明提供一种一体化人工骨韧带骨移植物,可避免应用自体或异体骨髌腱骨移植物的相关并发症。同时,此种移植物与自体骨间可达到骨-骨界面愈合,与目前人工韧带产品相比人工骨韧带骨移植物不仅可具有足够的强度和刚度,同时移植物两端的人工骨块使移植物与骨隧道间可较早达到良好牢靠的骨-骨愈合。因此本发明可明显改善术后移植物与骨的愈合,从而提高手术效果并达到早期术后康复,帮助患者早日重返运动。
如图1至图4所示,本发明实施例的一体化人工骨韧带骨移植物包括:依次连接的第一牵引纤维部1、第一骨道编织部2、中央关节腔部3、第二骨道编织部4和第二牵引纤维部5。在第一骨道编织部2和第二骨道编织部4的外表面分别套接有第一人工骨6和第二人工骨7,该第一人工骨6和第二人工骨7均为内部中空的圆柱结构,第一骨道编织部2和第二骨道编织部4分别穿设于第一人工骨6和第二人工骨7内,使得此种移植物与自体骨间可达到骨-骨界面愈合,与目前人工韧带产品相比人工骨韧带骨移植物可与自体骨组织间较早达到良好牢靠的骨-骨愈合。
在本实施例中,第一人工骨6和第二人工骨7的直径均为9-10mm,长度均为30mm,第一骨道编织部2和第二骨道编织部4的直径均为7-8mm,长度均为30mm,第一人工骨6的内表面与第一骨道编织部2的外表面之间由骨水泥预固化,第二人工骨7的内表面与第二骨道编织部4的外表面之间由骨水泥预固化。中央关节腔部3的长度为30mm。
本发明的一体化人工骨韧带骨移植物的制备方法,包括如下步骤:
步骤1、应用精编机将聚对苯二甲酸酯纤维按照设计图案进行编制成平面纤维网状结构,自一端到另一端依次制作为第一牵引纤维部、第一骨道编织部、中央关节腔部、第二骨道编织部和第二牵引纤维部;
步骤2、将纤维网沿长轴进行自身卷成类圆柱状;
步骤3、在第一骨道编织部和第二骨道编织部的外表面分别套接第一人工骨和第二人工骨,并在第一人工骨的内表面与第一骨道编织部的外表面之间由骨水泥预固化,在第二人工骨的内表面与第二骨道编织部的外表面之间由骨水泥预固化,其中第一人工骨和第二人工骨的制作材料为磷酸三钙。
使用时,常规韧带手术关节镜入路,制作股骨隧道9-10mm,制作胫骨隧道9-10mm,引入一体化人工骨肌腱骨植入物,股骨及胫骨端分别以挤压螺钉固定。
如上所述,本发明的一种一体化人工骨韧带骨移植物及其制备方法,可避免应用自体或异体骨髌腱骨移植物的相关并发症,同时,此种移植物与自体骨间可达到骨-骨界面愈合,与目前人工韧带产品相比人工骨韧带骨不仅可具有足够的强度和刚度,同时移植物两端的人工骨块使移植物与骨隧道间可早期达到良好且较为牢靠的骨-骨愈合。因此本发明可明显改善术后移植物与骨的愈合,从而提高手术效果并达到早期术后康复,帮助患者早日重返运动。
上述的对实施例的描述是为便于该技术领域的普通技术人员能理解和应用本发明。熟悉本领域技术的人员显然可以容易地对这些实施例做出各种修改,并把在此说明的一般原理应用到其他实施例中而不必经过创造性的劳动。因此,本发明不限于这里的实施例,本领域技术人员根据本发明的揭示,对于本发明做出的改进和修改都应该在本发明的保护范围之内。
- 还没有人留言评论。精彩留言会获得点赞!