用于治疗糖尿病的组合物及其应用的制作方法
技术领域
本发明涉及一种用于预防和治疗糖尿病的组合物及其应用方法,更详细地讲是关于化合物伽马-氨基丁酸,伽马-氨基丁酸能分子(GABAergic)的单独使用或者是与胰高血糖素样肽-1(GLP-1)肠泌素(incretin)及其类似物(如exendin-4)的联合使用,以促进胰岛β-细胞的增殖,抑制胰岛炎症反应,降低胰岛β-细胞的自身免疫并且增强调节T-细胞的功能,并能对糖尿病患者进行预防和治疗的用于治疗糖尿病的组合物及其应用。
背景技术:
糖尿病是引起人类死亡的主要病因之一。I型糖尿病是糖尿病的一种主要类型,特点是发病年龄早和胰岛β-细胞的自身免疫性破坏,导致胰岛素分泌不足和必需依赖外源性胰岛素治疗。凋亡是I型糖尿病患者胰岛β-细胞死亡的主要形式。在正常情况下,胰岛β-细胞质量的维持是一个动态过程,其增加和减少依赖于β-细胞存活(如β-细胞增殖和再生)和β-细胞死亡(如β-细胞凋亡和坏死)的比率,可以控制机体血糖水平在一个很窄的生理范围内。I型糖尿病病人的胰岛β-细胞持续受到自身免疫的破坏。β-细胞凋亡是由于自身免疫破坏造成的,涉及朗格汉斯胰岛中T-细胞的浸润。胰岛β-细胞的渐进性破坏主要是由于胰岛中淋巴细胞的浸润,细胞坏死导致胰岛素分泌的缺乏。在这个自身免疫过程中由巨噬细胞释放的炎症因子,包括IL-1β,TNF-α和IFN-γ,是引起β-细胞破坏的主要分子。在疾病早期,胰岛β-细胞依靠代偿作用克服由自身免疫引起的破坏作用,这种代偿机制在维持机体血糖方面起重要作用。然而当β-细胞死亡的速度远远大于β-细胞生长的速度时,β-细胞质量出现明显下降,胰岛素分泌不足导致糖尿病性高血糖发生。通常胰岛素疗法是治疗I型糖尿病的的主要手段,但是外源胰岛素并不能根治I型糖尿病,因为很难实现一种血糖敏感性的胰岛素给予方式来调整胰岛素的用量使血糖控制在一个狭窄的生理范围内,外源胰岛素不能阻止疾病的进展并最终引起糖尿病性并发症的发生。对于人类I型糖尿病患者的治疗,目前除了胰岛素注射和胰岛移植外尚无其它有效治疗方法。胰岛素注射治疗不能终止I型糖尿病病情的发展也不能阻滞其并发症的最终出现;胰腺胰岛移植虽是一种有效的治疗方法,但是该方法由于人类胰岛来源较少,使胰岛移植的供体来源有限,对于胰岛移植的个体还需要给予免疫抑制剂,受试者需要终身使用免疫抑制剂并且通常在胰岛移植后1-2年要再次做移植手术。目前的治疗方法均无有效手段可以逆转I型糖尿病。
II型糖尿病的发病主要是由于患者自身产生的胰岛素不足以维持体内的糖代谢平衡。通常是由于胰岛素抵抗和β-细胞代偿缺陷造成。在正常的生理条件下,肠泌素激素在维持机体血糖中起重要作用。重要的肠泌素激素包括GLP-1和肠抑胃肽(血糖依赖性促胰岛素分泌激素或者GIP)。GLP-1由小肠L-细胞在营养物摄取时分泌。GLP-1以一种血糖依赖性的方式促进胰腺胰岛β-细胞再生/增殖和抑制β-细胞凋亡。GLP-1也可以增加罹患Ⅰ型和II型糖尿病个体的胰岛素分泌及降低血糖。GLP-1的长效类似物exendin-4(Ex4)是一种长效高效的GLP-1的受体竞争物。对II型糖尿病十分有效,但对于I型糖尿病的疗效则微乎其微。因此,研发具有预防和治疗糖尿病作用的组合物及其应用方法是消除和修复糖尿病病因的关键技术和迫切需要。
技术实现要素:
本发明提供了一种能够消除上述缺点,具有药性对症、修复性强、方法简单、单独用药,也可联合用药、可防可治、互惠增强效果好、治愈率高、可集预防和治疗为一体等特点的用于治疗糖尿病的组合物及其应用。开创了治疗糖尿病的新方法和途径。这个新方法和途径是通过施用化合物伽马-氨基丁酸及其组合物伽马-氨基丁酸能分子,或者施用组合物的形式即:伽马-氨基丁酸能分子与肠泌素激素分子的联合使用。伽马-氨基丁酸能分子包括伽马-氨基丁酸及其变异体或者衍生物、或者是伽马-氨基丁酸受体激动剂,可有效保护β-细胞的作用和抑制胰岛β-细胞自身免疫的作用,以使胰腺胰岛的β-细胞不被破坏。选用肠泌素激素包含至少以下多肽中的任一个:GLP-1,GLP-1的抗DPP-Ⅳ形式(或者DPP-Ⅳ抑制剂),EX4,GIP,或者是它们的变异体或者衍生物,以有效地促进胰岛β-细胞的生长和刺激内源性伽马-氨基丁酸的合成和分泌来达到对胰腺胰岛β-细胞的保护及增强胰岛β-细胞质量。可以促进β-细胞的生长和抑制凋亡,促进免疫性耐受和阻滞自身免疫。尤其是当组合使用时,包括施用一个伽马-氨基丁酸能分子(作为β-细胞生长因子和自身免疫抑制剂)和一个肠泌素激素分子(作为β-细胞生长因子和伽马-氨基丁酸辅助物)的组合使用,实现了对I型糖尿病的预防和治疗。具体地举例,伽马-氨基丁酸能分子与肠泌素的联合使用、如伽马-氨基丁酸与GLP-1/Ex4的联合应用,实现了对I型糖尿病的预防和治疗。
本发明的用于治疗糖尿病的组合物,其主要成分构成是由足以能抑制β细胞凋亡、促进β细胞再生并控制胰岛自身免疫的有效给予剂量的化合物伽马-氨基丁酸(或为γ-氨基丁酸)及其组合物的伽马-氨基丁酸能分子,或者是上述分子在一个配药学上可以接受的盐溶液中。其中γ-氨基丁酸能分子包括伽马-氨基丁酸及其变异体或者衍生物、或者是伽马-氨基丁酸受体激动剂;所述的组分继而包含足以能抑制β细胞凋亡、促进β细胞再生的有效治疗剂量的肠泌素激素(incretin),其可选自胰高血糖素样肽(GLP-1)、exendin-4(EX4)多肽,或者变异体或衍生物。或者是同时给予伽马-氨基丁酸能分子和肠泌素激素,其中,
所述的肠泌素激素是有效治疗剂量的肠泌素激素(incretin),其可选自胰高血糖素样肽(GLP-1)、exendin-4(EX4)多肽,GIP多肽或者是以上所述多肽的变异体或者衍生物,该变异体选自GLP-1(7-37)OH,或GLP-1(7-36)氨酰基-1,一个DPPIV抵抗型GLP-1及其片段和变异体,或DPPIV抵抗型GLP-1或GLP-1的融合蛋白。
更具体地说,所述的γ-氨基丁酸能分子是γ-氨基丁酸,或者是GAD65,或者是GAD67,或者是γ-氨基丁酸的变异体或者衍生物,或者是γ-氨基丁酸受体激动剂。伽马-氨基丁酸能分子是伽马-氨基丁酸,或者是GAD65,或者是GAD67,或者是伽马-氨基丁酸受体激动剂或及其变异体或者衍生物。所述的γ-氨基丁酸是天然存在形式或者变异体或者衍生物,该变异体或者衍生物包含化学修饰或者对γ-氨基丁酸氨基基团通过用一个化学基团的替换,也包含但不限于蛋白融合形式或者化学耦合,或者化学修饰或者对伽马-氨基丁酸氨基基团的替换,该变异体或者衍生物包含化学修饰或者对伽马-氨基丁酸氨基基团通过用一个化学基团的替换。所述的化学耦合剂是配药学上可用的物质;N-末端修饰或者替换是通过用一个化学基团替换。其中,化学基团包含但不限于被一个卤素基团置换,或者一个烷基基团置换,或者一个环烷基基团置换,或者一个甲基基团替换,或者一个烷氧基基团置换,或者一个芳香族基团置换,或者一个杂苯基团置换,或者一个类似化学基团替换。所述的伽马-氨基丁酸融合蛋白是伽马-氨基丁酸分子与一个清蛋白分子、或者一个IgG分子的融合;所述的融合蛋白是GLP-1或者Ex4分子与一个清蛋白或者一个IgG分子融合。其中所述的清蛋白分子即GLP-1-白蛋白是人清蛋白。或者,其中所述的IgG是人IgG,并且人的IgG选自人IgG1、或人IgG2、或人IgG3或者人IgG4;尤其首选IgG2和IgG4。所述的肠泌素激素多肽是天然存在的形式或者一个融合蛋白的形式,或者化学耦合型,或者化学修饰或者氨基酸替换。
所述的DPPIV抵抗型GLP-1可选用GLP-1A8X,其中X是任何除A以外的氨基酸,可任意选自GLP-1A8G,N-乙酰基-GLP-1,N-甲基化-GLP-1(N-me-GLP-1),α-甲基化-GLP-1(α-me-GLP-1),脱氨基-GLP-1(desamino-GLP-1)及咪唑-乳酸置换的GLP-1(imi-GLP-1),或者所述的N-端修饰的GLP-1如与脂肪酸链的共价结合,或所述的GLP-1融合蛋白包含与IgG Fc或白蛋白的融合蛋白形成GLP-1-IgGFc或GLP-1-白蛋白。
所述的GLP-1多肽变异体包括与序列号NO.1的GLP-1序列有约70%-95%的同源性;Ex4多肽变异体包括与序列号NO.2的Ex4序列有约70%-95%的同源性。
所述的伽马-氨基丁酸能分子和肠泌素激素是单独的分子,或者融合成为一个单一的伽马-氨基丁酸能分子/肠泌素激素融合肽分子。也就是说,所述的伽马-氨基丁酸能分子和肠泌素是单独的个体、或是由伽马-氨基丁酸能分子(如伽马-氨基丁酸)和肠泌素GLP-1或Ex4化合耦连形成的一个伽马-氨基丁酸能融合物、或者是该伽马-氨基丁酸能融合物的变量或者衍生物。上述的组分还包括一个辅助剂,其中该辅助剂是一种佐剂。
本发明的药用组合物是由含上述的组分组成,是由可药用载体搭载,用于1型或II型糖尿病的治疗以及糖尿病的预防。它可通过经由局部、或口服、或气雾剂、或腹膜内注射、或静脉注射或肌肉注射的方式施用。上述的组合物的给予方式包括肌肉注射其编码的核苷酸,其中该核苷酸载体是一个非病毒载体,或是一个病毒性的载体,或者用于细菌或者真核表达的载体。
用于治疗糖尿病的组合物的应用是由伽马-氨基丁酸能分子给予剂量是0.01-10mmol/kg,肠泌素激素0.02to 1000nmol/kg(如伽马-氨基丁酸:GLP-1/Ex4)或者是0.002-2mg/kg的伽马-氨基丁酸能分子和0.2-1000nmol/kg的肠泌素激素等配制而成的药用载体搭载;其中所述的伽马-氨基丁酸能分子和肠泌素激素最好选自伽马-氨基丁酸和GLP-1/Ex4。该组合物可选用基因治疗的方式给予,分别编码组合物中复合物的DNA的使用量是1μg/kg体重至10μg/kg体重;DNA疫苗的合适剂量是0.1至1000μg DNA。
本发明揭示了一种新的治疗I型糖尿病的组合物及其应用方法,其作用机理包括两方面内容:促进胰岛β-细胞再生和同时抑制胰岛β-细胞自身免疫。其组合物的重要的部分是伽马-氨基丁酸能分子或者是伽马-氨基丁酸能分子结合肠泌素激素。所述的伽马-氨基丁酸能分子和肠泌素谨以伽马-氨基丁酸和GLP-1为例。伽马-氨基丁酸是一种重要的内源性氨基酸,由谷氨酸经谷氨酸脱羧酶(GAD)作用生成。伽马-氨基丁酸在中枢神经系统的作用已被广泛研究。伽马-氨基丁酸通过激活它的受体,即A、B及C型伽马-氨基丁酸受体发挥作用。伽马-氨基丁酸一直被认为是一种重要的位于哺乳动物大脑中的抑制性神经递质,但是在特定情况下,伽马-氨基丁酸也可以通过A型伽马-氨基丁酸受体产生兴奋性作用。在大脑的发育和神经元成熟过程中,伽马-氨基丁酸作为一种营养性因子,调节神经元细胞的增殖,迁移和分化。
在胰腺中,伽马-氨基丁酸由胰岛β-细胞分泌,作为自分泌或者旁分泌调节因子通过其位于α-细胞和β-细胞的受体发挥作用。详述之,伽马-氨基丁酸通过激活A型伽马-氨基丁酸受体来抑制α-细胞胰高血糖素的分泌。伽马-氨基丁酸能同时调节胰岛β-细胞的代谢和胰岛素分泌。伽马-氨基丁酸的受体也在T-淋巴细胞中表达,为伽马-氨基丁酸有可能直接作用于T-细胞提供了基础。使用伽马-氨基丁酸能抑制T-细胞的促炎作用和预防NOD 1型糖尿病模型小鼠的发病。在一种大鼠模型中,伽马-氨基丁酸对STZ诱导糖尿病模型发病有一定预防作用。然而,先前公开的技术并没有实验证实伽马-氨基丁酸可以逆转已经发生糖尿病患者的高血糖血症,即有实际意义上的治疗作用。
预防和治疗在概念上是完全不同的。预防是指可以降低疾病发生的任何一种方法。预防可以在一定程度上阻止疾病的发生。而且,实施预防的过程常常是在一种疾病出现明显症状之前。在自身免疫性疾病中,如1型糖尿病是由于胰岛β-细胞的自身免疫性破坏和继发的胰岛素不足及高血糖血症,如果阻止了自身免疫的发展也即可以有效地阻止1型糖尿病的发生。相比较,治疗是一种能够解除疾病、有时能达到治愈的方法。在多数情况下,有效的治疗是一个减轻或解除病症的过程。在1型糖尿病发生时,患者体内已有超过70-80%的胰岛β-细胞被破坏。由此可见,仅仅抑制胰岛的自身免疫不足以缓解疾病的进程。显然在给予特异的免疫抑制剂的同时,需要一种能够促进胰岛β-细胞再生的方案用于替换或更新已经受损的胰岛β-细胞。应用不同的小鼠糖尿病模型作为对糖尿病的预防和治疗的范例,本发明揭示了一种预防和治疗糖尿病的组合物和应用方法。本发明的重点是治疗即逆转1型糖尿病的病情。可以预见,一个有效的治疗方法也可能是一种有效的预防方法。相反,一种有效的预防方法不一定能够达到治疗效果。本发明首次系统揭示了伽马-氨基丁酸对已经发生糖尿病性高血糖的糖尿病个体的治疗作用。
本发明的试验数据显示伽马-氨基丁酸不仅阻止了多次低剂量STZ(MLDS)诱导的糖尿病小鼠的高血糖,更重要的是伽马-氨基丁酸组合物疗法完全逆转已经发病的MLDS诱导1型糖尿病小鼠的糖尿病性高血糖。通过体外实验显示伽马-氨基丁酸对MLDS诱导1型糖尿病小鼠的预防和治疗作用是通过促进胰岛β-细胞生长、抑制β-细胞死亡、增强β-细胞质量及抑制自身免疫和/或炎症对β-细胞的攻击而实现的。本发明披露的数据还显示,伽马-氨基丁酸可以预防自身免疫性NOD小鼠的糖尿病性高血糖。这与降低NOD小鼠胰岛内免疫细胞浸润,增加β-细胞质量和提高循环胰岛素水平有关。作为本发明的一个实施例,伽马-氨基丁酸可以明显减低MLDS和NOD小鼠糖尿病的发生,同时,伽马-氨基丁酸可以完全逆转由药物诱导的MLDS小鼠的糖尿病的发生。但是伽马-氨基丁酸对已经发病的自身免疫性NOD小鼠糖尿病的逆转作用虽然显著但是是暂时性的。事实上,这个暂时性的逆转作用会对人类糖尿病患者有着值得瞩目的益处。需要强调的是,本发明揭示了一个几乎完全有效的应用方案,即当伽马-氨基丁酸与肠泌素GLP-1/Ex4结合使用时可以克服单独使用伽马-氨基丁酸治疗时存在的暂时性逆转作用的缺陷。正如本发明提供的实施例所示,伽马-氨基丁酸和GLP-1结合使用可以完全逆转已经发病的NOD 1型糖尿病。值得注意的是,伽马-氨基丁酸对db/db 2型糖尿病小鼠的血糖水平没有显著作用(数据未提供)。总之,本发明开拓了开发1型糖尿病新的治疗途径。概括地,本发明揭示了一种基于伽马-氨基丁酸能分子或者是伽马-氨基丁酸能分子和肠泌素GLP-1/Ex4联合用药对1型糖尿病有效治疗的作用。以前的技术没有揭示伽马-氨基丁酸能分子对糖尿病逆转的治疗作用,也没有揭示伽马-氨基丁酸能分子与肠泌素的联合使用和这种组合物的作用。
本发明提供了一种预防和治疗糖尿病的组合物及其应用方法。本发明的组合物和应用方法可以促进β-细胞的生长和抑制凋亡,促进免疫性耐受和阻滞自身免疫。本发明所述的组合物是伽马-氨基丁酸能分子。本发明所述的组合物也包括一个伽马-氨基丁酸能分子(作为β-细胞生长因子和自身免疫抑制剂)和一个肠泌素激素分子(作为β-细胞生长因子和伽马-氨基丁酸辅助物)的组合使用。这两个组分作为一个组合物用于1型或者是2型糖尿病的预防和治疗。但该疗法尤其是对1型糖尿病的预防和治疗极其有效。伽马-氨基丁酸能分子包括伽马-氨基丁酸及其变异体或者衍生物、或者是伽马-氨基丁酸受体激动剂。其功效包括可以有效保护β-细胞的作用和抑制胰岛β-细胞自身免疫的作用,以使胰腺胰岛的β-细胞不被破坏。肠泌素激素包含至少以下多肽中的任一个:GLP-1,GLP-1的抗DPP-IV形式或DPP-IV抑制剂,EX4,GIP,或是它们的变异体或衍生物,以有效地促进胰岛β-细胞的生长和刺激内源性伽马-氨基丁酸的合成和分泌来达到对胰腺胰岛β-细胞的保护及增强胰岛β-细胞质量。依据本发明的一方面,所述组合物的组分能抑制致糖尿病性CD8+T-细胞依赖的免疫反应。所述组合物的组分包含伽马-氨基丁酸能分子或者是伽马-氨基丁酸能分子和肠泌素GLP-1/EX4多肽的组合。依据本发明的另一方面,所述组合物是一个伽马-氨基丁酸能分子与一个肠泌素激素的融合蛋白。依据本发明的另一方面,所述组合物包含一个伽马-氨基丁酸能分子和GLP-1融合蛋白或者EX4融合蛋白或者前述的肠泌素激素。依据本发明的另一方面,所述组合物包含编码-伽马-氨基丁酸能分子,其变异体或者衍生物,或前述的肠泌素激素或者它们的融合蛋白核酸序列。本发明的一方面,所述组合物用于受试者的1型糖尿病的预防和治疗。所述组合物包含一个伽马-氨基丁酸能分子,来源于伽马-氨基丁酸、伽马-氨基丁酸前体GAD65、或者GAD67、或者A型伽马-氨基丁酸受体激动剂或者是它们的变异体或者衍生物;或包含一个GLP-1或者EX4分子或者其类似物或者变异体或者其的片段。本发明的一方面,所述组合物的核酸序列编码一个伽马-氨基丁酸能分子的前体,如伽马-氨基丁酸,伽马-氨基丁酸前体GAD65或者GAD67,伽马-氨基丁酸受体激动剂或者其变异体或者衍生物;和一个前述的肠泌素激素分子GLP-1或者EX4或者变异体或者其的片段或者前述肠泌素激素的融合蛋白。依据本发明的另一方面,所述方法用于1型糖尿病患者的预防和治疗,包含施予患者一个有效治疗量的所述组合物,可以增加患者β-细胞增殖,降低β-细胞凋亡和抑制β-细胞自身免疫性。本发明的一方面,揭示用以预防和治疗1型糖尿病的化合物的药剂的制备。本发明的其他特点和优点也可通过实施例的描述进一步体现。
附图说明
图1伽马-氨基丁酸处理阻止了MLDS CD1小鼠的糖尿病高血糖的发生。A)每天给予伽马-氨基丁酸阻止了小鼠的糖尿病高血糖的发生;B)对照组小鼠在MLDS注射后7天完全发生糖尿病高血糖,而伽马-氨基丁酸处理的STZ小鼠没有发生高血糖;C)伽马-氨基丁酸对正常小鼠(Crl)的糖耐量没有影响,未处理的MLDS小鼠表现出明显的糖耐受不良,而伽马-氨基丁酸处理的MLDS小鼠表现出明显的糖耐受改善,水平与虚线所示的STZ注射前的糖耐量实验相近;D)伽马-氨基丁酸处理没有改变胰岛素敏感性;E)伽马-氨基丁酸显著改善了MLDS小鼠的胰高血糖素耐受;F)伽马-氨基丁酸显著改善了MLDS小鼠的胰高血糖素耐受;G)伽马-氨基丁酸处理的MLDS小鼠表现出循环胰岛素水平提高;H)伽马-氨基丁酸使循环胰高血糖素水平下降;I)伽马-氨基丁酸导致胰岛素/胰高血糖素比例升高。
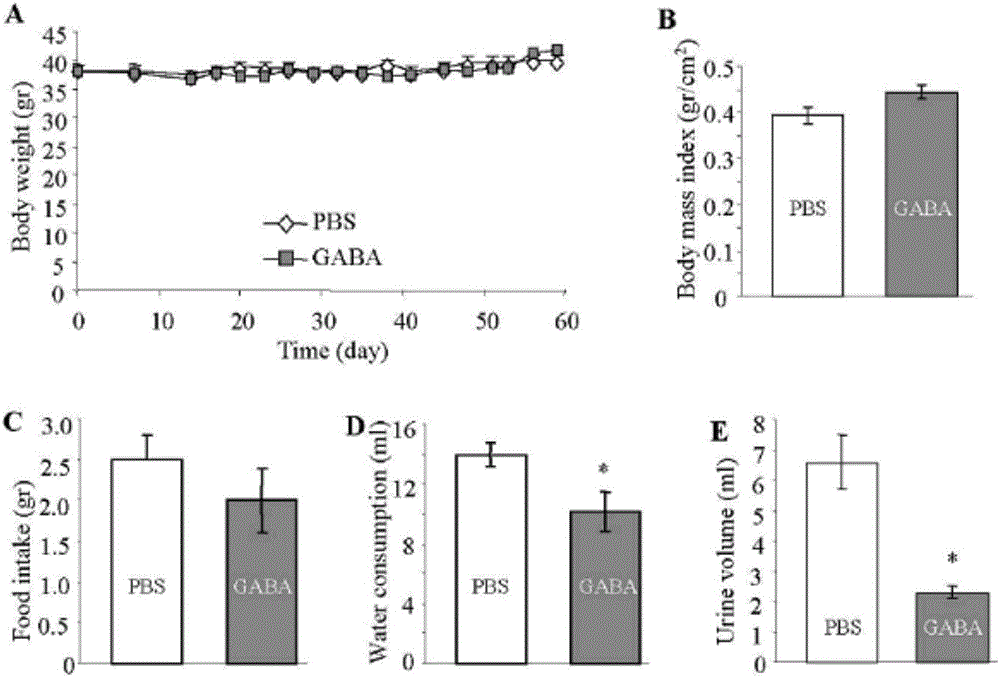
图2伽马-氨基丁酸明显改善MLDS小鼠的糖尿病症状。A)伽马-氨基丁酸处理对体重的影响在未处理组和处理组间没有统计学差异;B)伽马-氨基丁酸处理对进食量的影响在处理与未处理组间没有统计学差异;C)伽马-氨基丁酸处理对体重指数的影响在未处理组和处理组间没有统计学差异;D)伽马-氨基丁酸明显改善了糖尿病的多饮症状;E)伽马-氨基丁酸明显改善了糖尿病的多尿症状。
图3伽马-氨基丁酸增进MLDS小鼠的胰岛β-细胞质量及降低循环中的炎症因子。A)免疫组织化学研究结果发现MLDS小鼠的β-细胞被大面积破坏,而伽马-氨基丁酸处理的β-细胞质量与正常对照鼠(Crl)没有明显区别;B)伽马-氨基丁酸处理显著逆转了β-细胞质量;C)伽马-氨基丁酸处理明显降低了α-细胞的质量;D)伽马-氨基丁酸处理对细胞因子IL-6在2组间没有显著差异;E)伽马-氨基丁酸处理对Th2细胞因子IL-10没有显著影响;F)伽马-氨基丁酸使促炎症细胞因子IL-1β含量明显降低;G)伽马-氨基丁酸处理使MLDS小鼠中的肿瘤坏死因子TNF-α明显降低;H)伽马-氨基丁酸明显降低了循环中的炎症因子IL-12;I)伽马-氨基丁酸明显降低了循环中的炎症因子TNF-γ。
图4伽马-氨基丁酸逆转药物诱导的MLDS糖尿病性高血糖,改善糖耐受及提高循环胰岛素水平。A)伽马-氨基丁酸使已经发病的NLDS小鼠血糖水平开始下降,注射后74天,小鼠血糖水平恢复到几近正常的范围内;B)葡萄糖耐量也基本和正常小鼠一致;C)经过伽马-氨基丁酸治疗,MLDS小鼠的糖尿病被完全逆转。D)胰岛组织化学的研究结果显示正常的对照组小鼠;E)未处理MLDS小鼠的β-细胞被广泛破坏,胰岛被大量的胰岛α-细胞填充,周围可见大量的淋巴细胞;F)伽马-氨基丁酸处理MLDS小鼠表现基本正常的胰岛形态并显著保存了β-细胞质量和降低了α-细胞质量;G)伽马-氨基丁酸处理小鼠的β-细胞质量明显提高;H)处理组的α-细胞质量降低;I)处理组循环胰岛素水平升高;J)处理组循环胰高血糖素水平下降;K)处理组循环胰高血糖素与胰岛素的比值也显著下降。
图5伽马-氨基丁酸治疗能完全逆转已发生的经STZ诱导的MLDS糖尿病。A)伽马-氨基丁酸治疗的第7天,IP伽马TT的检测结果显示葡萄糖耐量已经显著改善;B)MLDS小鼠经伽马-氨基丁酸注射后2周后检测的时间点见有改善;C)MLDS小鼠经伽马-氨基丁酸注射8周后检测的时间点都见有改善;D)注射后显示饮水量明显降低表明代谢状态的正常化;E)显示体重没有发生变化;F)注射后显示排尿量明显减少,也佐证MLDS小鼠糖尿病的逆转。
图6伽马-氨基丁酸阻止和预防了NOD糖尿病模型小鼠的糖尿病发生。A)胰岛组织化学分析显示对照PBS-NOD小鼠出现严重的胰岛炎,大约90%的胰岛区域都被淋巴细胞所占据;B)伽马-氨基丁酸处理的NOD小鼠中>70%的胰岛表现为正常形态且没有淋巴细胞浸润;C)淋巴细胞只占到胰岛面积的20-30%,被影响的胰岛也多是周边的,也未见严重的胰岛炎;D)免疫组织化学结果显示治疗的NOD小鼠的β-细胞凋亡下降;E)18周龄后,未处理NOD小鼠发展出严重的高血糖血症,但是伽马-氨基丁酸处理的NOD小鼠仍保持较低的血糖水平;F)伽马-氨基丁酸治疗的小鼠保持相对稳定的血糖,未见糖尿病症状;G)伽马-氨基丁酸治疗的小鼠保持近乎正常的葡萄糖耐量。H)伽马-氨基丁酸治疗的小鼠循环C-肽降低;I)未经伽马-氨基丁酸治疗的小鼠保持信号胰高血糖素升高:J)伽马-氨基丁酸疗法显著提高胰岛素/胰高血糖素比例,提示伽马-氨基丁酸能显著阻止NOD小鼠发展为严重的糖尿病性高血糖。
图7显示伽马-氨基丁酸对已经发生糖尿病的NOD小鼠的逆转作用。A)伽马-氨基丁酸显著降低NOD小鼠的血糖并保持低血糖水平近2周。之后伽马-氨基丁酸处理小鼠的血糖开始上升并最终出现高血糖。B)伽马-氨基丁酸处理小鼠未见严重的症状,处理组摄食量显著降低;C)饮水量也显著降低;D)排尿量也显著降低:E)伽马-氨基丁酸疗法显著改善已经发生糖尿病的NOD小鼠的代谢状态。
图8伽马-氨基丁酸通过抑制CD8+T-细胞介导的胰岛损害,阻止了TCR-NOD小鼠的糖尿病发生。A)伽马-氨基丁酸处理完全阻止了8.3-TCR NOD小鼠的糖尿病性高血糖的发展;B)胰岛组织学研究显示PBS处理的糖尿病模型小鼠有严重的淋巴细胞浸润胰腺胰岛;C)而伽马-氨基丁酸疗法显著阻止了这个过程;D-E)伽马-氨基丁酸处理小鼠的胰岛数量和质量都被大幅度逆转和提高,提示伽马-氨基丁酸可以抑制CE8+细胞毒性淋巴细胞的致糖尿病作用。
图9伽马-氨基丁酸能保留TCR-NOD小鼠的胰岛素和GAD65/67含量。对TCR转基因的NOD小鼠的胰腺进行GAD染色。结果显示在正常鼠胰岛β-细胞中高表达GAD65(上);在所有未处理的发生糖尿病高血糖的NOD小鼠中,整个胰腺均未检测到GAD65(中),而在伽马-氨基丁酸处理的小鼠中,胰岛β-细胞质量提高并与高含量GAD65相关(下)。
图10伽马-氨基丁酸刺激β-细胞增殖及胰岛素的分泌。A)伽马-氨基丁酸(100μM)处理提高了3H-胸苷嵌入到分泌胰岛素的INS-1细胞中的水平;B-C)其嵌入过程以一种时间依赖性的方式进行,提示与细胞有丝分裂检测结果相一致;D)伽马-氨基丁酸以剂量依赖性的方式刺激INS-1胰岛细胞分泌胰岛素,提示伽马-氨基丁酸促进胰岛β-细胞增加并能预防和逆转I型糖尿病模型的糖尿病。
图11给已经发生糖尿病的动物模型每天联合使用伽马-氨基丁酸和GLP-1/EX4,可以增强已经发生糖尿病的NOD小鼠的逆转效应,达到了完全逆转糖尿病的目的。
具体实施方式
结合附图进一步说明本发明的内容:
如图1所示,由MLDS(i.p.40mg/kg BW,连续4天)在小鼠诱导的糖尿病模型可以被每天注射伽马-氨基丁酸的治疗所阻断。MLDS啮齿类模型是常用的1型糖尿病模型,在MLDS模型中由于STZ破坏了胰岛β-细胞导致胰岛素不足。在一定程度上,T-细胞介导的β-细胞炎症(胰岛炎)也在MLDS诱导的糖尿病高血糖模型中见到。然而,单次高剂量(如200-250mg/kg BW)给予STZ不一定会引起胰岛炎,因为这时的胰岛β-细胞会被很快地破坏掉。所以,MLDS是一个β-细胞损伤模型,有一定的胰岛炎,但不是一个理想的自身免疫疾病模型。每天腹腔内给予伽马-氨基丁酸(2mg/鼠)阻止了MLDS CD1小鼠的糖尿病高血糖的发展(图1A)。在目前的实验条件下,对照小鼠在MLDS注射后7天100%(8/8)发生糖尿病高血糖,但是伽马-氨基丁酸处理的STZ小鼠只有1只发生严重的高血糖,这也使整组的血糖水平较给药前有轻微的提高(图1A)。伽马-氨基丁酸对正常小鼠的糖耐量没有影响,检测的是STZ注射前7天的腹腔内注射葡萄糖耐量试验(IPGTT)。当未处理MLDS小鼠表现出明显的糖耐受不良时,伽马-氨基丁酸处理的MLDS小鼠表现出明显的糖耐受改善,水平与红线所示的STZ注射前的IPGTT相近(图1B,1C)。伽马-氨基丁酸治疗虽然没有改变胰岛素敏感性(图1D),但是显著改善了MLDS小鼠的胰高血糖素耐受(图1E,1F)。这些结果提示伽马-氨基丁酸优先作用于胰岛素生成部位而不是外周的胰岛素作用部位。伽马-氨基丁酸处理的MLDS小鼠表现出循环胰岛素水平提高(图1G)和血液胰高血糖素水平下降(图1H),导致胰岛素/胰高血糖素比例升高(图1I)。总的来说,每天注射伽马-氨基丁酸阻止了糖尿病高血糖的发生,并在STZ注射后的53天内MLDS小鼠始终维持在正常糖耐量水平。伽马-氨基丁酸治疗对体重和进食量的影响在未处理组和伽马-氨基丁酸组间没有统计学差异(图2A-C),但是伽马-氨基丁酸明显改善了糖尿病症状,如多尿和多饮(图2D,2E)。以上结果也被进一步证实,如生理盐水处理MLDS小鼠表现出明显的病症,而伽马-氨基丁酸处理组在整个饲养过程中没有任何一只小鼠发生糖尿病性病症。为了确认伽马-氨基丁酸阻止糖尿病高血糖发生和提高循环胰岛素水平及降低胰高血糖素水平的机制,我们做了MLDS小鼠胰腺的免疫组织化学研究。结果发现未处理MLDS小鼠的β-细胞被大面积破坏,而剩下的胰岛被大量的胰岛α-细胞填充(图3A)。然而,伽马-氨基丁酸治疗相比未处理MLDS小鼠显著逆转β-细胞质量,并明显降低α-细胞质量(图A-C)。伽马-氨基丁酸处理的MLDS小鼠的β-细胞逆转与胰岛炎显著下降有关,利用HE染色可评价胰岛中浸润的淋巴细胞(结果未标出)。考虑到细胞因子在自身免疫性糖尿病中起重要作用,我们接下来检测了伽马-氨基丁酸处理和未处理MLDS小鼠的循环细胞因子水平。血清学检测显示IL-6和Th2细胞因子IL-10在2组间没有显著差异(DE),促炎因子IL-1β(F)和TNF-α在伽马-氨基丁酸处理的MLDS小鼠中明显降低。伽马-氨基丁酸疗法也明显降低了循环中炎症因子IL-12(H)和INF-γ(I)的水平。这些结果提示伽马-氨基丁酸通过阻断炎症因子达到对MLDS小鼠的抗炎作用,并且通过降低胰岛的免疫细胞浸润阻止MLDS诱导的糖尿病发生。为了观察伽马-氨基丁酸是否可以逆转糖尿病,我们每天给予已经发病的NLDS小鼠(血糖>30mM)一次伽马-氨基丁酸。显然,在伽马-氨基丁酸注射后几天就看到血糖水平开始下降(图4A)。在观察期内血糖水平稳步降低伴随葡萄糖耐量的改善。在每天注射伽马-氨基丁酸后74天,血糖水平恢复到几近正常的范围内(图4A),葡萄糖耐量也基本和正常小鼠一致(图4B),说明经过2个多月的伽马-氨基丁酸治疗,MLDS小鼠的糖尿病被完全逆转。利用胰岛组织化学来研究伽马-氨基丁酸是否对已经发病的糖尿病小鼠的胰岛有保护作用。结果发现与对照组小鼠(图4D)相比,未处理MLDS小鼠的β-细胞被广泛破坏,而剩下的胰岛被大量的胰岛α-细胞填充,周围可见大量的淋巴细胞(图4E)。相反,伽马-氨基丁酸处理MLDS小鼠表现基本正常的胰岛形态并显著保存了β-细胞质量和降低了α-细胞质量(图4F-H)。而且,伽马-氨基丁酸处理的MLDS小鼠的胰岛中很少见到淋巴细胞(图4F)。伽马-氨基丁酸处理小鼠的β-细胞质量提高和α-细胞质量降低与循环胰岛素水平升高(图4I)和循环胰高血糖素水平下降(图4J)相关。这些结果提示伽马-氨基丁酸逆转MLDS小鼠糖尿病的作用与减轻胰岛炎症,这与伽马-氨基丁酸增加β-细胞质量和增强β-细胞功能提高有关。伽马-氨基丁酸对MLDS小鼠的治疗是速效的,这在经伽马-氨基丁酸治疗的MLDS小鼠的葡萄糖耐量改善中得到证实。在伽马-氨基丁酸注射后的第7天,IPGTT的检测结果显示葡萄糖耐量已经显著改善(图5A,5A’)。MLDS小鼠经伽马-氨基丁酸注射后2周和8周的所有时间点检测都见有稳定改善的葡萄糖耐量(图5B,5C)。代谢实验中代谢状态的正常化也可以佐证MLDS小鼠糖尿病的逆转(图5D-5F)。这些结果提示伽马-氨基丁酸阻止和逆转NLDS诱导的小鼠糖尿病性高血糖可能是通过其扩大β-细胞质量和抑制β-细胞自身免疫的双重作用有关。考虑到MLDS不是一个自身免疫性疾病和MLDS诱导的糖尿病性高血糖可能是因为药物直接对β-细胞的毒性作用引起β-细胞凋亡和坏死,我们利用NOD小鼠观察伽马-氨基丁酸对糖尿病的阻止和治疗作用。因为NOD小鼠自发自身免疫型糖尿病,在组织化学,血清学和临床症状上与人类1型糖尿病相似。为了观察伽马-氨基丁酸对NOD小鼠糖尿病发展的作用,5周龄小鼠开始每天给予腹腔内注射伽马-氨基丁酸,PBS作为对照。对未出现明显糖尿病性高血糖的13周龄的小鼠做胰岛组织化学分析,显示对照PBS-NOD小鼠出现严重的胰岛炎,胰岛炎评分结果是仅有10%的胰岛表现正常形态,而>70%的胰岛有不同程度的淋巴细胞浸润,其中20%的胰岛有严重的胰岛炎,大约90%的胰岛区域都被淋巴细胞所占据(图6A)。相反,伽马-氨基丁酸处理的NOD小鼠中>70%的胰岛表现为正常形态且没有淋巴细胞浸润(图6B);在该组中也未见严重的胰岛炎,被影响的胰岛也多是周边的,并且只有15%的胰岛发生胰岛炎,即淋巴细胞只占到胰岛面积的20-30%(图6C)。这些结果显示伽马-氨基丁酸有抗炎作用,阻止了NOD小鼠的胰岛炎发展。利用抗-caspase-3抗体的免疫组织化学结果显示,伽马-氨基丁酸处理NOD小鼠的β-细胞凋亡下降(图6D)。18周龄后,未处理NOD小鼠发展出严重的高血糖血症,但是伽马-氨基丁酸处理的NOD小鼠仍保持较低的血糖水平(图6E)。在这个年龄之后,生理盐水处理的NOD小鼠的高血糖水平也就超出了检测范围(图6G,红箭头所示)。这些非处理NOD小鼠发展糖耐受不良(图6F,6G),伴随循环C-肽降低和信号胰高血糖素升高(图6I)。另外,这些非处理NOD小鼠表现严重的症状需要必须每天给予胰岛素来维持生命。相反,伽马-氨基丁酸的治疗小鼠保持相对稳定的血糖(图6E),伽马-氨基丁酸治疗的小鼠呈现正常的形态学,并未见糖尿病症状和近乎正常的葡萄糖耐量(图6F,6G)。循环C-肽和循环胰高血糖素水平接近它们低龄时(5周龄)的水平(图6E,6F)。伽马-氨基丁酸疗法显著提高胰岛素/胰高血糖素比例(图6J)。这些结果提示伽马-氨基丁酸能显著阻止NOD小鼠发展为严重的糖尿病性高血糖。为了探讨伽马-氨基丁酸是否对已经发病的NOD小鼠有作用,将已经发生糖尿病性高血糖的NOD小鼠分为2组,分别给予伽马-氨基丁酸和PBS。如图所示(图7A),PBS处理NOD小鼠的血糖水平在饲养期内持续增加,但是伽马-氨基丁酸处理NOD小鼠在开始治疗后血糖水平很快就降低、并保持在一个较低的水平。PBS-NOD小鼠的血糖水平已经超出检测范围(图7,如红色箭头所示),如果不是每天给予胰岛素的话,小鼠会出现明显的症状并导致死亡。相反,伽马-氨基丁酸显著降低NOD小鼠的血糖并保持低血糖水平近2周。之后伽马-氨基丁酸处理小鼠的血糖开始上升并最终出现高血糖。然而,伽马-氨基丁酸处理小鼠未见严重的症状。伽马-氨基丁酸疗法显著改善已经发生糖尿病的NOD小鼠的代谢状态(图7B-E)。这些结果提示单独伽马-氨基丁酸对已经存在的NOD小鼠的高血糖的逆转作用是显著的但时间持续性上而言是暂时性的。但是,在整个试验过程中伽马-氨基丁酸对糖尿病症状的减轻作用是明显而持续的。我们继而用TCR NOD小鼠来研究伽马-氨基丁酸对T细胞功能的潜在作用。8.3-TCRNOD小鼠是一种严重的1型糖尿病模型,通常在其11周龄时发生糖尿病性高血糖。NOD小鼠的自身免疫性糖尿病是由T淋巴细胞破坏胰腺β-细胞引起的。CD8+细胞毒性T淋巴细胞被认为是最初引起糖尿病中β-细胞损伤的原因。这个过程起始于Fas-依赖方式的β-细胞死亡过程。8.3-TCR NOD小鼠的单克隆T细胞存在T细胞受体(8.3-TCR),以TCRs为代表,从NOD小鼠的早期胰岛炎损伤部位繁殖的CD8+细胞毒性T淋巴细胞。以前的研究显示致糖尿病型CD8+细胞毒性T淋巴细胞是典型的参与自身免疫型糖尿病起始的细胞毒性T淋巴细胞。与生理盐水处理小鼠相比,伽马-氨基丁酸疗法完全阻止了8.3-TCR NOD小鼠的糖尿病性高血糖的发展(图8A)。胰岛组织学研究显示PBS处理小鼠有严重的淋巴细胞浸润胰腺胰岛(图8B),而伽马-氨基丁酸疗法显著阻止了这个过程。伽马-氨基丁酸处理小鼠的胰岛数量和质量都被大幅度逆转和提高(图8D,8E)。这些数据提示伽马-氨基丁酸可以抑制CE8+细胞毒性淋巴细胞的致糖尿病作用。GAD65被认为是引起1型糖尿病发病的主要抗原。基于伽马-氨基丁酸对糖尿病模型糖尿病发展中的保护作用,我们假设,伽马-氨基丁酸合成的限速酶GAD作为伽马-氨基丁酸的前体在调节胰岛功能中起重要作用。为了确定伽马-氨基丁酸是否对GAD65的表达水平有影响,我们对TCR转基因的NOD小鼠的胰腺进行GAD染色。结果显示在糖尿病发病前,胰岛β-细胞中高表达GAD65(图9上);相反,在所有未处理的发生糖尿病高血糖的NOD小鼠中,整个胰腺均未检测到GAD65(图9中),而在伽马-氨基丁酸处理的小鼠中,胰岛β-细胞质量提高并与高含量GAD65相关(图9下)。这些结果说明内源性GAD65的表达水平与胰岛β-细胞质量呈正相关。这些结果揭示在正常情况下,内源性伽马-氨基丁酸是重要的调节胰岛细胞功能的因子。这些动物体内试验清楚地显示-伽马-氨基丁酸对1型糖尿病的预防和治疗作用可能是通过两种方式:自身免疫调节(例如特异性地抑制致糖尿病性T细胞)和胰岛β-细胞增殖和再生。为了确认伽马-氨基丁酸是否确实促进β-细胞生长,体外试验采用胰岛素分泌性β-细胞系INS-1。伽马-氨基丁酸(100μM)处理提高了3H-胸苷嵌入到分泌胰岛素的INS-1细胞中(图10A),嵌入过程以一种时间依赖性的方式进行。这些结果与分离细胞有丝分裂检测结果是一致的(图10B,10C)。另外,伽马-氨基丁酸以剂量依赖性的方式刺激INS-1胰岛细胞分泌胰岛素(图10D)。这些结果与我们所做的动物体内实验结果一致,-伽马-氨基丁酸促进胰岛β-细胞增加并能预防和逆转1型糖尿病模型的糖尿病。我们的实验表明,在糖尿病性高血糖发生后伽马-氨基丁酸的单独治疗是不能完全逆转NOD小鼠的病症的。考虑到绝大部分病人在诊断为I型糖尿病时已经有超过70%的胰岛β-细胞遭到破坏,因此,单纯运用胰岛自身免疫抑制药物的治疗方案是不足以完全逆转疾病的。我们以此设计了一种能够使β-细胞再生和自身免疫抑制得以同时发生的组合应用方案,以达到对糖尿病的全面逆转。如图所示,给已经发生糖尿病的模型每天注射伽马-氨基丁酸和GLP-1/EX4,可以明显提高治疗效果,此时的患病率显著低于伽马-氨基丁酸单独治疗组(图11)。所以,同时给予伽马-氨基丁酸和GLP-1/EX4可以完全逆转已经发生糖尿病的NOD的糖尿病。在NOD小鼠中,这种联合应用的效果与伽马-氨基丁酸或者GLP-1/EX4单独应用结果相比较有着非常显著的优点(图7A,图11)。其不单是伽马-氨基丁酸和GLP-1/EX4效果的叠加,正如前文中提到的GLP-1/EX4对NOD的糖尿病发生几乎是没有作用的。而伽马-氨基丁酸和GLP-1/EX4的联合使用能达到一种独特的增强效果。
体外实验利用GLP-1分泌和/或胰岛素分泌细胞,结果显示肠源细胞STC-1合成和分泌GLP-1受到伽马-氨基丁酸的调节,而β-细胞合成和释放伽马-氨基丁酸的作用又受到GLP-1的调节。这些分析的特异性通过包括使用伽马-氨基丁酸受体拮抗剂或者GLP-1受体拮抗剂得到确定。GLP-1/EX4对伽马-氨基丁酸合成和释放的调节作用呈现时间和剂量依赖性。胰岛β-细胞GLP-1受体的阻断通过GLP-1/EX4对伽马-氨基丁酸合成和分泌的作用而减轻,提示GLP-1/EX4影响胰岛β-细胞伽马-氨基丁酸合成和分泌是通过激活β-细胞上GLP-1受体发挥作用的。体内实验所示的GLP-1/EX4和伽马-氨基丁酸的协同作用可能提供了一种体内机制,GLP-1/EX4和伽马-氨基丁酸分别激活各自的活性系统并最终引起互惠的“正性-反馈-环”样作用。联合使用伽马-氨基丁酸能分子和肠泌素激素治疗的机理在我们的体内和体外实验中均非常明确地得到了证明。所以,本发明提供了一种特殊的组合药和方法用于1型糖尿病患者的预防和治疗。本组合物用于急需治疗的患者,能促进β-细胞的增殖并降低β-细胞的凋亡和控制特殊免疫,最终提升β-细胞质量以及增强β-细胞功能和促进胰岛素分泌。本组合物包括一个伽马-氨基丁酸能分子和一个肠泌素激素。伽马-氨基丁酸能分子包括伽马-氨基丁酸或者它的变异体或者衍生物或者它的前体,或者伽马-氨基丁酸受体拮抗剂,可以有效保护β-细胞和抑制自身免疫,使胰腺胰岛细胞不再被破坏。伽马-氨基丁酸和GLP-1/EX4的共同作用所引起的增强效应能产生其各自单独作用而无法达到的效果。因为GLP-1/EX4对1型糖尿病是几乎没有疗效的,因此,这种联合应用伽马-氨基丁酸和GLP-1/EX4而增强的生物效应也非简单的“1+1=2”的叠加。这种同时发生的伽马-氨基丁酸和GLP-1/EX4的协同作用对分别调节内源性伽马-氨基丁酸和GLP-1的合成及分泌显然起到一个互惠和效果倍增的作用。所以本发明对1型糖尿病个体的胰腺胰岛β-细胞有很好的保护和扩增作用。因此,对于患有I型糖尿病的患者同时给予伽马-氨基丁酸和GLP-1/EX4能对其胰岛β-细胞施加独特的保护和取得功能增强的效果。本发明的一个具体化体现是,组合物包含伽马-氨基丁酸和配制其的盐溶液。本发明另一个具体化体现是组合物包含伽马-氨基丁酸和GLP-1/EX4多肽。其中所述的,可以通过多种不同的化合物的组成来完成,包括伽马-氨基丁酸/GLP-1多肽或者伽马-氨基丁酸前体GAD65/67和GLP-1或者它的类似物如EX4或DPP-Ⅳ抑制剂。发明的另一个具体化体现是,肠泌素激素至少包括下列多肽中的任一个:GLP-1,GLP-1的抗DPP4型(或者DPP-Ⅳ抑制剂),EX4,GIP,他们的变异体或者衍生物,以使有效地阻止β-细胞死亡和促进胰岛β-细胞增殖和再生及抑制β-细胞自身免疫性。本发明的另一个具体化体现是,治疗性组合物含伽马-氨基丁酸能分子和GLP-1或GLP-1样肠泌素,能有效地增加β-细胞质量、增强β-细胞功能,同时又能特异性地抑制致糖尿病的T-细胞依赖的胰岛β-细胞的自身免疫,从而有效地预防并逆转胰岛β-细胞在I型糖尿病发展过程中受到的破坏。本发明的另一个具体化体现是,治疗性组合物能抑制致糖尿病性T-细胞依赖性对胰岛β-细胞的免疫破坏。所述的致糖尿病性T-细胞是CD8+T-细胞。目前已知在I型糖尿病患者中,持续的T-细胞依赖性对胰岛β-细胞的特异性攻击引起1型糖尿病患者的β-细胞破坏和减少继而发生糖尿病性高血糖。伽马-氨基丁酸能作用主要是通过激活伽马-氨基丁酸受体而实现的。在胰腺胰岛中,伽马-氨基丁酸是由β-细胞特异合成的,而伽马-氨基丁酸受体在β-细胞和α-细胞中均有表达的。重要的是伽马-氨基丁酸受体在T-淋巴细胞中也有表达,这解释了为什么伽马-氨基丁酸能抑制T-细胞自身免疫的一个重要机制。GLP-1受体主要在胰岛β-细胞中表达,在肠和脑中也有一定的表达。尽管未见GLP-1受体在T-淋巴细胞的报道,GLP-1对T-淋巴细胞的潜在作用很可能是通过调节胰岛β-细胞的伽马-氨基丁酸受体生成和分泌或者是通过周围GLP-1敏感性组织的作用而实现的。本发明的另一个具体化体现是,组合物的组分可以全都以合适的载体及核酸序列的形式提供。相关核酸序列可以在组合物中以DNA载体的形式提供。通过注射DNA载体,组合物中的相关核酸序列可以在被注射个体中通过细胞机制被表达。质粒的核酸序列编码一个或者多个多肽可以诱导伽马-氨基丁酸能分子和GLP-1的作用,用于提高胰岛β-细胞的功能和耐受,以及抑制自身免疫的识别。根据质粒编码伽马-氨基丁酸和GLP-1分子或编码一个伽马-氨基丁酸前体GAD65/67和一个肠泌素激素GLP-1或者EX4。本发明的伽马-氨基丁酸能分子包括伽马-氨基丁酸,GAD65/67和伽马-氨基丁酸受体激动剂。伽马-氨基丁酸能分子的融合形式,如伽马-氨基丁酸与清蛋白或者其他化学配体融合来发挥伽马-氨基丁酸能的作用,也是可行的。根据发明,编码肠泌素激素的质粒包括至少以下多肽中的一个:GLP-1,GLP-1(7-37)OH或者GLP-1(7-36)氨酰基,以及GLP-1的抗DPP4形式(或DPP-Ⅳ抑制剂),EX4,GIP,它们的变异体或者衍生物,可以有效地促进胰岛β-细胞的生长和刺激内源性伽马-氨基丁酸的合成和分泌,最终提高胰腺胰岛细胞的质量与功能。本发明中,组合物中肠泌素激素多肽包括活性GLP-1分子和IgG重链恒定区(GLP-1/IgG-Fc)。GLP-1与IgG-Fc分子以融合蛋白形式形成一个新的分子,同时拥有增强的GLP-1作用和IgG-Fc分子的优势,如增加配体亲和力和免疫耐受性。GLP-1多肽是天然的或者DPP-Ⅳ抵抗的。IgG是人源或者鼠源的。一个鼠IgG是IgG1。人IgG是来源于IgG1,IgG2,IgG3或者IgGE或者IgGM。GLP-1多肽可能是天然序列的变异体或者一个片段。GLP-1多肽可能是GLP-1(7-37)OH或者GLP-1(7-36)氨酰基。这样的GLP-1/EX4融合蛋白可以与一个人白蛋白或者其他化学配体融合来延长GLP-1/EX4或者它的变异体或者衍生物在循环中的半衰期,以提高GLP-1的作用。
实验技术描述本发明还提供了在体内实验和体外实验中用到的方法。CD1小鼠,NOD小鼠和转基因TCR NOD小鼠饲养在圣米高医院动物部,恒温,每天12小时光照,自由饮水饮食(正常饮食)。小鼠每天腹腔注射2mg/鼠伽马-氨基丁酸,使其循环浓度达到100-200μM,PBS作为对照。在60天的试验期内每天都要给予药物处理。伽马-氨基丁酸和PBS处理后1周,腹腔内注射低剂量链脲霉素(streptozotocin,STZ,Sigma,40mg/kg BW)连续5天。STZ注射后每3天从尾静脉取血检测血糖观察高血糖发展,仪器为Ascensia的血糖仪。STZ诱导且伽马-氨基丁酸未处理的发生严重糖尿病小鼠分为2组:一组开始腹腔给予2mg的伽马-氨基丁酸,而另一组给予PBS。处理持续75天。NOD小鼠的处理除了不给予STZ外与CD1小鼠处理相似。NOD小鼠是自发性自身免疫性1型糖尿病模型。TCR转基因8.3-NOD小鼠是重症自发性自身免疫性1型糖尿病模型。腹腔内葡萄糖耐量实验(Intra-peritoneal Glucose tolerance test,IPGTT):在处理前,处理后1周,3周,5周,和处死前动物检测IPGTT。IPGTT检测,小鼠禁食过夜约15h,腹腔注射1.5g糖/kg BW。尾静脉取血,注射后0,10,20,30,60,90和120分检测血糖。胰岛素,胰高血糖素耐量实验(Insulin/glucagon tolerance assays):ITT实验小鼠不需要禁食,腹腔注射2.5unit胰岛素/kg BW。尾静脉取血,注射后0,20,30,40,60,90和120分检测血糖。胰高血糖素耐量实验(GTT)的小鼠禁食15h,腹腔注射50ng胰高血糖素/g BW。尾静脉取血,注射后0,10,20,30,60,90和120分检测血糖。代谢检测:在给予伽马-氨基丁酸和PBS前和实验结束时在代谢笼中检测小鼠进食量,饮水量和尿量。为了检测脂质分布,分离并称重腹腔内脂垫,腹腔后,肠系膜和附睾周围脂肪。同时也检测了皮下脂肪。生化检测:在所示时间点隐静脉采血200μL和实验结束时心脏采血1mL用于检测胰岛素,胰高血糖素和细胞因子谱。离心后取血清存于-80℃待使用。利用胰岛素ELISA试剂盒和胰高血糖素RIA试剂盒检测血清中胰岛素和胰高血糖素的浓度。通过GLP-1RIA试剂盒检测GLP-1循环水平。通过多重磁珠法检测样本血清中细胞因子浓度。胰腺摘取和组织处理:胰腺摘取和组织处理方法可简述为:动物麻醉后心脏穿刺,迅速将胰腺组织和周围组织分离,去掉脂肪和淋巴结,吸干胰腺上附着的水分并承重,之后放到备好的福尔马林-乙酸溶液中。从心脏穿刺到将胰腺放到固定液中,整个过程要在5分钟内完成。固定过夜后,胰腺用冷的流水冲洗并切割成10-12块。之后在乙醇和二甲苯中脱水,同一个胰腺中的所有小块都要包埋在同一个石蜡块中,用莱卡(Leica)RM2145半自动旋转显微切割机切成5-μm厚的切片。这样,一个切面即可以用于分析整个胰腺。
β-细胞和α-细胞质量分析:切片经过脱蜡,脱水后,在0.3%H2O2水溶液中孵育30分钟,以灭活切片中的内源性过氧化物酶活性,之后在Ph6.010mM乙酸钠溶液中于70℃加热30分钟以恢复抗原性。10%的正常山羊血清PBS溶液封闭非特异性结合位点,之后用鼠抗胰岛素多克隆抗体4℃孵育过夜,用于胰岛素染色;另外,兔抗人胰高血糖素抗体(1:800;DAKO)室温孵育2小时,用于胰高血糖素染色。PBS洗涤5分钟后,切片在生物素标记的小鼠抗猪IgG或者生物素标记的大鼠抗兔IgG中室温孵育1小时。PBS洗涤5分钟,之后在抗生物素蛋白-生物素复合物中室温孵育30分钟,DAB显色,苏木精-伊红(HE)中复染。ScanScope CS下观察,利用ImageScope程序分析。画出整个胰腺的面积,利用Positive Pixel Count Algorithm(Aperio technologies)计数整个区域内强阳性信号(Nsp),代表胰岛素或者胰高血糖素染色。Algorithm也用于检测阳性和阴性信号的总数,代表整个胰腺的面积。每个胰腺的β-细胞质量通过计数总的代表性β-细胞面积(Nsp)与总的胰腺面积和固定前胰腺的质量的比例表示。β-细胞凋亡检测:胰腺胰岛β-细胞凋亡是通过检测caspase-3染色(Cell Signaling)来评价的。caspase-3是一个常用的胰岛β-细胞凋亡标记。为了确认研究对象是胰岛β-细胞,同时使用胰岛素双染色,方法如前所述。用原位细胞死亡检测试剂盒和TMR红(Roche Diagnostics,Mannheim,Germany)于石蜡包埋的胰腺切片定量进行末端脱氧核苷酸转移酶生物素UTP剪切和标记。用4',6-二脒基-2-苯基吲哚(4'-6-diamidino-2-phenylindole,DAPI)进行核染色,DAPI染色时,胰腺切片先用小鼠抗胰岛素IgG(1:1000)和Cy3-耦连的抗小鼠IgG(1:500)染色,之后用DAPI(1μg/ml PBS溶液,5min,Sigma,密苏里州,美国)孵育。凋亡的β-细胞具有典型的形态学改变,包括染色质浓缩和片段化。TUNEL检测时,胰腺切片先用猪抗胰岛素IgG染色,和FITC标记的二抗与TUNEL反应混合物孵育(60分钟,RT,暗室)。胰腺切片在共聚焦检测前先用DAPI染色。3H-胸腺嘧啶嵌入实验检测细胞增殖:在12孔培养板中培养INS-1细胞,80-85%的汇合度,血清饥饿24小时后,用不同浓度的伽马-氨基丁酸和3mM的葡萄糖处理。一些细胞在处理前先用伽马-氨基丁酸受体拮抗剂孵育20小时。37kg/ml 3H-胸腺嘧啶孵育4小时用于DNA合成。之后用冰预冷的PBS液洗涤细胞2次,1ml 5%的三氯乙酸冰上孵育30分钟用于沉淀DNA。吸出液体层,加入250μl 0.1mol/l NaOH,室温孵育30分钟,低速震荡。溶解的物质转移到5ml的闪烁液中,液体闪烁计数用于放射计数。流式细胞检测:FITC-或者PE-标记的大鼠抗小鼠CD4,CD25,CD86(B7.1),CD152(CTLA-4)抗体,和同型IgG购自BD公司。非标记和生物素标记的小鼠抗人/小鼠LAP-TGFβ来自R&D公司。兔抗大鼠/小鼠神经菌毛素1(neuropilin1,Nrp1)多克隆IgG由Oncogene提供。抗LAP-TGFβ和小鼠同型IgG按照说明书用Alexa Fluor488标记(Molecular Probes)。抗-Nrp1 IgG和兔正常IgG用Alexa 647标记,标记产物加到同型抗体中,终浓度0.2%,用于校正标记的一种基质蛋白-明胶可能结合到淋巴细胞上。统计分析:所有数据用均值±标准差的方式表示。统计分析用Student’s-t检验或者ANOVA检验,软件为SAS或者GraphPad Prism 3.0。糖尿病发病率用Kaplan-Meier法绘制,用log-rank进行统计学比较。胰岛炎评分的显著性差异通过Chi-squared分析确定。体外试验和细胞因子释放分析的组间差异使用ANOVA分析。p<0.05认为有统计学差异。
本发明包括使用所有前述组合物来制备用于预防和治疗糖尿病的药物,其中1型糖尿病更为适宜。本发明还包括一个药物组合物,如一个预防药物,用于所有前述的用途中。对于化学当量或者化学性质相似的氨基酸序列也包括在本发明的范围内。在结构和序列上与伽马-氨基丁酸或者GLP-1/EX4相同的联合治疗药物也在本发明的范围内,而且可能易于检测以确定它们是否适合用于发明的方法中。GLP-1的衍生物和变异体。本发明多肽的变异体可能是自然突变,或者人为突变,利用蛋白质工程技术,如在替代氨基酸中常用的定点突变技术。例如,一个疏水基团,如甘氨酸可能被另一个疏水氨基酸丙氨酸代替。丙氨酸也可能被一个更加疏水的基团亮氨酸,缬氨酸或者异亮氨酸代替。一个带负电的氨基酸如天门冬氨酸可能被谷氨酸代替。一个带正电的氨基酸如赖氨酸可能被另一个带正电的氨基酸如精氨酸所代替。
伽马-氨基丁酸是一个氨基酸,分子式是C4H9NO2,分子量是103.12g/mol。本发明伽马-氨基丁酸结构的变异体可能是自发生成的,或用化学修饰或者其他常用于氨基酸修饰的相关方法。例如,氨基基团可能被其他的化学基团或者结构所代替,如Fmoc基团产生Fmoc伽马-氨基丁酸或者伽马-氨基丁酸的N端乙酰化形成乙酰化伽马-氨基丁酸。本领域技术人员可以理解能用多种技术来构建多肽类似物,该类似物具有所需的与本发明的相应多肽化合物相同或类似的性质,但在溶解度、稳定性和/或对水解和酶解的敏感性方面具有更好的活性。另外,用多种技术来构建多肽类似物,该类似物具有所需的与本发明的相应多肽化合物相同或类似的性质,但在溶解度、稳定性和/或对水解和酶解的敏感性方面具有更好的活性。本发明多肽类似物可以依据已知的技术制备。例如,通过化学方法改变本发明中GLP-1/EX4多肽一个旁侧基团的极性如将一个疏水基团转化为另一个亲水或者氨基基团。类似物包括组成完整氨基酸的序列或者包括氨基酸和修饰的氨基酸或者其他有机分子的杂交序列。本发明也包括伽马-氨基丁酸能分子与肠泌素激素的杂交产物,例如一个氨基酸序列与一个核苷酸序列连接。本发明的一个具体体现是,氨基基团可以被卤素基团置换,包括但不限于氟,氯,溴,碘等。本发明的另一个具体体现,氨基基团可以被烷基基团置换,包括但不限于甲基化基团,乙烷基团,丙烷基团,异丙烷基团,丁烷基团,t-丁烷基团,戊烷基团,己烷基团,庚烷基团等。本发明的一个具体体现,氨基基团可以被环烷基基团置换,包括但不限于环戊烷,环己烷等。
本发明的另一个具体体现,氨基基团可以被烷氧基基团置换,包括但不限于烷氧基,甲氧基,乙氧基,丙烷基等。本发明的另一个具体体现,氨基基团可以被链烯基置换,包括但不限于:乙烯基、丙烯基等。本发明的另一个具体体现,氨基基团可以被芳香族基团置换,包括但不限于苯基团,萘基团,蒽基,联苯基团,芘基基团,二萘嵌苯等。本发明的一个具体体现,氨基基团可以被杂苯基团置换,包括但不限于杂苯基团,吡啶基团,双氮苯基团,三嗪基团,吖啶基团,噻吩基团,咪唑基团,1,3-氧氮杂戊基团,噻唑基团,三唑基团,喹啉基团,异喹啉基团等。本发明的另一个具体体现,碳基基团可以被化学基团置换,包括但不限于上述的化学基团。利用化学工程技术,如化学处理是常见的化学基团修饰或者置换方法。本发明的一方面,通过选择性定点突变,-伽马-氨基丁酸能分子和肠泌素激素组合物的活性可能升高也可能降低。一个DNA质粒或者表达载体,包括核酸分子或者一个序列一致的核酸分子也用于这些研究中,利用Pharmacia Biotech的U.S.E(单一位点缺失)突变试剂盒或者其他可以买到的突变试剂盒或者PCR。一旦突变产生,可通过DNA序列分析证实,将通过一个表达系统表达突变的融合蛋白并且检测活性。本发明包括-伽马-氨基丁酸能和和肠泌素激素的组合物,具体而言,-伽马-氨基丁酸,-伽马-氨基丁酸前体GAD65/67和GLP-1或者EX4,与本发明的序列(或其部分序列)至少约:>20%、>25%、>28%、>30%、>35%、>40%、>50%、>60%、>70%、>80%或>90%更优选约>95%、>99%或>99.5%相同的序列的融合蛋白。一致性的检测依据常见方法。根据本领域公知的方法计算一致性。最优选使用BLAST 2.1程序的高级搜索评估序列的一致性,BLAST是一套复合程序。本发明中的伽马-氨基丁酸能分子是指包括但不限于伽马-氨基丁酸和伽马-氨基丁酸前体谷氨酸脱羧酶(GAD65)。GAD65是一种酶,主要在胰腺胰岛细胞中生成。在哺乳动物,GAD存在2种同型异构体,分别由2个不同的基因编码-Gad1和Gad2。这些同性异构体GAD67和GAD65的分子量分别是67和65kDa。GAD被认为是自身免疫反应中早期自身反应性T细胞的主要靶点。尽管GAD65长期被认为是1型糖尿病自身免疫的一个主要目标抗原,但GAD65在调节胰岛β-细胞生长/增殖,分泌和功能方面的作用还不清楚。在本发明中,通过自身免疫去掉GAD阳性胰岛β-细胞可能降低胰岛内伽马-氨基丁酸水平,这将引起β-细胞破坏的不断累积。这个假设在NOD小鼠中得到支持,高表达人GAD65的NOD小鼠在发生糖尿病方面受到保护,而低表达GAD65的NOD小鼠不被保护。本发明的组合物可以提供一些辅助试剂。具体地,这些辅助试剂可能是佐剂,所述和其它专利中常见的试剂。另外,具体地,本专利的组合物也可以提供细胞刺激剂,本发明的组合物可能提供细胞因子,但不限于趋化因子,干扰素,白介素和其他专利中已知的用于调节免疫反应的因子。本发明中组合物一方面,用于表达伽马-氨基丁酸能和肠泌素激素和融合DNA序列疫苗,突变将引起核酸疫苗序列的一部分氨基酸序列改变,这部分并不参与提供活性或者这部分提供活性以致DNA疫苗的活性升高或者降低。通过选择性位点特异性突变,DNA疫苗的活性可能被升高或者降低。一个DNA质粒或者表达载体,包括核酸分子或者一个序列一致的核酸分子也用于这些研究中,利用Pharmacia Biotech的U.S.E(单一位点缺失)突变试剂盒或者其他可以买到的突变试剂盒或者PCR。一旦突变产生,并通过DNA序列分析证实,将通过一个表达系统表达突变的融合蛋白并且检测活性。本发明还包括一个药物组合物,如一个预防药物,用于所有前述的用途中。本发明的药物组合物做成制剂包括前述的成份或者在一个DNA载体形式中,并可以通过多种途径应用于人类或动物,且并不局限于局部施用,如口服、喷雾、气管内灌输、腹膜内注射、静脉注射、肌肉注射和基因疗法。施用剂量取决于患者需要,期望取得的效果和施用途径。例如人类的施用量可以为0.01-10mmol/kg体重或是0.02~1000nmol/kg体重(伽马-氨基丁酸:GLP-1/Ex4)。当使用基因治疗时,人的DNA注射浓度可以为1μg/kg体重或是0.1~100μg/kg体重。使用的DNA疫苗合适浓度是0.1-1000μg DNA。用体内脂质体或是病毒转运载体可以将融合蛋白导入细胞。适用于本发明的多种转运载体对本领域技术人员是公知的。本发明的组合物可以每日、每周或是遵医嘱施用持续需要的时间。本发明的融合蛋白可以单独有效使用,也可以在药物组合物中与其他如药用载体的成分一起使用。本发明的药用组合物可用公知的能施用给患者的可药用载体的方法制备,从而使有效量的核苷酸或多肽分子与可药用的载体结合形成混合物。这些适合的载体,在此基础上,所述药用组合物可以包括与一种或多种可药用的载体或稀释液相结合、并存在于具适当pH值并与生理液体等渗的缓冲液中的活性化合物或物质,例如复合核酸分子、多肽分子或融合蛋白。结合活性分子和载体或将两者与稀释剂结合的方法对本领域技术人员是公知的。所述组合物可包括用于运送活性化合物到组织内特定部位的靶向制剂(targetingagent)。本发明的组合物可以与已知的I型和/或II型糖尿病的治疗措施如使用降糖药物或结合胰岛素共同进行治疗。例如,治疗糖尿病的药物可以包括:Actos、Amaryl、avandia、DiaBeta、Diabinese、Dymelor、Glucophage、GlucophageXR、Glucotrol、Glucotrol XL、Glucovance、Glynase、PresTab、Glyset、Micronase、Orinase、Pandin、Precose、Starlix和Tolinase。例如,适合的胰岛素包括:Aspart、Insulin Glargine(Lantus)、Lente、Lispro(Humalog)、NPH和Ultralente。本发明适用于任何需要此类治疗的个体。这些个体有可能发展成糖尿病、或新近诊断为糖尿病的患者或是已经诊断为糖尿病的患者。本发明与预防和治疗如本文所述的I型和II型糖尿病相关。例如,这样的个体可以为肥胖的人或有糖尿病遗传史但尚未发病的人、或新近诊断为或已经诊断为糖尿病的人。世界卫生组织(WHO)根据身体质量指数(BMI)定义肥胖。BMI是用Kg体重除以身高米数的平方得来。BMI为18.5~25则体重正常。个体的BMI为25~30则为超重,等于或超过30则为肥胖。这些个体也可以是血糖高于相同年龄与体重的正常值(正常血糖可以是根据医学参考资料常规测定的)的人,尽管还不至于诊断为糖尿病。这些个体也可以是有糖尿病遗传史但是还没有发展成为糖尿病的人。当血糖值高于普遍认可的正常范围时即可诊断为糖尿病。根据ADA和CDA的标准,当个体的空腹血糖值超过7.0nmol/L,或是随机血糖值(任意时段的血糖值)超过11.1nmol/L可认定为始患糖尿病。一旦诊断为糖尿病,任何对患者进行的对抗高血糖症的努力/方法都属于治疗措施而不属于预防措施。施用本发明的化合物以预防或治疗I型糖尿病。I型糖尿病是指通常有遗传性易患病体质、或具有胰岛β-细胞损伤、或具有缺乏胰岛素反应第一期的“前”糖尿病、或是刚刚诊断为糖尿病的个体。在新近诊断为I型糖尿病的患者中,免疫系统攻击并破坏产生胰岛素的胰岛β-细胞的结果是他们的胰腺不产生或是产生很少的胰岛素。此外,有些人尽管还没有诊断为糖尿病,但有发展为II型糖尿病的高风险。为降低或减少其发展为II型糖尿病的高风险,施用本发明的化合物同样适用于预防和/或治疗II型糖尿病。本发明的一方面,本发明的组合物联合用药可以通过基因治疗的方法直接在体内表达。这些质粒没有传染潜质,仅能引起局部轻微的炎症反应,也不会引起插入性突变。这避免了许多病毒载体的缺点。这种非病毒基因治疗简单,便宜,并可以在医院外不需要医生的情况下使用。-伽马-氨基丁酸能分子和肠泌素激素一同给予,通过注射裸质粒DNA到骨骼肌而不是其他组织中。而且,通常转基因表达时间比在其他组织中长,可能因为线性肌细胞属于非分裂和长寿命的细胞。目前还没有这种技术在自身免疫性疾病如1型糖尿病中的禁忌症。
概述地,我们发明了一种方法,单独使用伽马-氨基丁酸能分子或利用联合伽马-氨基丁酸能和肠泌素激素促进β细胞再生同时控制免疫原性,用于预防和治疗1型糖尿病。这种联合治疗提供了一种互惠的协同效果,包括促进β细胞再生同时抑制胰岛自身免疫。在利用MLDS-诱导的糖尿病CD1小鼠(一种β细胞破坏模型)和1型糖尿病倾向型的NOD小鼠或者转基因TCR NOD小鼠中,均见到明显的改善效果。联合伽马-氨基丁酸能分子和肠泌素激素,例如本发明中联合伽马-氨基丁酸和GLP-1/EX4治疗完全改善了NOD小鼠已发生的高血糖。而在已经发病的1型糖尿病病人中,单纯伽马-氨基丁酸治疗或者GLP-1/EX4均不能完全改善糖尿病。所以,本发明提供了一种预防和治疗发生糖尿病性高血糖的1型糖尿病患者。可以理解的是:以上涉及优选实施方案的描述仅以实施例的方式给出。由于计算机系统或是由于提呈本发明专利的方法引起的一些变化对于本领域技术人员而言是显而易见的,而且这样明显的变化无论是否表达描述都是在本发明描述和要求保护的范围内。表1:伽马-氨基丁酸的分子式和结构,GLP-1/EX4,胰高血糖素,GIP,胰岛素,GAD65和其他与本发明相关分子的序列,详见下文:
伽马-氨基丁酸分子式:C4H9NO2:
分子量:10
分子结构:
- 还没有人留言评论。精彩留言会获得点赞!