用于治疗超重或肥胖症的方法与流程
本申请要求2014年6月20日提交的美国临时申请号62/014,926的权益。以上申请的完整教导内容以引用的方式并入本文。
发明背景
公共卫生工作及当前的抗肥胖剂都未能控制肥胖症的流行。在工业化国家,由于食物丰富以及随着人口从乡村环境移动到城市环境而引起的活动量减少,使得该病症越来越普遍。肥胖症大体上定义为体脂相对于维持健康所需的量过量。
肥胖症是过量体脂积累达到可能不利地影响健康的程度的一种疾患。(World Health Organization(2000)).(Technical report series 894:Obesity:Preventing and managing the global epidemic)。其通常被定义为体质指数(BMI=体重除以身高的平方)是30kg/m2或更高。超重则不同,且被定义为BMI介于25-29.9kg/m2之间(Obes Res.1998年9月;6增刊2:51S-209S.(Clinical Guidelines on the Identification,Evaluation,and Treatment of Overweight and Obesity in Adults--The Evidence Report.National Institutes of Health)。
体重过重与各种疾病,特别是心血管疾病、2型糖尿病、阻塞性睡眠呼吸暂停、某些类型的癌症及骨关节炎相关(National Heart,Lung,and Blood Institute.Clinical Guidelines on the Identification,Evaluation,and Treatment of Overweight and Obesity in Adults NIH Publication No.98-4083,1998年9月,National Institutes of Health)。因此,已经发现肥胖症会缩短预期寿命。肥胖症的主要治疗是节食和身体锻炼。如果节食和锻炼都无效,那么在严重情况下,可以推荐抗肥胖药物和减肥手术(National Institute for Health and Clinical Excellence.Clinical Guideline 43:Obesity:The prevention,identification,assessment and management of overweight and obesity in adults and children.London,2006)。
肥胖症的发病机理是多因素的并且包括进食行为的控制、脂肪储存机制、能量摄入和消耗的组分,以及遗传和心理影响。同样,肥胖症的治疗一般也是多因素的。不幸的是,脂肪储存机制和遗传影响一般来说不适用于治疗。另外,进食行为的控制和心理影响需要长期治疗。尽管能量摄入与消耗的组分是可治疗的,但许多肥胖个体抗拒或不能参与明显增加其能量消耗的活动。因此,控制能量摄入是一种值得关注的肥胖症治疗方法。
需要用于管理体重并预防或治疗超重和肥胖症的新方法。此外,肥胖症的治疗方法在糖尿病患者中的有效性典型地低于非糖尿病患者,并且通常不太有效(参见例如:Baker等人,Met.Clin.Exper.2012,61:873;Scheen等人,Lancet 2006,368:95489,1660;Pi-Sunyer等人,J.Am.Med.Assoc.2006,295:7,761;Khan等人,Obes.Res.2000,8:1,43;Guare等人,Obes.Res.1995,3:4,329;Wing等人,Diabetes Care 1987,10:5,563)。因此,需要能特别有效地治疗糖尿病患者的减肥药和减肥方法。此外,需要用于糖尿病前期病人中的体重减轻以及用于甚至在无体重减轻情况下改善其健康状况(例如将糖尿病前期病人转变成非糖尿病病人)的有效方法。
发明概述
本发明涉及在有需要的受试者中诱导体重减轻,管理体重,以及治疗超重或肥胖症及治疗或预防糖尿病的方法。在一个实施方案中,所述方法包括以下步骤:(a)向所述受试者经口施用约0.7g至约4g的交联羧甲基纤维素;及(b)向所述受试者经口施用每克交联羧甲基纤维素至少约100mL水。步骤(a)和(b)每天在至少一餐之前或同时进行。
在另一实施方案中,本发明提供一种用于治疗或预防受试者的糖尿病或改善其血糖控制的方法。所述方法包括向所述受试者经口施用约0.7g至约4g交联羧甲基纤维素。此方法每天在至少一餐之前或同时进行。
附图简要说明
图1是显示在实施例2中所描述的研究过程中安慰剂组、CMC/CA 2.25g组及CMC/CA 3.75g组的体重变化(%自基线的变化,平均值±SEM)的图。
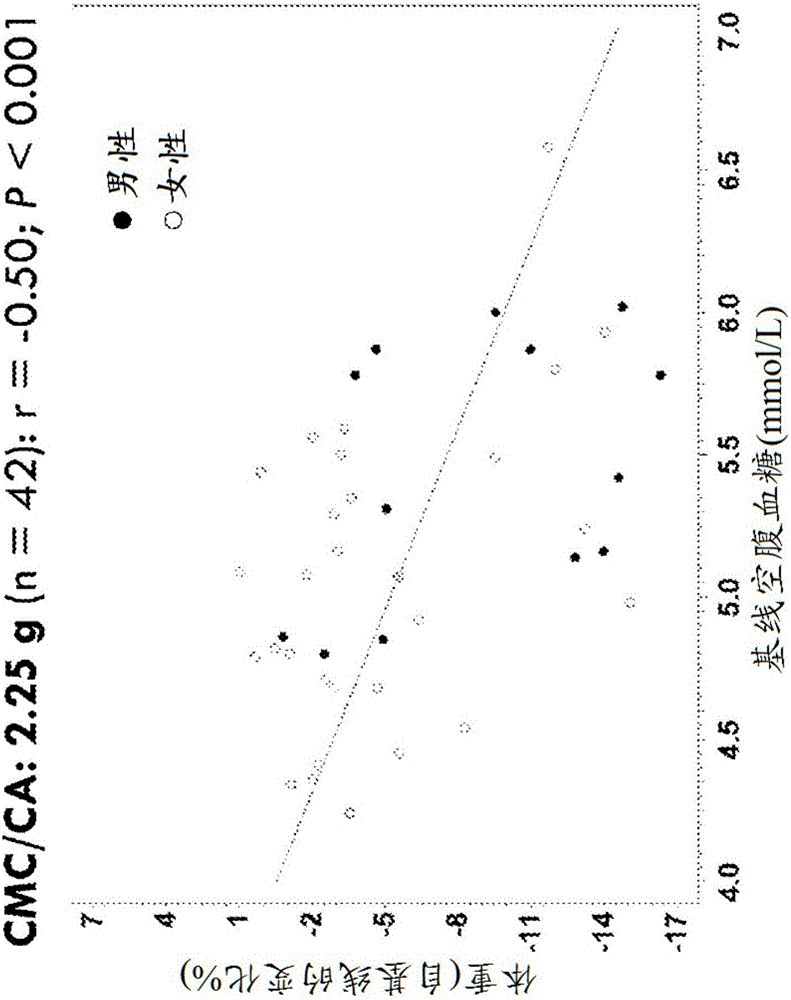
图2A是显示在实施例2中所描述的研究过程中CMC/CA 2.25g组的基线空腹血糖与体重变化之间的关系的图。
图2B是显示在实施例2中所描述的研究过程中安慰剂组的基线空腹血糖与体重变化之间的关系的图。
图3是显示在实施例2中所描述的研究过程中安慰剂组(n=30)、CMC/CA 2.25g组(n=28)及CMC/CA 3.75g组(n=29)中肥胖状态向超重状态的转化率(受试者%)的图。
图4是显示在实施例2中所描述的研究过程中安慰剂组(n=12)、CMC/CA 2.25g组(n=14)及CMC/CA 3.75g组(n=12)中超重状态向正常体重状态的转化率(受试者%)的图。
图5是显示在实施例2中所描述的研究过程中安慰剂组(n=11)、CMC/CA 2.25g组(n=9)及CMC/CA 3.75g组(n=9)中受损空腹血糖状态向正常空腹血糖状态的转化率(受试者%)的图。
图6是显示在实施例2中所描述的研究过程中安慰剂组(n=42)、CMC/CA 2.25g组(n=41)及CMC/CA 3.75g组(n=37)的血清胰岛素浓度(%自基线的变化)的图。
图7是显示在实施例2中所描述的研究过程中通过稳态模型评估的安慰剂组(n=42)、CMC/CA 2.25g组(n=41)及CMC/CA 3.75g组(n=37)中的胰岛素抗性变化(%自基线的变化)的图。
图8是显示在实施例2中所描述的研究过程中安慰剂组(n=42)、CMC/CA 2.25g组(n=41)及CMC/CA 3.75g组(n=39)的空腹血糖变化(%自基线的变化)的图。
图9是显示在实施例2中所描述的研究过程中安慰剂组(n=21)、2.25g CMC/CA组(n=21)及3.75g CMC/CA组(n=14)中具有升高的基线空腹血糖(>93mg/dL)的受试者的总能量摄入的变化(自基线的变化,%,平均值±SEM)的图。
图10是显示在实施例2中所描述的研究过程中安慰剂组(n=21)、2.25g CMC/CA组(n=21)及3.75g CMC/CA组(n=14)中具有升高的基线空腹血糖(>93mg/dL)的受试者的来自碳水化合物、脂肪及蛋白质的能量摄入的变化(自基线的变化,%,平均值±SEM)的图。
发明详述
本发明的方法可用于在有需要的受试者中诱导体重减轻,维持体重,治疗或预防糖尿病和/或改善血糖控制。具体地说,本发明的方法可用于诱导在治疗前具有较高空腹血糖水平的受试者、糖尿病前期的受试者及糖尿病受试者减轻体重。在某些实施方案中,这些方法可用于使受试者的空腹血糖从指示糖尿病前期的水平降低至正常水平。
用于诱导体重减轻的方法
在一个实施方案中,本发明提供一种用于诱导超重或肥胖受试者,特别是具有较高空腹血糖水平的受试者、糖尿病前期受试者及糖尿病受试者减轻体重的方法。
该方法可以用于治疗肥胖症或超重。该方法还可以用于管理或维持具有正常体重或超重的受试者的体重,即,防止或抑制其体重增加。本发明的方法对于诱导糖尿病前期受试者和糖尿病受试者减轻体重特别有效。
在一个实施方案中,本发明的用于诱导体重减轻的方法包括以下步骤:(a)向受试者经口施用约0.7g至4g的交联羧甲基纤维素;及(b)向受试者经口施用每克交联羧甲基纤维素至少约100mL水。在一个实施方案中,方法步骤(a)和(b)每天在至少一餐之前或同时进行。在某些实施方案中,方法步骤(a)和(b)每天在两餐之前或同时进行。在某些实施方案中,方法步骤(a)和(b)每天在三餐之前或同时进行。在某些实施方案中,受试者被指示每天进食四餐或超过四餐,并且方法步骤(a)和(b)是在每天至少一餐、每天至少两餐、每天至少3餐或每天至少4餐之前或同时进行。在其它实施方案中,步骤(a)和(b)是在一天的每一餐之前或同时进行。
本发明的方法优选每天进行,持续足以实现明显体重减轻的天数。举例来说,该方法可以每天进行,直到体重减轻所希望或有益的量。在某些实施方案中,持续治疗直到受试者减轻预定量的体重。优选受试者减轻其初始体重的3%至20%,优选至少5%。在一个实施方案中,该方法每天进行,直到受试者减轻其初始体重的5%至15%。举例来说,该方法可以每天进行,持续一周,持续四周,持续八周,持续十二周,持续十六周,持续二十周,持续二十四周,持续36周,或持续一年或更长时间。在一些实施方案中,该方法是长期进行,即,持续超过一年时间或无限期进行。在一些实施方案中,该方法每天进行,持续第一时间段,停止第二时间段,接着进行第三时间段。此治疗时间段与非治疗时间段交替进行可以持续多个疗程,或无限期持续。
在一个实施方案中,在步骤(a)中施用的交联羧甲基纤维素的量是约0.7g至约4g,或约0.7g至约3g。在某些实施方案中,在步骤(a)中施用的交联羧甲基纤维素的量是约1.1g至约3g、约1.5g至约3.0g、约1.8g至约3.0g,或约1.75g至约2.75g。在某些实施方案中,交联羧甲基纤维素的量是1.9至2.5g或2.0至2.5g。在某些实施方案中,交联羧甲基纤维素的量是2.0至2.35g或2.15至2.35g。在某些实施方案中,交联羧甲基纤维素的量是约2.25g。
在步骤(b)中施用的水量优选是每克交联羧甲基纤维素至少约100mL,并且更优选是每克交联羧甲基纤维素至少约150mL。在某些实施方案中,施用的水量是每克交联羧甲基纤维素约150mL至约250mL。在某些实施方案中,施用的水量是每克交联羧甲基纤维素至少约175mL。在其它实施方案中,施用的水量是每克交联羧甲基纤维素至少约200mL。在某些实施方案中,施用的水量是至少约400mL。在某些实施方案中,施用的水量是至少约450mL、475mL或500mL至550mL。
尽管打算施用的水量不存在上限,但优选施用的水量和/或水的消耗速率不会使受试者感到不适。
方法步骤(a)和(b)优选在进餐之前某一时间或与进餐同时进行,由此足以使交联羧甲基纤维素在受试者的胃中显著膨胀。在一个实施方案中,步骤(a)是在进餐前0至50分钟进行。在另一实施方案中,步骤(a)是在进餐前15至40分钟进行。优选步骤(a)是在进餐前20至30分钟进行。在一个实施方案中,步骤(b)是在步骤(a)之后0至20分钟进行。在另一实施方案中,步骤(b)是在步骤(a)之后3至15分钟进行。优选步骤(b)是在步骤(a)之后约3至约10分钟或3至7分钟进行。在一个实施方案中,步骤(b)是与步骤(a)同时开始,并且施用水可以持续足以使受试者舒适地消费水的时间段,而且可以持续至进餐时间,例如直至进餐中途。
本发明的治疗方法任选与低热量饮食,即,提供的热量低于受试者所需热量的饮食一起施用。指定受试者的估计热量需求可以使用本领域中已知的方法测定,并且将取决于如性别、年龄及体重等因素。在一个实施方案中,低热量饮食每天提供少于2000千卡的热量。优选低热量饮食每天提供1200至2000千卡。在一个实施方案中,受试者消费的饮食每天有至少100、200、300、400、500或600千卡的不足。低热量饮食可以在治疗过程中暂时施用或在整个治疗过程中施用。
在一个实施方案中,步骤(a)和(b)每天在一餐之前或同时进行,并且交联羧甲基纤维素的每日量是约1.1g至约2.25g。在一个实施方案中,步骤(a)和(b)每天在两餐之前或同时进行,并且交联羧甲基纤维素的每日量是约1.1g至约4.5g,优选是约2.2g至4.5g。在一个实施方案中,步骤(a)和(b)每天在三餐之前或同时进行,并且交联羧甲基纤维素的每日量是约1.65g至约6.75g,优选是约3.3g至约6.75g。在一个实施方案中,步骤(a)和(b)每天在四餐之前或同时进行,并且交联羧甲基纤维素的每日量是约2.2g至约6g,或2.2g至约9g,优选是约4.4g至约6g,或4.4g至约9g。
在另一实施方案中,本发明的方法可用于例如通过抑制受试者体重增加来维持所希望的体重。在一个实施方案中,受试者已经使用本发明的方法减轻体重,接着接受维持剂量的交联羧甲基纤维素。受试者可以是正常体重或超重,但易于发生体重增加。在某些实施方案中,交联羧甲基纤维素和水的施用量及施用频率如以上所描述。在另一实施方案中,相较于使用所述方法诱导体重减轻,交联羧甲基纤维素的施用量较低和/或每天施用的次数较少。在某些实施方案中,该方法每天在一餐之前或同时进行。在另一实施方案中,在步骤(a)中施用的交联羧甲基纤维素的量是约0.7g至约2.0g。在步骤(b)中施用的水量是每克交联羧甲基纤维素至少约100mL。在某些实施方案中,水量是每克交联羧甲基纤维素至少约125mL或至少约150mL。在其它实施方案中,施用的水量是每克交联羧甲基纤维素至少约200mL。在某些实施方案中,施用的水量是约125mL至约500mL,或约125mL至约600mL。在某些实施方案中,施用的水量是150mL至575mL、150mL至475mL、200mL至550mL、200mL至450mL、250mL至500mL,或200mL至400mL。
在步骤(b)中施用的水可以是矿泉水或碳酸水,或是呈饮料形式。优选施用非碳酸水。在施用呈饮料形式的水的实施方案中,该饮料的pH值优选是约3或超过3,并且更优选是中性pH值,即,pH值介于6与8之间,例如pH值是约6.5至约7.5,或是约7。优选在所施用的体积中,该饮料的能量含量是100千卡或低于100千卡,或者是50千卡或低于50千卡。优选该饮料是无糖的。在一个优选实施方案中,施用的水是呈饮用水,如自来水、泉水或纯化水的形式。
有待治疗的受试者是人类或非人类,如非人类哺乳动物。适合的非人类哺乳动物包括驯养的哺乳动物,如宠物,包括狗和猫。优选受试者是人类。受试者可以是雄性或雌性。人类受试者可以是任何年龄,例如儿童、青少年或成人,但优选是至少10岁或至少12岁。在一个实施方案中,受试者是至少18岁。当受试者是儿童时,交联羧甲基纤维素的剂量优选随受试者的体重按比例减小。
受试者可以是例如体重减轻会带来健康益处的人类受试者,如体质指数是25至29.9的超重人群,或体质指数是30或更高的肥胖人群。受试者还可以是具有正常体重,并且体质指数为18.5至24.9,但有不健康体重增加风险的人类。人类受试者除超重或肥胖外,还可以患有一种或多种其它病症或并存病,如糖尿病前期、糖尿病或心脏病。举例来说,受试者可以具有以下一种或多种情形:高血压,如血压是140/90mm Hg或更高;高LDL胆固醇;低HDL胆固醇,例如低于35mg/dL;高甘油三酯,例如高于250mg/dL;高空腹血糖,例如基线含量≥100mg/dl;先天性心脏病家族史;身体不活动;及吸烟。
在一个实施方案中,根据美国糖尿病协会(American Diabetes Association)(Diabetes Care 2004,27:S15-35)确立的标准,如由空腹血糖水平、A1C含量及口服葡萄糖耐量测试中的一种或多种所确定,人类受试者处于糖尿病前期。举例来说,糖尿病前期受试者可以具有100mg/dL至125.9mg/dL的空腹血糖水平、5.7%至6.4%的A1C水平和/或140至199mg/dL的口服葡萄糖耐量测试结果。优选糖尿病前期受试者的基线空腹血糖水平是100mg/dL至125.9mg/dL。
在另一实施方案中,如由空腹血糖水平、A1C水平及口服葡萄糖耐量测试中的一种或多种所确定,人类受试者患有糖尿病。举例来说,糖尿病受试者可以具有126mg/dL或更高的空腹血糖水平、6.5%或更高的A1C水平和/或200mg/dL或更高的口服葡萄糖耐量测试结果。优选糖尿病患者的空腹血糖水平是126mg/dL或更高。
在另一实施方案中,如使用美国心脏病协会在2004年阐述的标准(Grundy SM等人,Circulation.2004;109:433-438)所诊断,受试者患有代谢综合症。根据这些指导,如果存在以下五种情形中的三种,则诊断受试者患有代谢综合症:(1)腰围增大(男性:>40英寸;女性>35英寸);(2)甘油三酯升高(150mg/dL或更高);(3)HDL胆固醇降低(男性:低于40mg/dL;女性:低于50mg/dL);(4)血压升高(130/85mm Hg或更高)或使用针对高血压的药物;(5)空腹血糖≥100mg/dL或使用针对高血糖的药物。
在另一实施方案中,人类受试者具有升高的基线空腹血糖水平,例如约90mg/dL或更高,或约93mg/dL,或95mg/dL或更高。空腹血糖水平在此范围内的受试者包括空腹血糖水平在正常范围上限(90至低于100mg/dL)的受试者、糖尿病前期受试者(血糖水平是100-125.9mg/dL)及糖尿病受试者(血糖水平是126mg/dL或更高)。
应了解,上述测量值是基线测量值,也就是说,在起始本文所描述的治疗方法之前所公开的生理参数值。更优选这些测量值是在无打算降低空腹血糖水平的疗法存在下作出。这些值中的一个或多个优选是在开始根据本发明的治疗的大约一年内,更优选在约六个月内,甚至更优选在约三个月内并且最优选在约一个月内测定。
在另一实施方案中,本发明提供一种诱导如上文所描述的人类受试者等受试者的体重减轻的方法,其中该受试者具有升高的基线血糖,是糖尿病前期受试者或是糖尿病受试者。该方法包括向受试者经口施用有效量的胶凝剂的步骤。优选受试者是基线空腹血糖水平为约90mg/dL或更高,或约93mg/dL,或95mg/dL或更高的人类。在某些实施方案中,受试者的基线空腹血糖水平是100至125.9mg/dL,或超过126mg/dL。
在一个实施方案中,该方法包括在进餐之前或同时向受试者经口施用有效量的胶凝剂。
适用于此方法中的胶凝剂包括但不限于,纤维,如膳食纤维,及水凝胶,包括以化学方式和以物理方式交联的吸收性聚合物。特别适合的水凝胶包括超强吸收性聚合物。其中,优选使用食品级聚合物产生的超强吸收性物质。举例来说,适合胶凝剂包括多糖和合成聚合物。适合多糖的实例包括葡聚糖,包括α-葡聚糖,如淀粉、右旋糖酐、普鲁兰糖及糖原;β-葡聚糖,如纤维素或纤维素衍生物,如羧甲基纤维素、羟乙基纤维素及甲基纤维素、金藻海带多糖、热凝胶多糖(curdlan)、海带多糖(laminarin)、香菇多糖、地衣多糖、平菇多糖及酵母多糖;半纤维素,如葡甘聚糖、阿拉伯木聚糖、木聚糖、葡糖醛酸木聚糖及木葡聚糖;半乳甘露聚糖,如瓜尔胶、香豆胶、塔拉胶及刺槐豆胶;果胶;果聚糖,如菊粉及果聚糖;海藻胶,如海藻酸盐、海藻多糖、琼脂及卡拉胶;几丁质;几丁聚糖;葡糖胺聚糖,如透明质酸、肝素、硫酸乙酰肝素、硫酸软骨素、硫酸皮肤素及硫酸角质素。前述多糖各自任选以物理方式或以化学方式交联。在一个实施方案中,胶凝剂不是交联羧甲基纤维素。在另一实施方案中,胶凝剂不是柠檬酸交联羧甲基纤维素。
适合的合成聚合物的实例包括聚(乙二醇)基聚合物;丙烯酸酯和丙烯酸酯共聚物,如聚丙烯酸酯/多元醇共聚物、聚丙烯酸酯/聚丙烯酰胺共聚物、交联聚丙烯酸钠;多元醇聚合物及其组合;聚丙烯酰胺和丙烯酰胺基产物;树胶,如聚异丁烯、苯乙烯丁二烯橡胶及类似物与亲水性聚合物的组合;吸收性多肽,如直接由少量(2或3个)氨基酸起始而产生的合成蛋白质;聚乙烯醇和聚烯丙醇系统,如聚乙酸乙烯酯/乙烯醇共聚物、交联聚乙烯吡咯烷酮;与如聚烯烃等具有双键的任何双官能试剂交联的聚胺,如聚烯丙胺;吸收性树状聚合物;及聚(乳酸)、聚羟基烷酸酯、聚乙酸乙烯邻苯二甲酸酯以及其共聚物及组合。
不受理论束缚,相信此类胶凝剂延迟和/或降低食物中葡萄糖的摄取。取决于胶凝剂的结构及其在胃肠道中的膨胀程度,相信胶凝剂形成扩散屏障和/或部分地延迟葡萄糖的吸收。出于这些原因,相信凝胶在胃肠道不同区段中的水合动力学和范围在延迟葡萄糖吸收方面起到主要作用。因此,凝胶的水合动力学越快以及范围越大,则凝胶将越有效。预期松散的纤维以及能够以较慢动力学水合并且仅达到有限范围的凝胶具有轻微延迟作用。预期较强的葡萄糖延迟作用是由交联水凝胶,特别是超强吸收性水凝胶实现。
如上文所描述的本发明的诱导体重减轻及治疗超重或肥胖症的方法特别适用于基线空腹血糖较高的受试者,包括糖尿病前期受试者和糖尿病受试者。因此,受试者的空腹血糖水平指示该试者是否可能特别得益于治疗。在一个实施方案中,本发明的诱导体重减轻的方法还包括在起始治疗之前,鉴别受试者以接受根据所公开的方法之一进行的治疗的步骤。此步骤包括测定受试者的基线空腹血糖水平,其中如果如上文所定义,受试者具有升高的基线空腹血糖水平,则根据本文所描述的诱导体重减轻的方法对该受试者进行治疗。
在另一实施方案中,本发明提供一种改变具有升高的基线空腹血糖的受试者的常量营养素偏好的方法。该方法包括调节受试者的血糖水平。在一个实施方案中,该方法包括向受试者施用有效量的改善血糖控制的药剂。该药剂可以是经口施用的如上文所描述的交联羧甲基纤维素或胶凝剂。如本文所使用,术语“常量营养素”是指碳水化合物、脂肪及蛋白质。在一个优选实施方案中,该方法引起碳水化合物的消费降低,以及优选地,蛋白质消费增加。此类方法引起血糖控制的进一步增强及体重减轻的增加。
糖尿病的治疗及血糖控制的改善
在另一实施方案中,本发明提供一种用于治疗有需要的受试者的糖尿病或改善其血糖控制的方法。该方法包括每次施用向受试者经口施用约0.7g至约4g交联羧甲基纤维素的步骤。在一个实施方案中,该方法每天在至少一餐之前或同时进行。在某些实施方案中,该方法每天在两餐之前或同时进行。在某些实施方案中,该方法每天在三餐之前或同时进行。在某些实施方案中,受试者被指示每天进食四餐或超过四餐,并且该方法是在每天至少一餐及至多每餐之前或同时进行。
在一个实施方案中,在进餐同时或之前施用的交联羧甲基纤维素的量是约1.0g至约3.5g。在某些实施方案中,在进餐同时或之前施用的交联羧甲基纤维素的量是约1.1至约3.5g,或约1.5g至3.5g。在某些实施方案中,在进餐同时或之前施用的交联羧甲基纤维素的量是1.75g至3.25g,或2.0g至3.0g。在某些实施方案中,在进餐同时或之前施用的交联羧甲基纤维素的量是2.15至2.35g。在某些实施方案中,在进餐同时或之前施用的交联羧甲基纤维素的量是约2.25g。
在一个实施方案中,该方法每天在一餐的同时或之前进行,并且每日施用的交联羧甲基纤维素的量是约1.1g至约2.25g。在一个实施方案中,该方法每天在两餐的同时或之前进行,并且每日施用的交联羧甲基纤维素的量是约1.1g至约4.5g,优选是约2.2g至4.5g。在一个实施方案中,该方法每天在三餐之前进行,并且每日施用的交联羧甲基纤维素的量是约1.65g至约6.75g,优选是约3.3g至约6.75g。在一个实施方案中,该方法每天在四餐的同时或之前进行,并且每日施用的交联羧甲基纤维素的量是约2.2g至约6g,优选是约4.4g至约6g。
交联羧甲基纤维素可以在存在或不存在水的情况下施用。典型地,交联羧甲基纤维素是与至少足量水一起施用,以便于吞咽交联羧甲基纤维素。在某些实施方案中,交联羧甲基纤维素是与相对于使交联羧甲基纤维素膨胀所需的量过量的体积的水一起施用。在一个实施方案中,每克交联羧甲基纤维素施用约50mL至约250mL水。在某些实施方案中,施用的水量是每克交联羧甲基纤维素约125mL至约225mL。在其它实施方案中,施用的水量是每克交联羧甲基纤维素约150mL至约200mL。在某些实施方案中,施用的水量是约250mL至约750mL。在某些实施方案中,施用的水量是300mL至650mL、350mL至600mL或500mL至550mL。在某些实施方案中,施用的水量是约500mL。
施用的水可以是矿泉水或碳酸水,或是呈饮料形式。优选施用非碳酸水。在施用呈饮料形式的水的实施方案中,该饮料的pH值优选是约3或超过3,更优选是中性pH值,即,pH值介于6与8之间,例如pH值是约6.5至约7.5,或为约7。优选在所施用的体积中,该饮料的能量含量是100千卡或更低,或者是50千卡或更低。优选该饮料是无糖的。在一个优选实施方案中,施用的水是呈饮用水,如自来水、泉水或纯化水的形式。
在一个实施方案中,交联羧甲基纤维素是在进餐开始至进餐之前1小时、进餐之前0至40分钟、进餐之前5至35分钟,或进餐之前10至30分钟施用。在另一实施方案中,交联羧甲基纤维素是在即将进餐之前施用或在进餐时施用。
在一个实施方案中,所述方法每天进行,持续一周,持续四周,持续八周,持续十二周,持续十六周,持续二十周,持续二十四周,持续36周,或持续一年或更长时间。在一些实施方案中,该方法是长期进行,即,持续超过一年时间或无限期进行。在一些实施方案中,该方法每天进行,持续第一时间段,停止第二时间段,接着进行第三时间段。此治疗时间段与非治疗时间段交替进行可以持续多个疗程,或无限期持续。所选治疗期将取决于受试者的需求,例如由治疗医师决定。
有待治疗的受试者是人类或非人类,如非人类哺乳动物。适合的非人类哺乳动物包括驯养的哺乳动物,如宠物,包括狗和猫。优选受试者是人类。受试者可以是雄性或雌性。人类受试者可以是任何年龄,例如儿童、青少年或成人。在一个实施方案中,受试者是至少10岁或至少12岁。在另一实施方案中,受试者是至少18岁。受试者可以是例如患有糖尿病或有发生糖尿病的风险的人类受试者,例如被诊断处于糖尿病前期的受试者。当受试者是儿童时,交联羧甲基纤维素的剂量优选随受试者的体格按比例减小。
在一个实施方案中,如上文所描述,人类受试者处于糖尿病前期。在另一实施方案中,如上文所描述,该受试者患有糖尿病。
在另一实施方案中,受试者具有较高空腹血糖水平,例如空腹血糖水平是约90mg/dL或更高,或约93mg/dL,或95mg/dL或更高。空腹血糖水平在此范围内的受试者包括空腹血糖水平在正常范围上限(90至低于100mg/dL)的受试者、糖尿病前期受试者(血糖水平是100至125.9mg/dL)及糖尿病受试者(血糖水平是126mg/dL或更高)。
受试者可以是正常体重、超重或肥胖。在某些实施方案中,血糖控制和/或糖尿病症状的改善伴随体重减轻,例如减轻基线体重的约5%或超过5%。在其它实施方案中,血糖控制和/或糖尿病症状的改善伴随体重减轻,例如减轻基线体重不到约5%。在又其它实施方案中,血糖控制和/或糖尿病症状的改善不伴随或伴随不明显的体重减轻。
应了解,上述测量值是基线测量值,也就是说,在开始本文所描述的治疗方法之前所公开的生理参数值。优选一个或多个公开的参数是在开始用交联羧甲基纤维素的治疗之前测定。更优选这些值中的一个或多个是在开始治疗的六个月内,更优选在三个月内并且最优选在约一个月内测定。
交联羧甲基纤维素
羧甲基纤维素可以使用使得形成具有足以用于本发明方法中的吸收特性和机械特性的生物相容性产物的任何方法以化学方式交联。举例来说,羧甲基纤维素可以与多官能交联剂或在辐射存在下交联。在另一实施方案中,羧甲基纤维素通过在多糖链之间形成酯键,通过在酸性pH下加热,或通过使用羧基活化剂,如碳化二亚胺来交联。
在本发明的方法中,交联羧甲基纤维素是以基本上脱水的状态施用,也就是说,由以重量计低于约25%的水,优选以重量计低于约20%、15%、10%或7%的水组成。
交联羧甲基纤维素当呈基本上干燥或干凝胶形式时,优选是玻璃状的非晶形物质。在一个实施方案中,本发明的聚合物水凝胶具有高于约0.3g/cm3的体积密度或振实密度。在优选实施方案中,当如美国药典<616>(以引用的方式并入本文中)中所描述测定时,体积密度或振实密度高于约0.5g/cm3或是约0.55至约0.8g/cm3。在一个优选实施方案中,体积密度或振实密度是约0.6g/cm3或更高,例如是约0.6g/cm3至约0.8g/cm3。
优选交联羧甲基纤维素具有以重量计低于约10%的含水量、至少约0.6g/cm3的振实密度、至少约350Pa的弹性模量,和/或在模拟胃液(“SGF”,USP 33-28F)与水的1:8(vol/vol)混合物中至少约50的介质摄取比。更优选交联羧甲基纤维素具有前述每一特性。
振实密度、介质摄取比(MUR)及弹性模量的测定可以如实施例1中所描述进行。
在一个特别优选的实施方案中,提供的交联羧甲基纤维素是呈颗粒形式,其粒径基本上在10μm至1000μm范围内。在一个实施方案中,以重量计至少约95%的交联羧甲基纤维素是由粒径范围在100μm至1000μm或400μm至800μm内的颗粒组成。
优选羧甲基纤维素是以一种盐,例如钠盐作为起始物质来进行交联。
在一个实施方案中,羧甲基纤维素与聚羧酸交联。优选羧甲基纤维素与柠檬酸交联。用于使羧甲基纤维素与柠檬酸交联的适合方法描述于US 2013/0089737、WO 2010/059725、WO 2009/022358及WO 2009/021701中,其各自以引用的方式整体并入本文中。在一个实施方案中,羧甲基纤维素是经由以下方法交联,该方法包括以下步骤(a)产生羧甲基纤维素与柠檬酸的水溶液;(b)例如通过蒸发来去除溶液中的水,以产生固体残余物;及(c)对固体残余物进行热处理以形成交联羧甲基纤维素。
在优选实施方案中,交联羧甲基纤维素通过包括以下步骤的方法制备:步骤1,将羧甲基纤维素钠盐和柠檬酸溶解于纯化水中以产生基本上由相对于水的重量以重量计约5%至约7%,优选约6%的羧甲基纤维素,以及相对于羧甲基纤维素的重量以重量计约0.15%至约0.35%或约0.15%至约0.30%的量的柠檬酸组成的溶液;步骤2,将该溶液维持在约40℃至约70℃,或40℃至约80℃,优选约70℃的温度下,以蒸发水并形成固体羧甲基纤维素/柠檬酸复合物;步骤3,研磨该复合物以形成复合物颗粒;及步骤4,将复合物颗粒维持在约80℃至约150℃,或约100℃至约150℃,优选约120℃的温度,保持足以达到所希望的交联程度并形成聚合物水凝胶的时间。该方法可以任选还包括步骤5,用纯化水洗涤聚合物水凝胶;及步骤6,在高温下干燥纯化的聚合物水凝胶。大规模产生适合交联羧甲基纤维素的工艺描述于实施例1中。
交联羧甲基纤维素优选与柠檬酸交联,而且经交联并以单键连接的柠檬酸与羧甲基纤维素的比率是0.05至1%wt/wt并且更优选比率是0.1至0.4%wt/wt。又更优选经交联并以单键连接的柠檬酸与羧甲基纤维素的比率是0.225至0.375%wt/wt。
交联羧甲基纤维素的交联程度优选是约2.5×10-5mol/cm3至约5×10-5mol/cm3,更优选是约4×10-5mol/cm3至约5×10-5mol/cm3。
制剂
施用给受试者的交联羧甲基纤维素可以呈片剂、胶囊、散剂、悬浮液、扁囊剂或任何其它适于经口施用的制剂。片剂或胶囊可以还包括一种或多种其它试剂,如pH调节剂,和/或药学上可接受的载剂或赋形剂。在一个优选实施方案中,在基本上无其它赋形剂存在下,将交联羧甲基纤维素装载于软质或硬质明胶胶囊中。可以使用任何大小的胶囊;每剂施用的胶囊数量将取决于所选胶囊的容量。在一个实施方案中,将交联羧甲基纤维素装载于大小为00el号的软质明胶胶囊中,其量是每粒胶囊0.50至1.00g,优选是每粒胶囊0.60至0.90g,更优选是0.70至0.80g并且最优选是约0.75g。
实施例
现已基本上描述本发明,通过以下实施例将更易于了解本发明,包括的这些实施例只是出于说明本发明某些方面和实施方案的目的并且不打算限制本发明。
实施例1.产生交联羧甲基纤维素
如美国专利申请公布2013/0089737(以引用的方式整体并入本文中)中所描述,制备柠檬酸交联羧甲基纤维素(“CMC/CA”)。具体地说,在低剪切力混合容器中,在室温和压力下,将羧甲基纤维素钠(6%wt/wt水)、柠檬酸(0.3%wt/wt羧甲基纤维素钠)及水混合,直到形成均质溶液。将该溶液转移至托盘中以使溶液深度维持在约30mm。将托盘放入常压强制通风烘箱中并在85℃下干燥16至24小时。接着将温度降低至50℃,直到干燥完成。总干燥时间是约60小时。所得残余物呈薄片形式,使用粗磨机和细磨机研磨,并筛选以提供包含尺寸在100与1600μm之间的颗粒的样品。将颗粒放入交联反应器中并在120℃和大气压力下维持3至10小时。将所得水凝胶转移至洗涤槽中并在环境温度和压力下,用150倍至300倍的聚合物重量的量的水洗涤。通过过滤去除水凝胶中的游离水。将水凝胶放入托盘上,厚度为约40mm。将托盘放入常压强制通风烘箱中并在85℃下干燥24-30小时。接着将温度降低至50℃,直到干燥。总干燥时间是约60小时。使用细磨机将干燥的材料研磨成颗粒,并以机械方式筛选,获得介于100与1000μm之间的颗粒级分。
使用上文所描述的通用工艺并以高于4kg的羧甲基纤维素钠作为起始物质,产率是超过70%的粒径范围在100与1000μm之间的粉末。粉末状水凝胶产物满足如下表中详述的产物规格。
表1:终产物规格
将CMC/CA粉末以每粒胶囊0.75g的量装载于明胶胶囊中。
CMC/CA粉末是根据以下方法表征。
制备模拟胃液/水(1:8)
用于制备SGF/水(1:8)溶液的试剂是纯化水、氯化钠、1M盐酸及胃蛋白酶。
1.向1L带刻度的量筒中倒入880ml水。
2.将该量筒放在磁力搅拌器上,加入磁力棒并开始搅拌。
3.用pH计开始监测水的pH值。
4.添加足量1M盐酸以使pH值达到2.1±0.1。
5.添加0.2g NaCl和0.32g胃蛋白酶。搅拌溶液,直到完全溶解。
6.从量筒中取出磁力棒和电极。
7.添加使体积达到900ml所需的量的水。
测定振实密度
装置及材料:
100mL带刻度的玻璃量筒,
100mL玻璃烧杯,
实验室药勺,
来自Copley Scientific的JV 1000型机械振实密度测试仪,
能够称重精确至0.1g的经过校准的天平。
工序:
1.称取40.0±0.1克测试样品。此值称为M。
2.将样品引入干燥的100mL带刻度的玻璃量筒中。
3.小心地平整粉末,但不压实,并且读取不稳定的表观体积V0,至最接近的刻度单位。
4.设置机械振实密度测试仪以最初轻敲量筒500次,并且测量振实体积V500,至最接近的刻度单位。
5.重复轻敲750次并测量振实体积V750,至最接近的刻度单位。
6.如果两个体积之间的差异小于2%,则V750是最终振实体积Vf,否则必要时,以1250次轻敲的增量重复,直到后续测量值之间的差异小于2%。
计算:
根据下式计算振实密度DT,以g/mL计:
DT=M/Vf
其中:
M=样品的重量,以克为单位,四舍五入至最接近的0.1g。
Vf=最终体积,以mL计。
测定在SGF/水(1:8)中的介质摄取比
SGF/水(1:8)中交联羧甲基纤维素的介质摄取比是根据以下方案测定的。
1.将干燥的烧结玻璃漏斗放在支架上并将40.0±1.0g纯化水倒入漏斗中。
2.等到直至漏斗颈中检测不到液滴(约5分钟)并用吸水纸干燥漏斗尖端。
3.将漏斗放入干燥且空的玻璃烧杯(烧杯#1)中,将它们放在配衡的天平上并记录下空装置的重量(Wtare)。
4.将磁力搅拌棒放在100mL烧杯(烧杯#2)中;将烧杯#2放在天平上并配衡。
5.将40.0±1.0g如上文所描述制备的SGF/水(1:8)溶液添加到烧杯#2中。
6.将烧杯#2放在磁力搅拌器上并在室温下轻柔地搅拌。
7.使用称量纸准确地称取0.250±0.005g交联羧甲基纤维素粉末(Win)。
8.将该粉末添加至烧杯#2中并用磁力搅拌器在不产生旋涡情况下轻柔地搅拌30±2分钟。
9.从所得悬浮液中取出搅拌棒,将漏斗放在支架上并将悬浮液倒入漏斗中,用药勺收集任何残留的物质。
10.使该物质排水,持续10±1分钟。
11.将含有排干的物质的漏斗放于烧杯#1内并称重(W’fin)。
根据下式计算介质摄取比(MUR):
MUR=(Wfin-Win)/Win。
Wfin是如下计算的膨胀的水凝胶的重量:
Wfin=W’fin-Wtare,
Win是初始干燥样品的重量。
一式三份,测定每一交联羧甲基纤维素样品的MUR并且报告的MUR是三个测定值的平均值。
测定弹性模量
根据下文所陈述的方案测定弹性模量(G’)。所用流变仪是来自TA Instruments的Rheometer Discovery HR-1(5332-0277DHR-1)或等效装置,其装备有Peltier Plate;40mm直径的底部平板Xhatch;及40mm直径的顶部平板Xhatch。
1.将磁力搅拌棒放入100mL烧杯中。
2.将40.0±1.0g如上文所描述制备的SGF/水(1:8)溶液添加到烧杯中。
3.将烧杯放在磁力搅拌器上并在室温下轻柔地搅拌。
4.使用称量纸准确地称取0.250±0.005g交联羧甲基纤维素粉末(Win)。
5.将该粉末添加至烧杯中并用磁力搅拌器在不产生旋涡情况下轻柔地搅拌30±2分钟。
6.从所得悬浮液中取出搅拌棒,将漏斗放在支架上并将悬浮液倒入漏斗中,用药勺收集任何残留的物质。
7.使该物质排水,持续10±1分钟。
8.收集所得到的物质。
9.用流变仪对该物质进行扫描频率测试并测定在10rad/s角频率下的值。
该测定是一式三份进行的。报告的G’值是三个测定值的平均值。
实施例2.交联羧甲基纤维素的临床研究
对实施例1中所描述的CMC/CA制剂进行临床研究。
研究设计:进行12周研究以确定重复施用CMC/CA对超重和肥胖受试者的体重的影响。该研究是在五个欧洲地点进行。将一百二十八位平均BMI是31.7的受试者随机分成三组:CMC/CA 2.25g组、CMC/CA 3.75g组及安慰剂组。在午餐和晚餐前30分钟,受试者用两个玻璃杯的水摄取CMC/CA或安慰剂。安慰剂胶囊含有微晶纤维素,这是一种具有较低吸水能力和潜在重量减轻特性的不可消化的纤维和增积剂。所有受试者接受被设计成使其热量摄入比其每日需求低600千卡/天的膳食咨询。一百二十五位受试者具有至少一次基线后体重评估(意向治疗“ITT”群)。四十二位ITT受试者接受CMC/CA 2.25g,41位接受CMC/CA 3.75g,并且42位接受安慰剂。一百一十位受试者在第87天时完成研究的关键随访,以评估体重。一百二十六位受试者提供到第87天时的随机分组后安全性数据。通过分析ITT群的协方差(ANCOVA)模型并以基线体重、性别及BMI状态作为协变量(可能的结果预测因子)来评估主要功效终点体重自基线的变化。
功效终点
主要终点:体重(第13周)
次要终点:体重反应者(5%体重减轻)(第13周);腰围(第13周);脂肪质量以及无骨骼无脂肪质量(bone-free fat-free mass,DEXA)(第13周);食欲(视觉模拟量表)(第12周);食物摄取(24小时饮食回顾)(第12周)。
研究持续时间
12周治疗期+10天的治疗后随访期.
表2:样品尺寸及功效
表3:意向治疗群的特征
结果:
研究结果陈述于下表4以及图1至4中。
表4:意向治疗群
结果显示,相较于安慰剂组和高剂量CMC/CA组,低剂量CMC/CA组的受试者具有较低体重增加率及10%或更高的较高体重减轻率。如下图1和表5中所示,相较于安慰剂,在12周内向超重和肥胖受试者重复施用低剂量CMC/CA引起体重的明显减轻,同时未达到平台期。这一组中的体重减轻还明显高于高剂量CMC/CA组中的。在低剂量CMC/CA组中,在基线时高于中值空腹血糖(>5.15mmol/L(>93mg/dL))的受试者,尤其是具有受损空腹血糖(≥5.6mmol/L(≥100mg/dL))的受试者的体重减轻较多。
到第87天时,接受CMC/CA 2.25g的患者中的体重明显减轻,其中安慰剂调整的体重减轻是2.0%并且总体重减轻是6.1%,而CMC/CA 3.75g组中的患者的总体重减轻是4.5%(0.4%安慰剂-调整的)。相信与在CMC/CA 2.25g组相比在CMC/CA 3.75g组中观察到的功效更低可以由两个因素解释:较低的耐受性和水摄入不足。CMC/CA 3.75g组中的患者比CMC/CA 2.25g组中的患者(60%)报告了更高比率的GI不良事件(76%)。此外,CMC/CA 3.75g组中有10位患者或24%退出研究,在这些退出者中有8位报告GI AE,与CMC/CA 2.25g组中有两位患者或5%退出,并且无GI AE形成比较。当具体地了解每一组中的无反应者时,在CMC/CA 3.75g组中,观察到1.8g/L的血清白蛋白(关于血浓缩的替代标记物,表明血液中流体含量降低)的统计学显著增加(p=0.01),与安慰剂组中的0.3g/L降低以及CMC/CA 2.25g组中0.7g/L的降低形成比较。为了维持不知情研究,在试验中,所有组在施用胶囊时需要相同体积的水。假定除进餐期间所消耗的胃液和液体外,与胶囊一起施用的水的体积将足以使CMC/CA 2.25g剂量和CMC/CA 3.75g剂量水合。基于在CMC/CA3.75g组中的无反应者中所观察到的血浓缩,相信这些患者在进餐期间没有饮用足够的液体,导致该组总体更低的体重减轻。然而,尽管3.75g的更高剂量可能由于此处提到的原因而不太能有效减轻体重,但其在血糖控制方面的有效性至少相同或甚至更强。
表5
如图2A和2B中所示,在CMC/CA 2.25g组中基线空腹血糖水平与体重变化之间存在显著反相关性(r=-0.50;P<0.001),与安慰剂中缺乏相关性形成对比(r=-0.06;P=0.708)。
图3和4分别显示了在安慰剂组、CMC/CA 2.25g组及CMC/CA3.75g组中的研究受试者中肥胖状态向超重状态的转化率(受试者%)及超重状态向正常体重状态的转化率(受试者%)。
图5-8以及表6和表7中的数据说明了用CMC/CA治疗对血糖控制以及糖尿病和糖尿病前期标记物的影响。图5显示了在意向治疗群中受损空腹血糖状态向正常空腹血糖状态的转化率(受试者%)。图6显示在研究过程中血清胰岛素水平的变化(自基线的变化%)。在CMC/CA 3.75g组中观察到血清胰岛素相对于安慰剂显著减少。图7显示如通过稳态模型评估所测定的在意向治疗群中胰岛素抗性的降低。在两个CMC/CA组中观察到胰岛素抗性相对于安慰剂显著降低。图8显示在研究过程中葡萄糖水平的变化(自基线的变化%)。结果显示,用CMC/CA 2.25g治疗显著改善血糖控制。
表6显示了在意向治疗群中的基线血糖控制参数。该群包括具有正常和受损空腹血糖水平的受试者,但不包括糖尿病受试者。表7显示了在意向治疗群中的葡萄糖状态。
表6
*>93mg/dL;**≤93mg/dL
表7
图9和10示出了在具有升高的基线空腹血糖的受试者中治疗对能量摄入的影响。图9显示安慰剂组、CMC/CA 2.25g组及CMC/CA3.75g组中总能量摄入的变化。两个CMC/CA组中的总能量摄入相较于安慰剂有所降低,其中CMC/CA 2.25g组中显示最大程度降低。图10显示安慰剂组、CMC/CA 2.25g组及CMC/CA 3.75g组中来自碳水化合物、脂肪及蛋白质的能量摄入的变化。在两个CMC/CA组中来自碳水化合物的能量摄入降低,但在安慰剂组中增加。在所有组中来自脂肪的能量摄入都降低,而在CMC/CA组中来自蛋白质的能量摄入增加高于安慰剂组。
已发现两种剂量的CMC/CA都很安全,而且2.25g剂量具有极佳耐受性。
尽管已经参照优选实施方案具体地显示并且描述了本发明,但本领域技术人员应了解,可以在不偏离所附权利要求书所涵盖的本发明范围的情况下,对形式和细节进行各种修改。
- 还没有人留言评论。精彩留言会获得点赞!