用于检测感染及相关病症的生物传感器的制作方法
本发明涉及一种用于确定感染和可能的相关病症的生物传感器、包括所述传感器的诊断装置、以及用于确定病毒感染和与所述感染相关的可能的瘤形成的存在和程度的方法。
背景技术:
宫颈癌代表了在全球范围内在女性中第二的恶性瘤形成(来源于WHO),每年估计有约500,000个新病例,覆盖15和44岁之间的年龄范围。仅在意大利,就报道了每年约3,400个新病例和超过1000例的死亡;预计在2030年之内将增加20%。
引起宫颈癌的发生的最重要的发病原因是乳头瘤病毒(HPV)。存在100多个HPV的血清型,但只有其中的一个子类被认为是高险(16、18、31、33、35、39、45、51、52、56、58、59、68、73、和82 ),以及另一子类被认为是可能危险(26、53、和66)(Munoz et al. New Eng. J. Med. 2003, 348, 518-527)。在HPV的这些血清型之间,16和18对约70%的宫颈癌负有责任。
估计超过70%的女性在其一生中会感染一种生殖道HPV感染,但得益于免疫系统的作用,这些感染的大多数在几个月内注定会自发消失。只有在高致癌风险的HPV感染持续一段时间的情况下、少数情况下超过几年,才可能发生恶性宫颈癌。
宫颈癌是一种进展缓慢的肿瘤。从HPV感染,到引起癌历时10年到20年。描述这种过程中的主要步骤是:
1. 高危HPV血清型的初次感染
2. 持续感染
3. 非侵入性癌性病变的发生
4. 侵入性肿瘤的发生。
对HPV存在的报道很普遍,尤其是在年轻女性中。然而,许多感染被身体的免疫应答解决。反过来,基于FIGO分类系统(International Federation of gynaecology and obstetrics),根据肿瘤在体内已扩散的多少,宫颈肿瘤的步骤(4)可以分为四个阶段(Doorbar, The official publication of the Pan American Society for Clinical Virology 2005, 32 Suppl 1, S7-15)。
• 阶段I:肿瘤局限于宫颈;
• 阶段II:肿瘤已到达子宫的后部,但尚未侵入骨盆或阴道的下部;
• 阶段III:肿瘤已侵入阴道的下部、骨盆或肾,危害它们的功能;
• 阶段IV:肿瘤已侵入邻近器官(膀胱或直肠),并还可能已引起更远的器官中的转移。
用于检测宫颈癌的主要试验是巴氏试验(Pap试验),即一种细胞学检查,其基于来自颈部和子宫颈的细胞中可能的变化的视觉研究(在显微镜下),以确定正在进行的瘤形成的存在。巴氏试验自其在五十年代的发明后已基本保持不变,它有几个缺点:它提供了病例中20%-25%的假阴性,它需要额外的验证试验,且对温和实体的癌前病变是无效的(Franceschi, S. Epidemiologia&Prevenzione 2012, 142-144)。传统的巴氏试验是不准确的,它仅限于可能的正在进行的瘤形成,即它不检测是瘤形成的触发因素的HPV感染,三分之一的妇女认为其是痛苦的。为了进行传统的巴氏试验,需要足够的机构和高素质人才。由于文化或宗教原因,很多女性不进行妇科检查。更灵敏和准确的诊断试验、以及在家中实施的可能性,将明显有助于防止很多与HPV相关的肿瘤病例(主要是致命的后果)。
迄今已知的HPV感染的诊断试验通过病毒DNA定量来检测它的存在,这些试验需要高度专业化的医务工作者的介入,因为它们在来自子宫颈的细胞上进行,这些细胞必须由医务人员在门诊病人或医院环境中采样,并随后在专门的实验室中处理,用于通过分子生物学技术进行病毒DNA的分析。目前医院处方费中,进行HPV DNA试验的费用(30-40欧元)超过巴氏试验的两倍(10-20欧元);对于两种试验,实施费用为每进行一次试验50欧元起。
本发明的一个任务是提供一种方法,该方法用于确定由致病因子引起的感染(例如由HPV引起感染)的存在、其进展程度、以及与所述感染相关的病症(例如与HPV相关的瘤形成)的可能存在,该方法无创、无痛、精准、快速、不昂贵、易在家庭环境中使用、并适于在公共/私人医疗机构内使用。
在该任务内,本发明的一个目的是提供一种传感器,其能够检测对象中可能的由HPV引起的感染的存在和进展阶段和/或与HPV病毒相关的瘤形成的存在。
发明概述
该目的以及将在下文中强调的其他目的通过一种生物传感器而实现,所述生物传感器用于确定致病因子(pathogenic agent)、或源于由所述致病因子引起的感染的病症(pathology)的存在,其中所述生物传感器包括转换器,所述转换器包括具有阳极表面(a)、阴极表面(c)和确保在所述表面之间的电绝缘的材料的层的微电极,其中表面(a)和表面(c)由导体材料制成并且部分地或完全地涂覆有碳纳米管和/或金属纳米颗粒,其中致病因子的至少有一种抗原、或源自由所述致病因子引起的感染的病症的特异性抗体的抗原被共价地结合至所述碳纳米管和/或金属纳米颗粒。
根据本发明,这些目的进一步通过包括至少一个如上所述的生物传感器的诊断装置而实现,所述生物传感器用于确定致病因子的存在和由所述致病因子引起的感染或源自所述感染的瘤形成(neoplasias)的进展的状态。
这些目的进一步通过一种诊断方法而实现,所述诊断方法用于确定对象中致病因子的存在和由所述致病因子引起的感染和/或与所述感染相关的疾病的进展的状态,所述方法包括以下步骤:
i. 使用盐水或蛋白质缓冲液稀释从对象提取的生物样品;
ii. 将来自步骤i的稀释溶液的等分试样放置在包括至少一个如上所述的传感器的诊断装置中;
iii. 通过读取器确定样品中针对致病因子的抗体或与所述感染相关的病症的标记物抗体的存在和浓度,所述读取器分析在电感、电流、电势方面的电信号变化(在电导生物传感器、电流生物传感器、伏安生物传感器的情况中)、或特定波长的光的存在(在基于荧光/化学发光的光学生物传感器的情况中)或光散射和/或折射/衍射现象(在等离子光学生物传感器的情况中),其中含有来自步骤ii的稀释溶液的传感器被置于被包含在所述读取器中的壳体中,并且在生物传感器中的输入信号和输出信号之间的上述变化在被包含在读取器中的电路中被检测,其中所述变化是存在于样品中的抗体的存在和数量的函数,所述抗体结合至存在于传感器表面上的纳米管和/或金属纳米粒子上的抗原;
iv. 由技术人员通过被连接至步骤iii的读取器的图形界面获得分析的结果。
附图说明
图1:根据本发明的生物传感器的电极的示意图。
图2:本发明的传感器的检测系统的运作的示意图。
发明详述
在本发明的范围内,生物传感器是指包括生物活性的响应元件和导电部件的装置,其中该生物元件与将被分析的底物相互作用,而传导系统(传感器)将生物化学反应转换成电信号。
该转换器可以是电位转换器、电导转换器、电容转换器、电流转换器、伏安转换器、光学转换器、基于等离子表面的光学转换器和基于荧光的、基于化学发光的、或基于电化学发光的光学转换器。
在本发明的生物传感器的具体情况中,所述生物活性的元件是一种经由共价键结合至一个或多个碳纳米管和/或金属纳米颗粒(优选由金银制成)的表面的抗原,其存在于微电极表面的一部分上。所述抗原对于由对象的身体产生的抗体是特异的,例如响应于HPV感染或与这种感染相关的瘤形成。
在本发明的范围内,“抗原”是指能够被对象的免疫系统的抗体识别的物质。特别地,在本发明的生物传感器和诊断方法中所使用的抗原是由特异性抗体识别的肽、天然蛋白质、片段及其表位、或包含至少一个这种表位的重组蛋白,其优选是对于被认为高危(即属于被认为高危的子类(16、18、31、33、35、39、45、51、52、56、58、59、68、73和82))的HPV病毒的那些血清型特异的,更优选(但不排除其他)是对于亚型16和18特异的。
在本发明的范围内,“表位”是指是指被抗体(例如由VH / VL免疫球蛋白对)常规地结合的结构的单元。表位定义了抗体的最小结合位点,并因此代表抗体的特异性靶标。在单个可变的免疫球蛋白结构域的情况中,表位代表被孤立的单个可变的结构域结合的结构的单元,即结合位点是由单个可变的免疫球蛋白结构域提供的。
在一个实施例中,本发明涉及一种生物传感器,所述传感器用于确定致病因子、或源于所述因子引起的感染的病症的存在,其中所述生物传感器包括转换器,所述转换器包括具有阳极表面(a)、阴极表面(c)和确保在所述表面之间的电绝缘的材料层的微电极,其中表面(a)和表面(c)由导体材料制成并且部分地或完全地涂覆有碳纳米管和/或金属纳米颗粒,致病因子的至少一种抗原、或源自由所述致病因子引起的感染的病症的特异性抗体的抗原被共价地结合至所述碳纳米管和/或金属纳米颗粒。
所述致病因子可以是病毒、细菌、真菌类或原生动物。优选地,所述致病因子是病毒。
能够通过本发明的传感器检测的病毒病原体包括(以非限制性的方式)以下:腺相关的病毒(adeno-associated virus);爱知病毒(Aichi virus);澳大利亚蝙蝠狂犬病病毒(Australian bat lyssavirus); BK多瘤病毒(BK polyomavirus);版纳病毒(Banna virus); 巴马森林病毒(Barmah forest virus);布尼奥罗病毒病毒(Bunyamwera virus);布尼亚病毒拉克罗斯(Bunyavirus La Crosse);布尼亚病毒雪兔(Bunyavirus snowshoe hare);弥猴疱疹病毒(Cercopithecine herpesvirus);金迪普拉病毒(Chandipura virus);基孔肯雅热(Chikungunya);牛痘病毒(cowpox virus);柯萨奇病毒(Coxsackievirus);克里米亚-刚果出血热病毒(Crimean-Congo haemorrhagic fever virus);登革热病毒(Dengue virus);多理病毒(Dhori virus); 道格比病毒(Dugbe virus);杜温哈格病毒(Duvenhage virus);东部马脑炎病毒(Eastern equine encephalitis virus);埃博拉病毒(Ebola virus);埃可病毒(Echo virus);脑心肌炎病毒(Encephalomyocarditis virus);EB病毒(Epstein-Barr virus);欧洲蝙蝠狂犬病病毒(European bat lyssavirus);庚型肝炎(GB virus C);汉坦病毒(Hantaan virus);亨德拉病毒(Hendra virus );甲型肝炎病毒(hepatitis A virus);乙型肝炎病毒(hepatitis B virus);丙型肝炎病毒(hepatitis C virus);戊型肝炎病毒(hepatitis E virus);丁型肝炎病毒(hepatitis delta virus);马痘病毒(equine poxvirus);人类腺病毒(human adenovirus);人星状病毒(human astrovirus);人类冠状病毒(human coronavirus);人类巨细胞病毒(human cytomegalovirus);人类肠道68、70(human enterovirus 68, 70);人类疱疹病毒1(human herpesvirus 1);人类疱疹病毒2(human herpesvirus 2);人类疱疹病毒6(human herpesvirus 6);人类疱疹病毒7(human herpesvirus 7);人类疱疹病毒8(human herpesvirus 8);人类免疫缺陷病毒(human immunodeficiency virus);高或低风险的人乳头状瘤病毒(high- or low-risk human papillomavirus);人副流感(human parainfluenza);人类细小病毒B19(human parvovirus B19);人呼吸道合胞病毒(human respiratory syncytial virus);人类鼻病毒(human rhinovirus);人类SARS冠状病毒(human SARS coronavirus);人类spumaretrovirus(human spumaretrovirus);人类T-淋巴细胞病毒(human T-lymphotrophyc virus);人类torovirus(human torovirus);甲型流感病毒(influenza A virus); 乙型流感病毒(influenza B virus);丙型流感病毒(influenza C virus);伊斯法罕病毒(Isfahan virus); JC多瘤病毒(JC poliomavirus);日本脑炎病毒(Japanese encephalitis virus);胡宁沙粒病毒(Junin arenavirus);I多瘤病毒(I Poliomavirus);库京病毒(Kunjin virus);拉各斯蝙蝠病毒(Lagos bat virus);维多利亚湖马尔堡病毒(Lake Victoria Marburgvirus);兰加特病毒(Langat virus);拉沙病毒(Lassa virus); Lordsdale病毒(Lordsdale virus);跳跃病病毒(Louping ill virus);淋巴细胞性脉络丛脑膜炎病毒(lymphocytic choriomeningitis virus);马丘波病毒病毒(Machupo virus);马亚罗病毒(Mayaro virus); MERS冠状病毒(MERS coronavirus);麻疹病毒(measles virus);脑心肌炎门戈病毒(encephalomyocarditis mengovirus);梅克尔细胞多瘤病毒(Merkel cell polyomavirus);莫科拉病毒(Mokola virus0;传染性软疣病毒(Molluscum contagiosum virus);猴痘病毒(monkeypox virus);腮腺炎病毒(parotitis virus);墨累河谷脑炎病毒(Murray valley encephalitis virus);纽约病毒(New York virus);尼帕病毒(Nipah virus);诺瓦克病毒(Norwalk virus);奥-奈氏病毒(O'nyong-nyong virus);羊痘病毒(Orf virus);奥罗普切病毒(Oropouche virus);皮秦德病毒(Pichinde virus);脊髓灰质炎病毒(Poliovirus);蓬托罗白蛉病毒(Punta toro phlebo virus);普马拉病毒(Puumala virus);狂犬病毒(rabies virus);裂谷热病毒(Rift valley fever virus);罗斯河病毒(Ross river virus);轮状病毒A(Rotavirus A);轮状病毒B(Rotavirus B):轮状病毒C(Rotavirus C);风疹病毒(Rubella virus);山病毒(Sagiyama virus);白蛉热西西里病毒(Sandfly fever Sicilian virus);札幌病毒(Sapporo virus);森林脑炎病毒(Semliki forest virus);汉城病毒(Seoul virus);猴泡沫病毒(Simian foamy virus);猴病毒5(Simian virus 5);辛德毕斯病毒(Sindbis virus);南安普顿病毒(Southampton virus);圣路易斯脑炎病毒(St. Louis encephalitis virus);玻瓦散脑膜脑炎病毒(powassan meningoencephalitis virus);扭矩特诺病毒(Torque teno virus);托斯卡纳病毒(Toscana virus);尤库尼米病毒病毒(Uukuniemi virus);牛痘病毒(Vaccinia virus);水痘带状疱疹病毒(Varicella-zoster virus);天花病毒(Variola virus);委内瑞拉马脑炎病毒(Venezuelan equine encephalitis virus);水泡性口炎病毒(Vesicular stomatitis virus);西部马脑炎病毒(Western equine encephalitis virus);WU多瘤病毒(WU polyomavirus);西尼罗河病毒(West Nile virus);雅巴猴肿瘤病毒(Yaba monkey tumour virus);雅巴样疾病病毒(Yaba-like disease virus);黄热病病毒(yellow fever virus)。
能够通过本发明的传感器检测的人类致病细菌因子包括(以非限制性的方式)以下:橙弗拉托菌黄(Acetobacter aurantius);鲍曼不动杆菌(Acinetobacter baumannii);衣氏放线菌(Actinomyces israelii);放射形土壤杆菌(Agrobacterium radiobacter);根癌土壤杆菌(Agrobacterium tumefaciens);无形体属(Anaplasma);无形体吞噬细胞(Anaplasma phagocytophilum );固氮根瘤菌(Azorhizobium caulinodans);棕色固氮菌(Azotobacter vinelandii);炭疽杆菌(Bacillus anthracis);芽孢杆菌(Bacillus),短芽孢杆菌(Bacillus brevis);蜡样芽孢杆菌(Bacillus cereus);梭形芽孢杆菌(Bacillus fusiformis);地衣芽孢杆菌(Bacillus licheniformis);巨大芽孢杆菌(Bacillus megaterium);蕈状芽孢杆菌(Bacillus mycoides);芽孢杆菌(Bacillus stearothermophilus);枯草芽孢杆菌(Bacillus subtilis);拟杆菌(Bacteroides);脆弱拟杆菌(Bacteroides fragilis);牙龈类杆菌(Bacteroides gingivalis);产黑色素(Bacteroides melaninogenicus);巴尔通氏体(Bartonella);亨氏巴尔通氏体(Bartonella henselae);五日热巴尔通体(Bartonella quintana);博代氏杆菌属(Bordetella);支气管炎博德特菌(Bordetella bronchiseptica);百日咳杆菌(Bordetella pertussis);莱姆病螺旋体(Borrelia burgdorferi);布鲁氏菌(Brucella);牛布鲁氏菌(Brucella abortus);羊布鲁氏菌(Brucella melitensis);猪布鲁氏菌(Brucella suis);伯克霍尔德氏菌(Burkholderia);鼻疽伯克霍尔德氏菌(Burkholderia mallei);类鼻疽霍尔德氏菌(Burkholderia pseudomallei);洋葱伯克霍尔德菌(Burkholderia cepacia);肉芽肿荚膜杆菌(Calymmatobacterium granulomatis);弯曲杆菌(Campylobacter);大肠弯曲杆菌(Campylobacter coli);胎儿弯曲杆菌(Campylobacter fetus);空肠弯曲杆菌(Campylobacter jejuni);幽门弯曲菌(Campylobacter pylori);衣原体(Chlamydia);沙眼衣原体(Chlamydia trachomatis),衣原体(Chlamydophila);肺炎衣原体(Chlamydophila pneumoniae);鹦鹉热衣原体(Chlamydophila psittaci);梭菌(Clostridium);肉毒杆菌(Clostridium botulinum);艰难梭菌(Clostridium difficile);产气荚膜梭菌(Clostridium perfringens);破伤风杆菌(Clostridium tetani);棒状杆菌(Corynebacterium);白喉棒状杆菌(Corynebacterium diphtheriae);羊栖菜棒状杆菌(Corynebacterium fusiforme);贝氏柯克斯体(Coxiella burnetii);查菲埃立克体(Ehrlichia chaffeensis);阴沟肠杆菌(Enterobacter cloacae);肠球菌(Enterococcus);肠球菌杆菌(Enterococcus avium);耐久肠球菌(Enterococcus durans);粪肠球菌(Enterococcus faecalis);屎肠球菌(Enterococcus faecium);鹑鸡肠球菌(Enterococcus galllinarum);恶臭肠球菌(Enterococcus maloratus);大肠杆菌(Escherichia coli);土拉弗朗西斯菌(Francisella tularensis);核梭杆菌(Fusobacterium nucleatum);阴道加德纳菌(Gardnerella vaginalis);嗜血(Haemophilus);杜克雷嗜血杆菌(Haemophilus ducreyi);嗜血杆菌流感(Haemophilus influenzae);副流感嗜血杆菌(Haemophilus parainfluenzae);百日咳嗜血杆菌(Haemophilus pertussis);阴道嗜血杆菌(Haemophilus vaginalis);幽门螺杆菌(Helicobacter pylori);肺炎克雷伯氏菌(Klebsiella pneumoniae);乳酸杆菌(Lactobacillus);嗜酸乳杆菌(Lactobacillus acidophilus);保加利亚乳杆菌(Lactobacillus bulgaricus);干酪乳杆菌(Lactobacillus casei);乳酸乳球菌(Lactococcus lactis);嗜肺军团菌(Legionella pneumophila);李斯特菌(Listeria monocytogenes);甲烷细菌extroquens(Methanobacterium extroquens);多形微杆菌(Microbacterium multiforme);藤黄微球菌(Micrococcus luteus);卡他莫拉菌(Moraxella catarrhalis);结核分枝(Mycobacterium);鸟分枝杆菌(Mycobacterium avium);牛分枝杆菌(Mycobacterium bovis);白喉杆菌(Mycobacterium diphtheriae);细胞内分枝杆菌(Mycobacterium intracellular);麻风分枝杆菌(Mycobacterium leprae);鼠麻风分枝杆菌(Mycobacterium lepraemurium);草分枝杆菌(Mycobacterium phlei),耻垢分枝杆菌(Mycobacterium smegmatis);结核分枝杆菌(Mycobacterium tuberculosis);支原体(Mycoplasma);发酵支原体(Mycoplasma fermentans);生殖支原体(Mycoplasma genitalium);人型支原体(Mycoplasma hominis);穿通支原体(Mycoplasma penetrans);肺炎支原体(Mycoplasma pneumoniae);奈瑟氏菌(Neisseria);淋球菌(Neisseria gonorrhoeae);脑膜炎奈瑟菌(Neisseria meningitidis);巴氏杆菌(Pasteurella);多杀性巴氏杆菌(Pasteurella multocida);土拉弗朗西斯菌巴氏杆菌(Pasteurella tularensis);消化链球菌(Peptostreptococcus);牙龈卟啉单(Porphyromonas gingivalis);产黑色普雷沃菌(Prevotella melaninogenica);绿脓杆菌(Pseudomonas aeruginosa);放射根瘤菌(Rhizobium radiobacter);立克次氏体(Rickettsia);普氏立克次氏体(Rickettsia prowazekii);鹦鹉热立克次氏体(Rickettsia psittaci);五日热立克次氏体(Rickettsia quintana);立氏立克次氏体(Rickettsia rickettsii);沙眼立克次氏体(Rickettsia trachomae);罗卡利马氏体(Rochalimaea);亨氏罗卡利马氏体菌(Rochalimaea henselae);五日热罗卡利马氏体菌(Rochalimaea quintana);龋齿罗菌(Rothia dentocariosa);沙门氏菌(Salmonella);肠炎沙门氏菌(Salmonella enteritidis);伤寒杆菌(Salmonella typhi);鼠伤寒沙门氏菌(Salmonella typhimurium);粘质沙雷氏菌(Serratia marcescens);痢疾杆菌(Shigella dysenteriae);葡萄球菌(Staphylococcus);金黄色葡萄球菌(Staphylococcus aureus);表皮葡萄球菌(Staphylococcus epidermidis);嗜麦芽窄食单胞菌(Stenotrophomonas maltophilia);链球菌(Streptococcus);无乳链球菌(Streptococcus agalactiae);链球菌杆菌(Streptococcus avium);牛链球菌(Streptococcus bovis);仓鼠链球菌(Streptococcus cricetus);粪链球菌(Streptococcus faecium);粪链球菌(Streptococcus faecalis);野鼠链球菌(Streptococcus ferus);鹑鸡链球菌(Streptococcus gallinarum);乳酸链球菌(Streptococcus lactis);轻型链球菌(Streptococcus mitior);缓症链球菌(Streptococcus mitis);变形链球菌(Streptococcus mutans);口腔链球菌(Streptococcus oralis);肺炎链球菌(Streptococcus pneumoniae);化脓性链球菌(Streptococcus pyogenes);链球菌家鼠(Streptococcus rattus);唾液链球菌(Streptococcus salivarius);血链球菌(Streptococcus sanguis);茸毛链球菌(Streptococcus sobrinus);螺旋体(Treponema);梅毒螺旋体(Treponema pallidum);齿垢密螺旋体(Treponema denticola);弧菌(Vibrio);霍乱弧菌(Vibrio cholerae);逗号弧菌(Vibrio comma);副溶血性弧菌(Vibrio parahaemolyticus);创伤弧菌(Vibrio vulnificus);沃尔巴克氏体(Wolbachia);耶尔森氏菌(Yersinia);小肠结肠炎耶尔森菌(Yersinia enterocolitica);鼠疫耶尔森氏菌(Yersinia pestis);假结核耶尔森氏菌(Yersinia pseudotuberculosis)。
能够通过本发明的传感器检测的人类致病真菌因子包括(以非限制性的方式)以下:犁头霉属(Absidia);支顶孢属(Acremonium);曲霉属真菌(Aspergillus);烟曲霉菌(Aspergillus fumigatus);蛙生蛙粪霉(Basidiobolus ranarum);白僵菌属(Beauveria);平脐蠕孢属(Bipolaris);离蠕孢属(Bipolaris);皮炎芽生菌(Blastomyces dermatitidis);白色念珠菌(Candida albicans);枝孢属(Cladosporium);球孢子(Coccidioides);粗球孢子菌(Coccidioides immitis);冠耳霉(Conidiobolus coronatus);隐球菌(Cryptococcus);新型隐球菌(Cryptococcusneoformans);弯孢属(Curvularia);弯孢霉(Curvularia);外瓶霉属(Exophiala);外瓶霉(Exophiala);外瓶微属(Exophiala);威尼克外瓶霉(Exophiala werneckii);突脐蠕孢属(Exserohilum);明脐霉(Exserohilum);裴氏着色瓶霉(Fonsecaea phialophora);镰刀菌(Fusarium);荚膜组织胞浆菌(Histoplasma capsulatum);组织胞浆菌属(Hystoplasma);罗伯菌(Loboa loboi);马杜拉分支菌属(Madurella);毛霉属(Mucor);根毛霉毛霉菌(Mucor Rhizomucor);拟青霉菌(Paecilomyces);巴西副球孢子菌(Paracoccidioides brasiliensis);青霉菌(Penicillium);毛干结节菌(Piedraia hortae);肺孢子虫(Pneumocystis);假霉样真菌属(Pseudallescheria);波氏假性阿利什霉(Pseudallescheria boydii);鼻孢子菌(Rhinosporidium seeberi);根毛霉(Rhizomucor);根霉属(Rhizopus);根霉菌(Rhizopus);瓶霉属(Saksenaea);帚霉属(Scopulariopsis);申克孢子丝(Sporothrix schenckii);葡萄穗霉属(Stachybotrys);白吉利毛孢子菌(Trichosporon beigelii);黑酵母外瓶(Wangiella)。
能够通过本发明的传感器检测的人类致病原生动物包括(以非限制性的方式)以下:巴贝西虫(Babesia);双芽巴贝虫(Babesia bigemina);分歧焦虫(Babesia divergens);邓肯巴贝西虫(Babesia duncani);马巴贝西虫(Babesia equi);巴贝西原虫(Babesia microfti);狒狒巴拉姆希阿米巴(Balamuthia mandrillaris);结肠小袋纤毛虫(Balantidium coli);芽囊原虫属(Blastocystis);螺旋蝇(Cochliomyia hominivorax);隐孢子虫(Cryptosporidium);毛囊蠕形螨(Demodex folliculorum);脆弱双核阿米巴(Dientamoeba fragilis);痢疾阿米巴(Entamoeba histolytica);贾第鞭毛虫(Giardia lamblia);贝氏等孢球虫(Isospora belli);利什曼原虫(Leishmania);福氏纳格里阿米巴原虫(Naegleria fowleri);头虱(Pediculus humanus); 人体虱(Pediculus humanus corporis);恶性疟原虫(Plasmodium falciparum);诺氏疟原虫(Plasmodium knowlesi);疟原虫(Plasmodium malariae);卵形疟原虫(Plasmodium ovale);间日疟原虫(Plasmodium vivax);耻阴虱(Pthirus pubis);状溞点病(Pulex irritans);鼻孢子菌(Rhinosporidium seeberi);牛人肉孢子虫(Sarcocystis bovihominis);猪人肉孢子虫(Sarcocystis suihominis);疥螨(Sarcoptes scabiei);弓形虫(Toxoplasma gondii);阴道毛滴虫(Trichomonas vaginalis);布氏锥虫(Trypanosoma brucei);克氏锥虫(Trypanosoma cruzi)。
在一个优选的实施例中,本发明涉及一种生物传感器,该生物传感器用于确定HPV病毒(人类乳头状瘤病毒)的存在以及HPV病毒感染或源于所述感染的瘤形成的进展的状态,其中所述生物传感器包括转换器,所述转换器传感器包括具有阳极表面(a)、阴极表面(c)和确保在所述表面之间的电绝缘的材料的层的微电极,其中表面(a)和表面(c)由导体材料制成并且部分地或完全地涂覆有碳纳米管和/或金属纳米颗粒,HPV病毒的至少一种抗原、或由HPV病毒引起的瘤形成的特异性抗体的抗原、或HPV病毒的抗原的混合物或由HPV病毒引起的瘤形成的特异性抗体的抗原的混合物被共价地结合至所述碳纳米管和/或金属纳米颗粒。
优选地,所述生物传感器是电容传感器、电位传感器、电导传感器、电流传感器、伏安传感器、光学型传感器、基于等离子表面的光学型传感器、基于荧光/化学发光或基于电化学发光的光学型传感器。
优选地,所述金属纳米颗粒包括金或银或由金或银组成。
人们发现,利用共价结合至碳纳米管的抗原提供了识别和量化HPV病毒的存在的特别有效的方法,该方法是通过分析厚生物流体而进行的,所述流体例如是粘液、尿、血液、血浆、唾液、汗、粪便提取物、组织活检切片、皮脂腺分泌物、细胞液相和组织提取物。对于HPV检测,特别有利的是能够对阴道粘液进行分析,所述阴道粘液即使没有医务人员的介入也能够进行采样。由于阴道粘液的粘度和其高的比密度,目前可行的试验不能用于阴道粘液的样品。然而,本发明的生物传感器允许阴道粘液的直接分析,所述阴道粘液可以由需要分析的同一个人在没有医务人员的特别干预下取得。此特征有利地允许“自己动手”的方法来进行测试,这可以提高了早熟阶段中HPV分析的扩散,并提高由HPV引起的肿瘤的预防。
现有技术的生物传感器使用底物的表面上的固定化的抗体来识别存在于生物流体中的抗原。这些系统显示出几个缺点,因为在体外产生的抗体很脆弱,必须始终保持在低于10℃的温度以防止它们降解,从而损失测试的灵敏度。此外,体外产生的抗体更加昂贵。最终,在基线时,甚至可能不存在抗原,而抗体甚至可在感染几年后发现。
另外,大分子可以显示与支撑材料的兼容性问题,这可引起抗体从传感器表面的分离,从而显著降低方法的灵敏度。
抗HPV抗体的血清学鉴定尚未被常规地用于临床诊断,这是因为由于该检测技术的固有的特异性和灵敏度限制,其分析精确度被认为是有限的。因此,所有市售的HPV检测被设计来检测临床样品中的HPV核酸。即使许多用于HPV核酸检测的内部方法已在世界各地的研究实验室中开发成功超过二十年,但是大多数这些方法都被FDA批准用于临床使用。目前可用的用于α-HPV的多重检测的商用试验被分为以下几类:1)基于DNA的筛选试验,2)基于DNA筛选的高危HPV分析,其被FDA批准,使用HPV 16和HPV18的伴随型(concomitant)或反射型(reflex)基因分型,3)基于DNA的HPV的基因分型检测,其被FDA批准,4)基于E6/E7 mRNA的高危HPV的筛选试验,其被FDA批准,以及5)原位杂交(Abreu, A.L. et al. Virology journal 2012, 9, 262.;Yang, C.Z.H. CAP today 2012, 26(1), 40)。
本发明的生物传感器的运作的原则是通过存在于将要被分析的生物流体中的抗体来识别被共价地固定化在电极的表面上的抗原。即,它是与已知的传感器相反的方法,在已知的传感器中,被固定化的抗体识别存在于生物流体中的抗原。
发明人意外地发现,根据本发明的生物传感器的类型允许在检测HPV病毒中获得非常高的灵敏度、以及在时间上优异的稳定性和对温度变化的抵抗。根据本发明的生物传感器可在室温(20-30℃)下保存数月而不损失灵敏度。
在根据本发明的生物传感器中,电极的阴极(c)表面和阳极(a)表面相互独立,它们可由以下材料制成或包括以下材料:金、铂、银、铜、钯、材料、各种固体形式的碳和化合物粉末(例如氯化银、石墨烯薄片、石墨、单壁的、双壁的和多壁的纳米管)。
优选地,电极(a)或(c)的至少一个的表面由碳材料(如薄层石墨墨液)组成(Rao, V.K. et al. World J Microbiol Biotechnol 2006, 22, 1135-1143)。
优选地,在根据本发明的生物传感器中,表面(a)和表面(c)包含含有碳纳米管的碳材料或含有碳材料和金属离子(Au、Ag、Pt、Pd)的组合物。
根据本发明的生物传感器可具有本领域的专家已知的设置的一种,例如,平坦平面的、针状的、微阵列式或玻璃电极。
优选地,在根据本发明的生物传感器中,表面(a)和(c)包含多个针状的微突起,所述微突起部分地或完全地涂布有碳纳米管,所述碳纳米管共价地衍生有HPV病毒的抗原的混合物(图1)。此设置允许最大化与生物流体接触的传感器表面。这一特征使得测试的灵敏度非常高,这除了提高其可靠性和精确度之外,还允许达到特别低的生产成本。然后,与当前可用的系统相比,对于最终用户而言该分析装置的成本要低得多。
根据本发明的生物传感器的电极被称为渠化电极(canalization electrode),是属于微系统技术(MST)类别的装置。它由富含凹痕和突起的阳极和阴极两个表面组成,其被确保两个表面之间的电绝缘的材料的层隔开。阴极和阳极之间的电流通路仅通过在被称为“spicules”的针状结构之间被沉积和渠化的生物材料而发生。这种表面的针状/刺状的性质允许与生物材料接触的区域的更大延伸。然后电极的极的几何形状是三维的,这进一步允许样品的更好的渗透,确保表面和分析物之间的接触,该分析物也在被放置在极之间的生物材料的内部。这些特点使所述装置具有增加在具有较好粘度的生物样品里面的分析物和针状结构之间的接触的优点;与平面结构电极相比,在时间上,这种类型的电极也能够也与那些具有将其沉积限制在平面表面上的扩散系数的分析物直接接触。
在这种渠化电极中,确保电极的阴极(c)表面和阳极(a)表面之间的电绝缘的材料的层可由以下材料制成、或包括以下材料:陶瓷材料及其衍生物、塑料材料(例如聚合物)、树脂及其衍生物、二氧化硅、氮化硅、硅氧烷及其衍生物、聚氯乙烯及其衍生物、聚丙烯及其衍生物。
碳纳米管(CNT)在1991年被S. Iijima发现(Iijima, S. Nature 1991, 354, 56-58)。
CNT的管状结构、机械阻力、和电传导和光吸收特性允许采用这种材料作为生产生物医学装置(例如传感器、用于细胞生长和分子转运的底物)的非常好的初始基础。化学传感器和生物传感器被用于检测许多类别的分子,这些分子从空气污染物到生物大分子(例如蛋白质和DNA)。当前的生物监测技术是相当地有选择性和特异性的,但同时难以小型化。考虑到纳米管的特有结构和导电特性,基于SWNT(单壁碳纳米管,即,单壁的CNT)的生物传感器适于小型化。事实上,在对小的生物分子和蛋白质的存在的响应中,它们显示出电导上的显著变化,因此,它们可被认为是用于生物传感器构造的多功能介质。
最近,有人建议了利用单壁(SWNT)、双壁(DWNT)和多壁(MWNT)碳纳米管的技的生物传感器。该技术允许制造具有更小的尺寸和更高的灵敏度的生物传感器(Kong, J. et al. Science 2000, 287, 622-625)。
由纳米管制成的化学传感器可以被官能化或改性,以成为分子特异性的传感器(EP 1247089;Qi, P. et al. Nano Letters 2003, 3, 347-351)。
碳纳米管是生物分子化学和电化学和电子领域之间的接口。当然,这是可能的是由于它们的原子组成仅基于碳,该特性允许它们结合到同样基于碳的有机和生物分子。官能化碳纳米管意味着通过三个主要过程使它与其他分子杂交:π-π相互作用、共价修饰和非共价官能化。碳纳米管的衍生可以通过不同类型的化学反应和能够加入的不同性质的基团而进行(Chen, J. et al. Science 1998, 282, 95-98; Malingappa Pandurangappa and GunigoUahalli Kempegowda Raghu(2011). “Chemically Modified Carbon Nanotubes: Derivatization and Their Applications, Carbon Nanotubes Applications on Electron Devices” Prof. Jose Mauricio Marulanda (editors), ISBN: 978-953-307-496-2, InTech, DOI: 10.5772/16635;Yao, B.D. et al. Applied Physics Letters 2003, 82, 281-283)。
碳纳米管官能化的三种主要方法是:(a)π-π、(b)共价修饰、(c)非共价官能化。
羧酸方法和其它合成策略,例如甲亚胺叶立德的1,3-偶极环加成反应,允许在碳纳米管的sp2碳表面上引入官能团。这些杂交提供了与起始材料相比的新的化学和物理性质(D’Este, M. et al. European Journal of Organic Chemistry 2006, 2517-2522)。
非共价笼外(exohedral)方法
这种方法例如利用CNT壁和芘衍生物之间的相互作用。其他例子基于使卟啉-环糊精衍生物(TPPCD)和碳纳米管结合,以获得在水性环境中更高的溶解度(Dirk, M.G. et al. Chemistry - A European Journal 2006, 12, 3975-3983)。
内嵌(endohedral)方法
它包括在单壁碳纳米管(SWNT)的空腔中封装不同类型的有机分子,从富勒烯至芳香多环结构,以获得通常被称为“豆荚(peapods)”的超分子衍生物。封装通过采用溶剂或蒸汽相或使用CO2获得(Loi, M.A., et al. Advanced Materials, 2010, 22, 1635-1639)。
在根据本发明的生物传感器中,纳米管衍生有抗原。衍生通过抗原的修饰进行,例如通过将半胱氨酸残基加入至与马来酰亚胺基共价结合的肽。这些基团已在先前被引入在碳纳米管上。在抗原上进行的其他主要修饰在很大程度上取决于哪一种想要锚定至纳米管表面。例如,如果人们期望在纳米管的端部和侧壁上存在高密度的各种含氧基团(主要是羧基),处理可通过高浓度的硫酸和硝酸溶液进行,它允许通过制造酰胺或酯键来与分子共价结合(Chen, J. et al. Science 1998, 282, 95-98)。在某些情况中,需要氧化预处理来在纳米管表面上引入负电荷,以促进电化学测量期间的电子转移。在其他情况中,进行通过有机钒络合物的处理,以在催化反应中应用,或通过甲基丙烯酸酯的聚合(Yao, B.D. et al Applied Physics Letters 2003, 82, 281-283)。
还可能的是,直接干预肽,例如,可以在C末端和N末端添加两个赖氨酸残基,以提高合成肽DlpepLys的溶解性,也提高其通过共价键结合有机和无机支撑体的能力(Scognamiglio, V. et al. Physical chemistry chemical physics PCCP 2013, 15, 13108-13115)。
然而,为了结合肽,有必要知道它们的结构并尝试各种类型的官能化,它们在本领域的专家中是已知的。
这些抗原混合物代表出现在粘液和生物液体中可能的抗体的锚定和结合点。每种抗原,无论是肽或蛋白质,都能够结合抗体的不同的类别和组合,如IgA、IgG、IgM、IgE、IgD。存在于样本中的抗体与结合至CNT的抗原之间的相互作用,产生电极的两极浅层电性能上的变化。这些参数(例如阻抗和电容的变化)可通过合适的检测工具量化(具体而言,这取决于转换器的类型,电位转换器、电导转换器、电容转换器、电流转换器、伏安转换器、光学转换器、基于等离子表面的光学转换器和基于荧光、基于化学发光或基于电化学发光的光学转换器),并且在合适的分析下能够提供有关存在于被测试的生物底物中的分析物的剂量的信息。反过来,分析物的存在和剂量,将成为用于后续数据分析的有用信息,它将识别已确定的病症(在本例子中为由致癌的HPV血清型引起的感染)的进展的状态。
生物传感器上的生物分子的稳定系统
目前有许多用于稳定生物传感器上的生物分子的技术,其包括纳米颗粒的使用。最新一代创新的稳定膜可在市场上得到,其基于铁氰化钯(PdHCF)的凝胶或TiO2的水凝胶。与用于稳定生物传感器上的生物分子的传统方法相比,这些稳定技术确保了高性能。特别地,将新的方法与更经典的固定系统(例如Nation、戊二醛蒸气(GA)或使用牛血清白蛋白(BSA)的网状化)进行比较,最好的结果是通过使用计时电流测试获得的。在生物传感器制造中使用水凝胶日益频繁,因为它们拥有对于酶锚定的非常有趣的特点,例如水的高比例,这促进了生物相容性的环境、使得分析物和试剂具有更高的流动性、毒性温和或无毒性、以及在化学和水解方面都具有高稳定性。这些特性被认为会促进对于在生物传感器的运作中涉及的可能的酶或生物分子的生物相容性和稳定性更适合的形式。
优选地,在根据本发明的生物传感器中,存在于表面(a)和表面(c)上的纳米管是单壁的、多壁的或双壁的。
利用本发明的生物传感器,可以检测HPV病毒和/或与它相关的疾病的存在。相同的方法,通过适当的修改,也可以被应用来检测由病毒(在已在上文中报道的当中)或原核生物或真核生物引起的其它感染的存在。优选地,在根据本发明的生物传感器中,HPV病毒的抗原的混合物包括以下的至少一种:存在于HPV病毒中的天然型蛋白、包括来自HPV病毒的蛋白的一个或多个表位的肽或重组蛋白、包括来自HPV病毒的一个或多个蛋白的一个或多个表位的病毒样颗粒、包括细胞蛋白的一个或多个表位的肽或重组蛋白,针对它能够发现存粘液中的自身抗体,表征HPV感染和肿瘤转化的阶段。
体液和细胞介导的免疫响应两者对于消除与HPV病毒相关的宫颈病变都是必不可少的。即使交叉反应(例如HPV-6和HPV-11、HPV-31和HPV-33、HPV-18和HPV-45之间的)被证实,抗HPV或病毒样颗粒(VLP)的体液响应主要包括中和针对类型特异性的免疫显性的构象表位的抗体。在人类中,血清中存在的抗HPV抗体在时间上是稳定,在消除病毒后也是,因此抗HPV抗体的血清学评估可用作已经暴露于病毒的试验。虽然血清学测试的灵敏度低(50-60%),但是其特异性高(约90%)。抗HPV抗体主要是以高效价存在,更常见于患有持续性感染的女性中(Dillner, J. et al. “Prospective seroepidemiologic study of human papillomavirus infection as a risk factor for invasive cervical cancer” Journal of the National Cancer Institute 1997, 89, 1293-1299;Ho, G.Y., Studentsov, Y.Y., Bierman, R., and Burk, R.D. (2004). Natural history of human papillomavirus type 16 virus-like particle antibodies in young women. Cancer epidemiology, biomarkers & prevention: a publication of the American Association for Cancer Research, cosponsored by the American Society of Preventive Oncology 13, 110-116)。
此外,高危HPV的几个不同基因型的血清阳性的证明与高程度的CIN相关,而不管HPV-DNA的存在(Society of Gynecologic Oncologists Education Resource Panel Writing Group, Collins, Y. et al. “Cervical cancer prevention in the era of prophylactic vaccines: a preview for gynaecologic oncologists” Gynecologic oncology 2006, 102, 552-562)。关于试验,不存在用于确定抗HPV抗体的标准化的免疫学测试;文献中描述的测试是免疫酶放射免疫型测试,其基于使用被吸附在微孔板上的类型特异性的VLP(Iftner, T., and Villa, L.L. Journal of the National Cancer Institute Monographs, Chapter 12: Human papillomavirus technologies 2003, 80-88)。接种后,在给药后二年,抗HPV 18抗体和HPV 18占血清中总IgG/IgA的1-2%(Scherpenisse, M., Mollers, M., Schepp, R.M., Meijer, C.J., de Melker, H.E., Berbers, G.A., and van der Klis, F.R. Hum Vaccin Immunother. 2013, 9(2), 314-321)。
根据本发明的传感器可以提供关于HPV感染的三种病理阶段的诊断信息:1)由高危HPV血清型引起的感染; 2)生产性感染;和3)肿瘤的发展(Doorbar, J. J. Clin. Virol.: the official publication of the Pan American Society for Clinical Virology 2005, 32 Suppl l, S7-15)。
阶段1:由高危HPV血清型引起的感染
蛋白LI
病毒衣壳由两种蛋白LI和L2组成,它们在病毒周期的末期产生并具有包封dsDNA制成的等渗的功能。病毒衣壳是由被称为衣壳体的蛋白LI的72个五聚体联同蛋白L2的12个(或更多个)副本组成。后期蛋白LI的五聚体可在空隙衣壳中自动装配,形成病毒样颗粒(VLP,类似于电子显微镜上的感染性病毒,并且还能够结合构象特异性的单克隆抗体)。
病毒样颗粒(VLP)
VLPs能够产生对于蛋白LI的高水平的高度特异性的响应抗体;因此,LI是患有被HPV感染的上皮病变的女性中的免疫响应的主要靶标之一。蛋白LI在各种HPV类型中高度保守;然而,如在由生殖道HPV引起感染的研究以及在动物模型中所报道的,存在类型特异性的抗LI抗体。
VLP的表面上的三维表位负责这种抗体的活性。HPV16 LI VLP的结构已被解释(Chen, X.S. et al “Structure of small virus-like particles assembled from the LI protein of human papillomavirus 16”. Molecular cell 2000, 5, 557-567)。
优选地,在根据本发明的生物传感器中,使用了与至少一种类型的HPV的HPV病毒(HPV VLP)相似的颗粒;这种颗粒可与铝分子混合。VPL是高免疫原性的颗粒,它们能够诱导体内抗体的产生并具有以高亲和力结合免疫球蛋白的能力。VLP可以选自:HPV 6a、HPV 6b、HPV 11、HPV 16和HPV 18。所述VPL被用在默克公司(Merck)开发的抗HPV疫苗中(例如WO00/45841、WO2012177970以及其中引用的文献),并且可以代表存在于根据本发明的传感器(电容传感器、安培传感器、基于化学发光的安培传感器、基于荧光的安培传感器、基于等离子表面CNT的光免疫传感器)上的强大的抗原表面混合物。已经验证,在疫苗中使用的这些VPL具有吸引构象抗体的优点,并可以增加根据本发明的生物传感器的灵敏度和精确度。可在本发明的生物传感器中使用的VPL的非限制性例子是在WO2004056389和其中引用的参考文献中描述的颗粒。优选地,在本发明的生物传感器中,使用了在WO2004056389中报道的HPV 16和HPV 18病毒的VPL。
随后,其他三种不同的HPV类型(11、18、35)被解释;取决于病毒类型的每种五聚体显示出在表面中的特定差异,这进而导致不同的单克隆特异性抗体的发展(Bishop, B. et al. J. Biol. Chem. 2007, 282, 31803-31811)。
1)VLP和LI的表面(免疫)表位(structure and sequences in Bishop et al., Biol. Chem. 2007, 282, 31803-31811)。
蛋白LI在五聚体结构中组装;宏观结构与各种HPV类型(至少为6、35、11和18型)相似。
五聚体以对称的方式进行组装,建立中心通道。该结构表面显示出各种单体的相交的结构。
暴露在五聚体表面上的、并可被识别为免疫响应中的HPV的构象(和线性)表位的环有5种。
1)BC
2)DE
3)EF
4)FG
5)HI
FG和HI环在HPV16中是免疫显性的,而BC、DE和HI环对于HPV6和HPV11是免疫显性的。
即使核心结构在HPV6、11、35、18之间是相似的,但这些环结构在构象水平上显示出显著差异。
表面环上的少数氨基酸的取代可引起不同的特异性抗体的产生;这意味着,即使是具有稍微不同的表位的HPV的亚型也可引起结构上的修饰,使得它不再被另一种HPV亚型的特异性抗体识别。小至1-2埃的差异就可以破坏抗体和表位之间的相互作用。这意味着,抗体在检测不同HPV的亚型中极度精确。
总的来说,尽管蛋白LI具有高同源性,但是在各种HPV类型之间,没有具有相同的抗原性的共同的表位,这是因为插入/缺失/突变的存在引起组合物和表位的构象的变化,从而引起抗原性的变化。
例如,比较HPV11和HPV16,环BC短了3.5埃(氨基酸消除),而环HI短了2.0埃(氨基酸消除);环DE上的甘氨酸(Glyl33、Glyl34和Prol36)在HPV16中全是丙氨酸;这导致局部结构的扰动。环EF在两种HPV之间是相似的。至于HPV18和HP16,它们表现出实质性的差异;环BC具有13埃的差异,因此环EF多转移4埃与环BC接触。环HI是非常不同的,这是由于氨基酸插入和Pro351和Pro353的存在;环DE朝着通道转移,在HPV18中产生更小的直径(10埃对比HPV16的18埃)。最终,参照HPV35和HPV16,环FG是不同的,这是由于与HPV16、11和18相比较缺少2个残基,并且环HI、DE、BC和EF也是不同的。
2)肽16L1
肽16L1(IHSMNSTIL,SEQ ID N. 1)是对于高危HPV的常见的表位,能够诱导被高危HPV感染和患有宫颈癌的患者中交叉反应的抗体的产生。与此相反,被低危HPV感染的对象中的抗体不能够识别这样的表位。
这种肽对于以下同时检测是良好的候选者:
1)由高危HPV引起而非由低危HPV引起的感染(阶段1)的存在的同时检测
2)宫颈癌的发展(第3阶段)的同时检测。在该阶段,在90-95%(取决于HPV的类型)的病例中,抗肽16L1的抗体与LSIL程度的宫颈癌(低度鳞状上皮内病变,Low grade squamous intraepithelial lesion, CN1)相关。相反,在60%的病例中,它们与HSIL程度的癌症(高度鳞状上皮内病变,High grade squamous intraepithelial lesion, CIN2/CIN3)相关;
抗16L1而产生的IgG的量在由高危HPV引起的感染(但没有癌症)期间较高,但它在早期阶段减少(LSIL,其中它无论如何占了90-95%的灵敏度),并在晚期癌症的病例(HSIL)中进一步减小至60%(点2)。
这可能是由于随着时间流逝抗体滴度会自然下降(Rocha-Zavaleta et al., J. Gen. Virol. 2004, 85, 2643-2650),或者缺乏抗原表达。事实上,基因LI的转录受到终末分化的角质形成细胞的局限,以及在瘤形成的进展过程中,已知细胞分化的水平会降低;因此蛋白LI的水平在晚期的病变中显著降低。
检测出的抗这种肽16L1的抗体是血清中的IgG和宫颈分泌物(粘液)中的IgA。
在根据本发明的生物传感器中,碳纳米管衍生有肽的混合物、或衍生有显示各种表位的重组蛋白、或衍生有具有作为序列免疫原性表位的VLP,其对于阶段1是显著的,例如是下文中报道的,特别是参照肽16L1。
阶段2:生产性感染的病毒标记物:蛋白E4
蛋白E4 在E2的ORF内具有的ORF,且其大小根据HPV类型而变化。主要转录物是剪接的mRNA,其被称为E1^E4,因为在开始时,它包括起始密码子和E1基因的第一个氨基酸。
通常情况下,E1^E4转录在生产性病变中是最丰富的。该丰富度被反映在蛋白水平上:蛋白E4表示病变中总蛋白的高达30%。
总之,所有HPV在生产性感染期间的中间皮层和上层皮层中产生大量的E4积累。
从历史上看,E4被归类为早期基因,即早熟;然而,没有证据表明它具有早期功能。已知它既不涉及细胞转化,也不涉及细胞感染;通过结合至细胞角蛋白,它可能具有促进从一个人传递到另一个人的作用(Doorbar, J. Virology 2013, 445, 80-98)。
不同HPV类型的E4之间的主要区别在于它们在受感染的细胞中所形成的结构、以及这些结构出现的时间。许多皮肤的HPV类型的特点是上层皮层到中间皮层中的细胞质内含颗粒(HPV1、63、4、65、5、8);它们具有细胞病变效应。
关于结构,如果考虑单个元件,则它在不同的HPV类型之间非常相似。
最相似的区域是N末端和C末端,后者包含用于E4多聚化的重要序列(淀粉样蛋白形成的潜在序列)。C末端的损失防止细胞质中的E4积累并将其在细胞核中重新分配。
被富含Pro的区域包围的中心区域包括带正电的区域、环区域和带负电的区域;这些结构元件在不同的HPV之间非常相似。
环包含主要的免疫显性表位,并且是大多数单克隆抗体结合的位点。该区域很可能可用于在整个蛋白的情况下与细胞靶标的相互作用(Doorbar, J. Virology 2013, 445, 80-98;Griffin et al., 2012, PloS one 7, e49974)。
特别地,各种免疫原性表位被定位在在不同的HPV中的E4序列上。
特别地,针对E4(和在较小程度上针对E6和E7)的抗体在被HPV16感染的患者的血清中被发现(Muller et al. J. Invest. Dermatol. .1995, 104, 138-141)。反应表位被描述和定位(MuUer et al., J. Gen. Virol. 1990, 71, 2709)中且对应于E4的氨基酸序列33-47。合成肽是使用患者的血清测试的ELISA。
该肽,平均而言是氨基酸33-47,它被储存在高危HPV的各种类型中,但在某些类型中它不存在:
。
Suchankova等人(Suchankova et al, J. Gen. Virol. 1992, 73 (Pt. 2), 429-432)识别了针对E4的另一个免疫活性肽。针对E4的合成肽(氨基酸51-70)在患有HPV16+和处于浸润性癌的状态、以及宫颈上皮内瘤样病变的各种患者的血清中表现出最强的免疫活性。同样的 E4阳性血清对于E7肽也不总是阳性。在ELISA中进行的测试显示出相当温和的反应性患者的百分比(30-40%的癌症病例对于这种染色是阳性的)。然而,即便如此,与对照组相比有统计学显著差异。
该肽在各种类型的高危HPV中也显示了低序列同源性。
以上报道的所有表位都可用于根据本发明的生物传感器。
可以被使用的其它表位被定位在(Doorbar et al. Virology 1996, 218, 1 14-126)中并都位于E4序列的中央区域;其他表位则在(Doorbar et al. Virology 1996, 218, 1 14-126)进行了描述。
阶段3:癌症。如在先前的两个阶段中,在评估向着负责病理状态的“非自身”抗原的免疫响应时,将特异性抗体识别为特定病理状态的“标签”是非常有效的。
至于阶段3,这更加复杂。确定了三种方法,根据这些方法本发明能够诊断宫颈癌。
方法1
癌症具有细胞周期失调和基因组完整性控制的病理特征。肿瘤细胞显示出突变和染色体畸变,其随着肿瘤的发展,即使在早期阶段,也可引起细胞蛋白的过表达或失调、或产生异常蛋白,例如急性髓性白血病中的PML-RARalpha、慢性髓性白血病中的-CIT HUGHE De THE-或Bcr-Abl(Insinga et al. Cell cycle 2005, 4, 67-69)。有时,免疫系统能够产生针对这种蛋白的免疫响应,并产生针对“自身”蛋白(由机体自身产生)的特异性抗体(后续被定义为自身抗体)。因此,这些蛋白中的某些和相关的抗体在诊断水平上构成了重要的肿瘤标记物。同样得益于本发明的高灵敏度,可检测出自身特异性的自身抗体(Nolen et al. J. Immunol. Methods 2009, 344, 116-120; Zaenker, P.;Ziman, M.R. Oncology 2013, 22, 2161-2181)。
卵巢癌、宫颈癌、子宫内膜癌和滋养层细胞瘤的特异性抗原被报道于下文中。
宫颈癌的细胞生物标记物(蛋白):
。
卵巢癌、宫颈癌、子宫内膜癌和滋养细胞瘤的细胞生物标记物(蛋白)。蛋白和相关抗原的该列表包含在女性生殖道的典型癌症中发生的一般生物标记物:
癌抗原125(CA-125)
β-人绒毛膜促性腺激素(β- hCG)
尿促性腺激素片段
α-胎蛋白(AFP)
抑制素
雌二醇
癌胚抗原(CEA)
鳞状细胞癌(SCC)抗原
血清苗勒抑制物质(MIS)
拓扑异构酶II
糖链抗原19-9
癌抗原27-29
人端粒酶逆转录酶(hTERT)
铁蛋白
其他潜在的肿瘤标记物包括如下:
溶血磷脂酸
MIB 1-决定的肿瘤生长分数
LI(CAM)
间皮素[2]
人附睾蛋白4(HE4)
骨桥蛋白
血管内皮生长因子(VEGF)
白细胞介素8(第8介素)
巨噬细胞集落刺激因子(M-CSF)
胰岛素样生长因子结合蛋白-3
肿瘤相关的胰蛋白酶抑制因子
细胞周期蛋白E
OVX1。
在下表中报道了特定的抗原,对于这些抗原的与肿瘤相关的自身抗体(肿瘤相关的抗原TAA)在血浆和身体粘液中被发现。该表列出了针对在不同类型的肿瘤的肿瘤细胞所开发的人类自身抗体的所有最新数据。下表只收集了源于在患者上进行的分析的数据。自身抗体的检测利用不同的方法进行,例如SERPA、SEREX、ELISA、Western印迹、噬菌体展示(单独或组合)(Nolen et al. J. Immunol. Methods 2009, 344, 116-120; Zaenker, P.; Ziman, M.R. Oncology 2013, 22, 2161-2181)。
。
方法2
关于阶段3,也可以检测其它标记物,作为替代或附加的方法来验证抗肿瘤抗体的存在。特别地,在该阶段中被改变的一些核酸可以被使用。如它从Ma, D.等人的出版物(Chin. Med. J-Peking 2012, 125, 4270-4276)上出现的,hsa-miR-l5a、hsa-miR-20b、hsa-miR-21和hsa-miR-224在患有宫颈癌的患者中增加。
方法3
最终,根据本发明的生物传感器可以突出针对在肿瘤发展的后续阶段期间产生的病毒蛋白的抗体的存在;例如,受到HPV16感染并已经发展出口咽癌的患者,具有针对病毒蛋白E1、E2和E7的高抗体滴度(Anderson, K.S. et al., Brit. J. Cancer 2011, 104, 1896)。
优选地,在根据本发明的生物传感器中,在HPV病毒的抗原的混合物中,天然型蛋白和/或存在于HPV病毒中的蛋白(重组蛋白或病毒样颗粒的表位衍生自其中),是蛋白LI、蛋白E4、E1、E6、E7、E2、pl6ink4A、存活蛋白(存活素)、MCM2、CDC6、SCC、PCNA、ki-67、TOP2A、细胞周期蛋白X、CDCA1、联会蛋白(Geminin)、Stathmin蛋白(STMN)、DKK1、TGF-β(减少)、HLE、β-CF NADPH和黄素、UCHL1中的至少一种(Nolen et al. J. Immunol. Methods 2009, 344, 116-120;Zaenker, P.;Ziman, M.R. Oncology 2013, 22, 2161-2181)。
在另一个实施方案中,本发明提供了包括至少一个如上所述的生物传感器的诊断装置。
优选地,根据本发明的诊断装置包括所述传感器的至少一个、两个或三个不同的单元,其选自:
i. 如上所述的传感器,其中所述抗原是HPV的蛋白LI、具有序列IHSMNSTIL(IleHisSerMetAsnSerThrlleLeu,SEQ ID N. 1)的表位16L1或具有至少一种免疫原性表位的HPV的蛋白LI的片段中的至少一种;
ii. 如上所述的传感器,其中所述抗原是HPV的蛋白E4、或具有至少一个免疫原性表位的HPV的蛋白E4的片段中的至少一种;以及
iii. 如上所述的传感器,其中所述抗原是宫颈癌、卵巢癌、子宫内膜癌或滋养层细胞瘤的细胞生物标记物、或作为肿瘤发展的结果而产生的病毒抗原这样的蛋白中的至少一种。
优选地,具有免疫原性表位的蛋白片段选自下表中列出的至少一种。
优选地,所述诊断装置包括如上所述的类型i传感器和类型ii传感器。
优选地,所述诊断装置包括如上所述的类型i传感器、类型ii传感器和类型iii传感器。
优选地,在本发明的一个实施例中,根据本发明的诊断装置还包括信号放大系统,在过氧化氢和氢醌的存在下,任选地通过与辣根过氧化物酶(HRP)结合的抗人免疫球蛋白抗体(Ahammad, S. J. Biosens. Bioelectron. 2013, S:9)进行信号放大。
根据本发明的生物传感器的信号放大系统允许获得更高的灵敏度。这种系统可额外地代表对实验室规模的试验的可能补充。事实上,信号放大通常包括使得分析更加复杂和答案不直接的步骤,这些特征不适合“自己动手”的测试。作为非限制性的例子,信号放大可以包括以下元件:与辣根过氧化物酶(HRP)结合的抗人免疫球蛋白抗体、H2O2和化学介质(例如氢醌)。信号放大的阶段被被分为在合适的溶液中进行的电极的洗涤的不同周期,该溶液包含表面活性剂和盐(0.05% Tween-20,50mM Tris-Cl,150mM NaCl,pH 7.6)。
第一次清洗用于从电极的表面除去粘液和被包含在其中的所有有机分子。
在这一点,加入与辣根过氧化物酶(HRP)结合的第二抗体,其与已经对存在于电极上的抗原混合物表现出亲和性的所有人免疫球蛋白结合。在抗体-抗体结合之后,进行其它洗涤步骤,从而除去多余的抗体和随后除去可能的非特异性信号。
最后的阶段包括添加用于酶HRP的底物、H2O2和氧化还原反应介质、氢醌。然后,生成对苯醌的氢醌这一氧化还原电对表示结合有第二抗-人免疫球蛋白抗体的酶HRP的底物。氢醌/苯醌这两个种类之间的转换可通过电流型传感器来检测(Ahammad,S. J. Biosens. Bioelectron. 2013, S:9)。该反应是高度可逆的且苯醌具有特别低的还原电位,该特征减少了可能的干扰的风险。
然后,氢醌/苯醌这一氧化还原电对和过氧化氢表示表示结合有第二抗-人免疫球蛋白抗体的酶HRP的底物。氢醌/苯醌这两个种类之间的转换可通过电流型传感器来检测。
电流测试的版本使用根据本发明的生物传感器的抗原,其被暴露在酶(例如GOD(葡萄糖氧化酶))上,其反过来被锚定至CNT或辣根过氧化物酶(HRP)。特别地,葡萄糖氧化酶已经被用在糖尿病患者的电流测试中并且已经存在于市场上不昂贵的传感器上(Chen, C. et al. RSC Advances 2013 3, 4473-4491)。
可以制造酶(例如辣根过氧化物酶(HRP),优选GOD),从而创造嵌合(chimerical)蛋白。这些融合蛋白将如上引用的抗原暴露于它们的催化位点附近。如果抗体(例如HPV感染的不同阶段的生物标记物)存在于粘液中,则它们将能够结合存在于所制造的酶(例如GOD和辣根过氧化物酶)上的其各自的抗原。
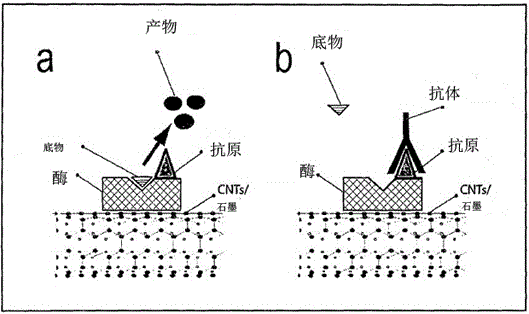
被结合在酶(例如GOD或HRP)的催化位点附近的抗体的空间位阻,将影响酶-底物相互作用现象,如图2(A)。
在GOD的情况中,这将涉及酶活性的抑制,因为该抗体将限制葡萄糖进入酶的活性位点。然后,被锚定至碳纳米管或碳材料或石墨墨液的GOD/抗原特异性抗体复合物的形成,会造成可由安培(电流)测量的变化。
替代地,结合有比色底物(例如TMB(3,3',5,5'-四甲基联苯胺)、DAB(3,3'-二氨基联苯胺)、ABTS(2,2'-连氮-双(3-乙基苯并噻唑-6-磺酸)))的辣根过氧化物酶的使用,将允许抗体抗原结合物的相互作用状态与没有颜色变化相关联,因为相互作用会影响酶-底物相互作用现象。基于HRP的使用的方法,会将检测系统的选择引导至光学和电流生物传感器,因为酶的活性可以根据电流而被测量。
上述技术是酶倍增免疫测定技术(EMIT)的变体(Reisfield et al., Ann. Cli. Lab. Sci. 2007, 37, 301-314)(David Wild "The Immunoassay Handbook", 4th Ed., Elsevier Science, 2005 page 221)。
在图2中示出了酶(例如GOD或HRP),其被制造从而显示靠近催化位点的特异性抗原。B)被结合在酶的催化位点附近的抗体的空间位阻会影响酶-底物相互作用现象,这可用安培-计时电流传感器检测。
光学版本:
传感器的光学改变包括利用表面等离子共振现象的装置的使用。近年来,基于表面等离子共振(SPR)的技术的这些装置的特定类别已被越来越多地扩散。特别地,这些代表了能够利用等离子共振现象的测量的无标签的生物传感器的最新前沿。
抗原-抗体结合可由光学型传感器来揭示。此类传感器的优点是非常敏感,它们给出直接的结果,并且不需要信号放大步骤。等离子共振是由电磁辐射(光、激光等)激发的表面等离子体的相干振荡。已经证实,显示出具有负实部和正虚部的介电常数的所有材料都支持这种物理现象。在某些情况中,辐射波可通过渐逝场结合,所述渐逝场通过在金属和电介质之间的等离子表面在内部的重新发射点产生。当且仅当矢量波的分向量平行于界面表面时,这种情况发生。这种结合可被诱发,使折射和衍射现象几乎全部衰减。
SPR技术传感器是一种光学装置。当被置于金属薄膜和电介质之间的等离子表面被激发时,通过插入分析物改变界面,折射率会改变,并发生波传播常数的变化。这反过来修改了光波和表面自身之间的结合条件。
然后,这种传感器对折射率变化非常敏感(参考:Maier, S. A. "Plasmonics: Fundamentals and Applications" 2007, Springer)。
这些光学生物传感器允许测量传出的折射光或反射光的不同参数
- 角
- 波长
- 相
- 强度
- 极化
SPR技术生物传感器是这样的装置,其中结合了能够识别和与特定的分析物相互作用的生物识别元件。识别元件被固定在与等离子表面紧密接触的金属膜表面上。制造金属膜的最常用的材料是金和银。当含有特定的分析物的样品溶液与传感器相互作用时,分析物分子开始结合至识别元件,从而确定传感器的测量表面的折射率的变化。这反过来引起了等离子表面的传播常数的变化。
石墨烯混合光学生物传感器
根据本发明的生物传感器可以是使用最新一代SPR技术光学传感器的装置,所述传感器涉及石墨烯片的使用,这是由单个碳原子片形成的平面结构组成的材料。
使用被置于已知的SPR传感器的接口处的石墨烯片,放大了传感器性能并显著地降低了制造成本,因为它减少或消除了贵金属(例如金和银)的含量。事实上,金属可以被置于石墨烯片之间,后者是三维且高度有序的结构。石墨烯具有有趣的光学性质,它是可透光的,并且是优异的电导体(Szunerits, S. et al. Anal. Bioanal. Chem. 2013, 405, 1435-1443)。
表面磁等离子体共振版本
存在涉及研究和使用磁表面等离子体的分析方法。它们需要具有极大的负磁导率的材料,该特性只在最近才被实现,这得益于能够根据接收的刺激的类型而给出不同的响应输出的复合和结构高度组织化的材料这样的超材料的制造。这类技术可被用在根据本发明的设备中(Thongrattanasiri, S.; Garcia de Abajo, FJ. Physical review letters 2013, 110, 187401)。
在一个实施例中,本发明提供了一种诊断方法,其用于确定对象中致病因子的存在以及由所述致病因子引起的感染和/或与所述感染相关的疾病的进展的状态,所述方法包括以下步骤:
i. 使用盐水或蛋白质缓冲液稀释从对象提取的生物样品;
ii. 将来自步骤i的稀释溶液的等分试样放置在包括至少一个根据权利要求1-8的任一项所述的传感器的诊断装置中;
iii. 通过分析电感、电流、电势方面的电信号变化(在电导生物传感器、电流生物传感器、伏安生物传感器的情况中)、或特定波长的光的存在(在基于荧光/化学发光的光学生物传感器的情况中)或光散射和/或折射/衍射现象(在等离子光学生物传感器的情况中)的读取器,确定样品中针对致病因子的抗体或与所述感染相关的病症的标记物抗体的存在和浓度,其中含有来自步骤ii的稀释溶液的传感器被置于被包含在所述读取器中的壳体中,并且在生物传感器中的输入信号和输出信号之间的上述变化在被包含在读取器中的电路中被检测,其中所述变化是与传感器表面上的纳米管和/或金属纳米粒子上的抗原结合的存在于样品中的抗体的存在和数量的函数;
iv. 由技术人员通过被连接至步骤iii的读取器的图形界面获得分析的结果。
在优选的实施例中,本发明提供了一种诊断方法,其用于确定对象中HPV病毒的存在和HPV病毒感染和/或与由HPV病毒引起的感染相关的瘤形成的进展的状态,所述方法包括以下步骤:
i. 使用盐水或蛋白质缓冲液稀释包含宫颈粘液(也包含源自子宫的颈部的细胞和细胞碎片)的生物样品,其通过合适的拭子(swab)从对象提取;
ii. 将来自步骤i的稀释溶液的等分试样放置在包括至少一个上述传感器的诊断装置中;
iii. 通过分析电感、电流、电势方面的电信号的化(在电导生物传感器、电流生物传感器、伏安生物传感器的情况中)、或特定波长的光的存在(在基于荧光/化学发光的光学生物传感器的情况中)或光散射和/或折射/衍射现象(在等离子光学生物传感器的情况中)的读取器,确定样品中针对HPV病毒的抗体或宫颈肿瘤、卵巢癌、子宫内膜癌或滋养层细胞瘤的标记物抗体的存在和浓度,其中所述读取器包含壳体,含有来自步骤ii的稀释溶液的传感器被置于其中,以及检测在生物传感器中的输入信号和输出信号之间的上述变化的电路,其中所述变化是结合至存在于传感器表面上的纳米管和/或金属纳米粒子上的抗原的存在于样品中的抗体的存在和数量的函数;
iv. 由技术人员通过被连接至步骤iii的读取器的图形界面获得分析的结果。
在步骤i中被用于稀释的溶液可以包括盐水磷酸缓冲液、饱和剂(例如牛血清白蛋白)、防腐剂(例如叠氮化钠)、pH值稳定剂、蛋白酶抑制剂,如在Ji, H. "Lysis of cultured cells for immunoprecipitation" Cold Spring Harbor protocols 2010, pdb prot5466中的报道。
稀释率可以根据起始样品的浓度、根据在本领域中的专家已知的标准实践来确定。
通过说明和非限制性的方式,下文在一个实施例中描述了本发明的一个实施方式。
本发明的一个可能的实施方式是一种用于检测由乳头瘤病毒(HPV)引起的感染和可能的相关的癌发生的的阶段的系统,所述系统由以下组成:
i. 提取装置,其由以下部件组成:适于提取和收集生物材料(宫颈粘液)的部件以及用来通过合适溶液的特定剂量来稀释样品的部件;
ii. 由3个或更多个收集区域组成的盒状物,其适于接收将被放置在特定的生物传感器上的生物样品;
iii. 读取器,其包括用于接收所述盒状物的接口、适于检测第一信号的一个电路和用于检测作为第一个信号的放大的第二信号的一个可选电路。所述读取器具有传递分析的结果的图形界面。
所述提取装置将被用于提取和任选地稀释生物样品。一旦被提取,宫颈粘液必须被转移至所述盒状物。所述盒状物随后将被引入进所述读取器,得益于图形界面,所述读取器将分析的结果传递至技术人员。
Patentin SEQ ID N.1
序列表
<110> 布鲁纳·马里尼
鲁迪·伊波迪里诺
<120> HPV
<130> P04822PCT
<160> 1
<170> Patentin 3.5版
<210> 1
<211> 9
<212> PRT
<213> 16型人乳头瘤病毒
<400> 1
Ile His Ser Met Asn Ser Thr Ile Leu
1 5
序列表
<110> 布鲁纳·马里尼
鲁迪·伊波迪里诺
<120> HPV
<130> P04822PCT
<160> 1
<170> PatentIn version 3.5
<210> 1
<211> 9
<212> PRT
<213> 16型人乳头瘤病毒
<400> 1
Ile His Ser Met Asn Ser Thr Ile Leu
1 5
- 还没有人留言评论。精彩留言会获得点赞!