免疫检查点抑制剂在中枢神经系统肿瘤中的用途的制作方法
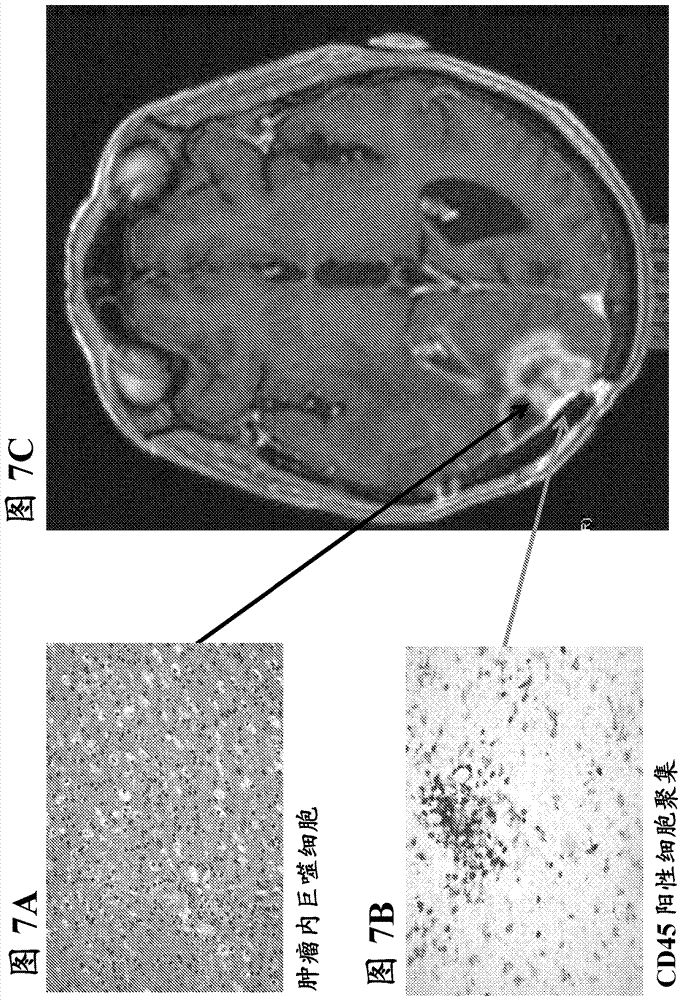
发明背景本申请全文中,多个出版物在括号中通过作者名和日期,或通过专利号或专利公布号引用。这些出版物的公开内容据此通过引用以其整体结合到本申请中,以便更全面描述其中截至本文所描述和要求的本发明日技术人员所已知的技术状态。然而,本文中参考文献的引用不应解释为承认该参考文献为本发明的现有技术。发明领域本发明涉及用于在受试者中治疗神经胶质瘤的方法,包括给予受试者抗程序性死亡-1(pd-1)抗体。在一些实施方案中,本发明涉及用于在受试者中治疗神经胶质瘤的方法,包括给予受试者抗程序性死亡-1(pd-1)抗体与另一种抗癌剂例如抗细胞毒性t-淋巴细胞抗原-4(ctla-4)抗体的组合。在一些实施方案中,神经胶质瘤为胶质母细胞瘤(gbm)。发明背景神经胶质瘤为脑或脊髓中,最常见地在脑中出现的赘生物或肿瘤。神经胶质瘤以与其共享组织学特征的细胞类型命名。gbm是成年人中最频繁的原发性脑肿瘤,并且占所有恶性神经胶质瘤的大约60-70%。(wenp.y.等人,nengljmed.359(5):492-507(2008))。gbm伴随具有高发病率和死亡率的特别具有攻击性的临床过程。仅在美国,每年就有约12,000-14,000个多形性gbm的新病例被诊断。未治疗的gbm的存活中值为4½月。尽管用神经外科、放射疗法(rt)和/或替莫唑胺的标准一线治疗,但存活中值大约12-15个月,并且几乎所有病例复发。(changs.m.等人neurosurgfocus.20(4):e4review(2006);johnson,d.r.和o'neill,b.p.,j.neurooncol.107(2):359-64(2012))阿瓦斯丁(avastin)(贝伐单抗(bevacizumab))为抗血管形成疗法,已经被批准治疗复发性gbm。然而,初步研究显示,尽管用阿瓦斯丁治疗增加无进展存活,但当阿瓦斯丁与标准护理疗法(放射疗法加替莫唑胺)组合使用时,其并未显著增加新诊断gbm的总体存活超过标准护理疗法。(chinot等人,nengljmed370:709-722(2014);gilbert等人,nengljmed370:699-708(2014))。此外,研究已经表明用贝伐单抗治疗的患者经历降低的认知功能和生命质量。(参见http://www.mdanderson.org/newsroom/news-releases/2013/patients-treated-with-bevacizumab.html,2015年12月15日最后访问)。因此,对于gbm不存在已知的治愈治疗。此外,gbm治疗特别难以处理,因为一些药物不能穿过血脑屏障。因此,对新型治疗干预存在迫切需求,以改善患有gbm的患者的临床结果和生命质量。发明概述本发明涉及用于治疗患有神经胶质瘤的受试者的方法,包括给予受试者治疗有效量的特异性结合程序性死亡-1(pd-1)受体并抑制pd-1活性的抗体或其抗原结合部分(“抗pd-1抗体”)。在一个实施方案中,所述神经胶质瘤选自:星形细胞瘤、脑干神经胶质瘤、室管膜瘤、混合性神经胶质瘤、少突神经胶质瘤、视神经胶质瘤,或其任何组合。在另一个实施方案中,所述神经胶质瘤为gbm。在其它实施方案中,所述抗pd-1抗体与纳武单抗(nivolumab)交叉竞争结合人pd-1。在一些实施方案中,抗pd-1抗体为嵌合的人源化或人单克隆抗pd-1抗体。在一个实施方案中,抗pd-1抗体为纳武单抗。在另一个实施方案中,抗pd-1抗体为派姆单抗(pembrolizumab)。在一些实施方案中,受试者在给予抗pd-1抗体同时、之前或之后进一步用抗癌疗法治疗。在一些实施方案中,所述抗癌疗法包括给予抗癌剂。在一个实施方案中,抗癌疗法包括放射疗法。在另一个实施方案中,抗癌疗法包括手术。在进一步的实施方案中,手术包括mri-引导的激光消融。在一些实施方案中,所述抗癌剂包括第二种抗体或其抗原结合部分。在一个实施方案中,第二种抗体或其抗原结合部分特异性结合细胞毒性t-淋巴细胞抗原-4(ctla-4)并抑制ctla-4活性(“抗ctla-4抗体”)。在另一个实施方案中,抗ctla-4抗体与伊匹单抗(ipilimumab)交叉竞争结合人ctla-4。在其它实施方案中,抗ctla-4抗体为嵌合的人源化或人单克隆抗体。在一个实施方案中,抗ctla-4抗体为伊匹单抗。在一些实施方案中,抗pd-1抗体作为单一疗法以约3mg/kg体重的剂量给予。在其它实施方案中,抗pd-1抗体以约3mg/kg体重的剂量与抗ctla-4抗体组合给予,抗ctla-4抗体以约1mg/kg体重的剂量给予。在某些实施方案中,本发明涉及本文所公开的任何方法,包括:1)诱导阶段,其中将抗pd-1和抗ctla-4抗体以2、4、6、8或10剂量组合给予,每一剂量范围为至少约0.1mg/kg-至少约10.0mg/kg体重,约每2、3或4周至少给予1次;2)接着维持阶段,其中不给予抗ctla-4抗体,抗pd-1抗体以至少约0.1mg/kg-至少约10mg/kg范围的剂量重复给予,约每2、3或4周至少1次。附图简述图1提供群(cohort)1的研究设计的示意图。图2提供群1b的研究设计的示意图。图3提供群2的研究设计的示意图。图4显示群1组(arm)n+i[纳武单抗(1mg/kg)+伊匹单抗(3mg/kg)]受试者(浅色条)和群1组n[纳武单抗(3mg/kg)单一疗法]受试者(暗色条)的状态。受试者状态如所显示的标记,包括稳定疾病(sd)、假性进展(pseudoprg)、进展性疾病(pd)、部分响应(pr)和死亡(d)。也标出从组n+i到组n的任何变化(转换到n)或由于不良事件终止治疗(d/ctxae)。图5a-5d显示纳武单抗单一疗法之后显示gbm假性进展的受试者的脑mri图像。左侧的图像(图5a和5b)在研究治疗之前在两个不同切片上获取。右侧的图像(图5c和5d)在5剂量纳武单抗单一疗法之后在相似的切片上获取。受试者未接受同时的皮质类固醇治疗。图6a-6c显示切除肿瘤组织的组织学,其显示纳武单抗单一疗法之后在gbm患者中显示治疗相关变化的受试者中的室周坏死组织(图6a)和免疫细胞大量聚集(图6b)。图6c显示受试者的脑mri图像。图7a-7c显示切除肿瘤组织的组织学,其显示纳武单抗单一疗法之后在mri上经历gbm假性进展的受试者中的治疗相关变化,包括瘤内巨噬细胞(图7a)和cd45-阳性细胞聚集(图7b)。图7c显示受试者的脑mri图像。图8a-8c显示切除肿瘤组织的组织学,其显示纳武单抗单一疗法之后经历gbm假性进展的受试者中的cd45阳性(图8a)和cd3阳性细胞(图8b)。脑mri图像在图8c中示出。图9a-9c显示切除肿瘤组织的组织学,其显示纳武单抗单一疗法之后经历gbm假性进展的受试者中的血管周围套袖(图9a)和浸润细胞以及cd45阳性细胞的血管周围套袖(图9b)。脑mri图像在图9c中示出。图10a-10c显示切除肿瘤组织的组织学,其显示纳武单抗单一疗法之后经历gbm假性进展的受试者中的沿肿瘤血管排列成行的cd45阳性细胞(图10a)以及血管周围套袖和cd45阳性细胞浸润入肿瘤(图10b)。脑mri图像在图10c中示出。图11a-11d显示纳武单抗单一疗法之后经历部分响应的受试者的脑mri图像。图11a显示基线,图11b显示3剂量纳武单抗单一疗法之后的受试者。图11c和11d显示当受试者继续用纳武单抗维持时在两个不同时间点的随访脑mri图像。图12显示比较纳武单抗和替莫唑胺组合放射疗法的临床试验的研究设计。图13显示治疗时间表,包括样品收集。图14显示在接受纳武单抗单一疗法的患者中在疑似疾病进展时外周血和肿瘤浸润t细胞分析。图15a和15b显示在用纳武单抗±伊匹单抗治疗的患者中cd4+(a)和cd8+(b)t淋巴细胞的成熟概况。图16显示在用纳武单抗+伊匹单抗治疗的患者中cd8+cd28-t细胞增殖和活化的时间过程。图17a和17b显示在用纳武单抗单一疗法治疗的患者中tils(a)和pbmcs(b)的抗taa活性。发明详述本发明涉及用于治疗神经胶质瘤或神经胶质瘤患者的方法,包括给予患者抗pd-1抗体。在一些实施方案中,本发明涉及用于用抗pd-1抗体治疗神经胶质瘤的方法。在一些实施方案中,抗pd-1抗体与另一种抗癌剂一起给予。术语为了本公开内容可被更容易理解,首先将某些术语定义。如本申请中所使用的,除了本文中另有明确规定,否则每一下列术语应具有下文阐述的含义。额外的定义在整个申请中阐述。在本文中使用时,术语“和/或”应理解为具有或不具有另一个的两个指定特征或组分的每一的具体公开内容。因此,术语“和/或”,如在本文中在短语例如“a和/或b”中使用的,意在包括“a和b”、“a或b”、“a”(单独的)和“b”(单独的)。同样,术语“和/或”,如在短语例如“a、b和/或c”中使用的,意在涵盖每一下列方面:a、b和c,a、b或c,a或c,a或b,b或c,a和c,a和b,b和c,a(单独的),b(单独的)和c(单独的)。应理解无论哪一方面在本文中用语言“包括”描述,均也提供用术语“由其组成”和/或“基本由其组成”描述的其它类似方面。除非另有定义,本文使用的所有技术和科学术语具有与本公开内容相关领域普通技术人员所通常理解的相同的含义。例如,concisedictionaryofbiomedicineandmolecularbiology(生物医学和分子生物学简明词典),juo,pei-show,第2版,2002,crcpress;thedictionaryofcellandmolecularbiology(细胞和分子生物学词典),第3版,1999,academicpress;和oxforddictionaryofbiochemistryandmolecularbiology(生物化学和分子生物学牛津词典),修订的,2000,oxforduniversitypress,为技术人员提供本公开内容中使用的许多术语的通用词典。单位、前缀和符号以其systèmeinternationaldeunites(si)接受的形式指示。数值范围包括定义范围的数字。本文提供的标题并非对公开内容各方面的限制,其可通过作为整体参考说明书而具有。相应地,下面立即定义的术语通过以其整体参考说明书更完整定义。“给予”指使用任何本领域技术人员已知的各种方法和递送系统,治疗剂向受试者的物理引入。用于抗pd-1抗体的示例性给予途径包括静脉内、肌内、皮下、腹膜内、脊椎或其它胃肠外给予途径,例如通过注射或灌注。在一些实施方案中,给予途径直接到脑或中枢神经系统。在实施方案中,给予脑或中枢神经系统为脑室内(icv)、室内(intraventricular)、鞘内(it)、间质、硬膜外、大脑内或鼻内(嗅觉通路)给予。短语“胃肠外给予”如本文所使用的意指除肠内和局部给予之外的给予模式,通常通过注射,并且包括,但不限于,静脉内、肌内、动脉内、鞘内、淋巴管内、局灶内、囊内、眼窝内、心内、真皮内、腹膜内、经气管、皮下、表皮下、关节内、囊下、蛛网膜下、脊柱内、硬膜外和胸骨内注射和灌注,以及体内电穿孔。在一些实施方案中,治疗剂经由非胃肠外途径,或口服给予。其它非胃肠外途径包括局部、表皮或粘膜给予途径,例如,鼻内、阴道、直肠、舌下或局部。给予也可进行,例如,一次、多次和/或经一个或多个持续期。如本文所使用的“不良事件”(ae)为与使用药物治疗有关的任何不利和一般非故意或不期需的体征(包括异常实验室发现)、症状或疾病。药物治疗可具有一个或多个相关aes,并且每一ae可具有相同或不同的严重水平。对能够“改变不良事件”的方法的提及意指减少与使用不同的治疗方案相关的一个或多个aes的发生和/或严重性的治疗方案。“抗体”(ab)应包括,但不限于,特异性结合抗原并且包括通过二硫键互联的至少两条重(h)链和两条轻(l)链的糖蛋白免疫球蛋白,或其抗原结合部分。每一h链包括重链可变区(本文缩写为vh)和重链恒定区。重链恒定区包含三个恒定结构域,ch1、ch2和ch3。每一轻链包括轻链可变区(本文缩写为vl)和轻链恒定区。轻链恒定区包含一个恒定结构域,cl。vh和vl区域可进一步细分为高变区,称为互补决定区(cdr),间插更保守的区域,称为框架区(fr)。每一vh和vl包含三个cdrs和四个frs,从氨基端向羧基端以下列次序排列:fr1、cdr1、fr2、cdr2、fr3、cdr3和fr4。重链和轻链的可变区包含与抗原相互作用的结合结构域。抗体的恒定区可介导免疫球蛋白结合宿主组织或因子,包括多种免疫系统细胞(例如,效应细胞)和经典补体系统的第一组分(c1q)。免疫球蛋白可从任何普遍已知的同种型衍生,包括但不限于iga、分泌型iga、igg和igm。igg亚类也为本领域技术人员所熟知,包括但不限于人igg1、igg2、igg3和igg4。“同种型”指重链恒定区基因编码的抗体类型或亚类(例如,igm或igg1)。术语“抗体”包括,例如,天然存在的和非天然存在的抗体二者,单克隆和多克隆抗体,嵌合和人源化abs,人或非人abs,完全合成的abs,和单链abs。非人抗体可通过重组方法人源化以减少其在人中的免疫原性。在没有明确说明时,并且除非上下文另有指示,术语“抗体”也包括任何前述免疫球蛋白的抗原结合片段或抗原结合部分,并且包括单价和二价片段或部分,和单链ab。“分离的抗体”指基本上不含具有不同抗原特异性的其它抗体的抗体(例如,特异性结合pd-1的分离抗体基本上不含特异性结合除pd-1以外的抗原的抗体)。然而,特异性结合pd-1的分离抗体可对其它抗原,例如来自不同物种的pd-1分子具有交叉反应性。此外,分离抗体可基本上不含其它细胞材料和/或化学品。术语“单克隆抗体”(“mab”)指非天然存在的单分子组成的抗体分子制备物,即,一级序列基本上同一的抗体分子,其对特定表位显示单一结合特异性和亲和性。mab为分离ab的实例。mab可通过杂交瘤、重组、转基因或本领域技术人员已知的其它技术产生。“人”抗体(humab)指具有其中框架区和cdr区二者均从人种系免疫球蛋白序列衍生的可变区的ab。此外,如果ab包含恒定区,恒定区也从人种系免疫球蛋白序列衍生。本发明的人抗体可包含不由人种系免疫球蛋白序列编码的氨基酸残基(例如,通过体外随机或位点专一诱变或通过体内体细胞突变引入的突变)。然而,术语“人抗体”,如本文所使用的,不意在包括其中将从另一个哺乳动物物种,例如小鼠的种系衍生的cdr序列移植到人框架序列上的抗体。术语“人”抗体和“完全人”抗体同义使用。“人源化”抗体指其中将非人ab的cdr结构域之外的一些、大多数或所有氨基酸用从人免疫球蛋白衍生的相应氨基酸置换的ab。在人源化形式的ab的一个实施方案中,cdr结构域之外的一些、大多数或所有氨基酸已经用来自人免疫球蛋白的氨基酸置换,而一个或多个cdr区域内的一些、大多数或所有氨基酸未改变。氨基酸的少量添加、缺失、插入、置换或修饰是允许的,只要它们不消除ab结合特定抗原的能力。“人源化”ab保留与原始ab相似的抗原特异性。“嵌合抗体”指其中可变区从一个物种衍生并且恒定区从另一个物种衍生的ab,例如其中可变区从小鼠ab衍生并且恒定区从人ab衍生的ab。“抗抗原”ab指特异性结合抗原的ab。例如,抗pd-1ab特异性结合pd-1,抗ctla-4ab特异性结合ctla-4。ab的“抗原结合部分”(也称为“抗原结合片段”)指保留特异性结合整个ab所结合的抗原的能力的一个或多个ab片段。“癌症”指以体内异常细胞的不受控生长为特征的不同疾病的广泛群组。不受调节的细胞分裂和生长(分裂和生长)导致形成恶性肿瘤,其侵入邻近组织并且也可通过淋巴系统或血流转移至身体的远处部分。术语“神经胶质瘤”指脑或脊髓,最常见地在脑中出现的肿瘤。在一些实施方案中,神经胶质瘤为星形细胞瘤、脑干神经胶质瘤、室管膜瘤、混合性神经胶质瘤、少突神经胶质瘤或视神经胶质瘤。在某些实施方案中,神经胶质瘤包括,但不限于,听神经瘤,例如,星形细胞瘤:i级-毛细胞型星形细胞瘤,ii级–低等级星形细胞瘤,iii级-间变性星形细胞瘤,iv级-胶质母细胞瘤(gbm)。其它类型的神经胶质瘤包括,但不限于,脊索瘤、cns淋巴瘤、颅咽管瘤、脑干神经胶质瘤、室管膜瘤、混合性神经胶质瘤、视神经胶质瘤、室管膜下瘤、髓母细胞瘤、脑膜瘤、转移性脑瘤、少突神经胶质瘤、垂体瘤、原始神经外胚层肿瘤(pnet)、神经鞘瘤、青少年毛细胞型星形细胞瘤(jpa)、松果体瘤和/或横纹肌样瘤。在某些实施方案中,gbm为肿瘤o-6-甲基鸟嘌呤dna甲基转移酶(mgmt)gbm。在一些实施方案中,mgmtgbm为甲基化的。在其它实施方案中,mgmtgbm为未甲基化的。在一些实施方案中,用于本方法的抗pd-1抗体用于治疗标准疗法,例如,烷化剂,例如,替莫唑胺,失败或鉴定为具有不响应标准疗法例如,烷化剂,例如,替莫唑胺,的gbm类型的受试者。具有未甲基化的mgmt(肿瘤o-6-甲基鸟嘌呤dna甲基转移酶)gbm的受试者代表具有最未满足的医疗需求的gbm群体,因为这些受试者不太响应烷化剂。这是因为受试者中表达的未甲基化的mgmt可修复烷化剂,例如替莫唑胺引起的对肿瘤的dna损伤,而具有甲基化mgmtgbm的受试者中表达的甲基化的mgmt不能修复对肿瘤的dna损伤,因此可使肿瘤对烷化剂更敏感。术语“胶质母细胞瘤”、“多形性胶质母细胞瘤”或“gbm”指为星形细胞瘤子集的癌症类型,例如,iv级星形细胞瘤。gbm包括gbm变体:巨细胞gbm和神经胶质肉瘤以及四个gbm亚型:经典性、神经性、原神经性(proneural)和间质性。gbm肿瘤可为原发性(从头开始)或继发性的。“细胞毒性t-淋巴细胞抗原-4”(ctla-4)指属于cd28家族的免疫抑制受体。ctla-4在体内在t细胞上专一性表达,并且结合两种配体,cd80和cd86(也分别称为b7-1和b7-2)。如本文所使用的术语“ctla-4”包括人ctla-4(hctla-4),hctla-4的变体、同种型和物种同源物,以及与hctla-4具有至少一个共同表位的类似物。完整的hctla-4序列可在genbank登录号aab59385下找到。术语“免疫疗法”指通过包括诱导、增强、抑制或另外修改免疫应答的方法治疗患有疾病或处于感染或遭受疾病复发的风险中的受试者。受试者的“治疗”或“疗法”指在受试者上进行的任何类型的干预或处理,或给予受试者活性剂,其目的在于逆转、减轻、改善、抑制、减缓或防止症状、并发症或病况的起始、进展、发展、严重性或复发,或与疾病相关的生化标记。“程序性死亡-1(pd-1)”指属于cd28家族的免疫抑制受体。pd-1在体内主要在先前活化的t细胞上表达,并结合两种配体,pd-l1和pd-l2。如本文所使用的术语“pd-1”包括人pd-1,hpd-1的变体、同种型和物种同源物,以及与hpd-1具有至少一个共同表位的类似物。完整的hpd-1序列可在genbank登录号u64863下找到。“pd-1”和“pd-1受体”在本文中可互换使用。“程序性死亡配体-1(pd-l1)”为pd-1的两种细胞表面糖蛋白配体之一(另一个为pd-l2),当结合pd-1时其下调t细胞活化和细胞因子分泌。如本文所使用的术语“pd-l1”包括人pd-l1(hpd-l1),hpd-l1的变体、同种型和物种同源物,以及与hpd-l1具有至少一个共同表位的类似物。完整的hpd-l1序列可在genbank登录号q9nzq7下找到。“受试者”包括任何人或非人动物。术语“非人动物”包括,但不限于,脊椎动物例如非人灵长类、绵羊、狗和啮齿类例如小鼠、大鼠和豚鼠。在一些实施方案中,受试者为人。术语“受试者”和“患者”在本文中可互换使用。药物或治疗剂的“治疗有效量”或“治疗有效剂量”为当单独使用或与另一种治疗剂组合使用时保护受试者免于疾病起始或通过疾病症状严重性降低、疾病无症状期的频率和持续时间增加或防止由疾病折磨引起的损伤或失能所证明的促进疾病消退的任何药物量。治疗剂促进疾病消退的能力可使用技术人员已知的各种方法评估,例如在临床试验期间在人受试者中,在预测在人中的功效的动物模型系统中,或通过在体外测定中测定治疗剂的活性。如本文所使用的,“亚治疗剂量”意指低于当单独给予用于治疗高增殖性疾病(例如,癌症)时治疗化合物的通常或典型剂量的治疗化合物(例如,抗体)的剂量。举例来说,“抗癌剂”促进受试者的癌症消退。在一些实施方案中,治疗有效量的药物促进癌症消退至消除癌症的点。“促进癌症消退”意指给予有效量的药物,单独或与抗癌剂组合,导致肿瘤生长或尺寸减少、肿瘤坏死、至少一个疾病症状的严重性降低、疾病无症状期的频率和持续时间增加,或防止疾病折磨引起的损伤或失能。另外,关于治疗的术语“有效的”和“有效性”包括药理学有效性和生理学安全性二者。药理学有效性指药物在受试者中促进癌症消退的能力。生理学安全性指毒性水平,或给予药物引起的细胞、器官和/或有机体水平的其它不利生理作用(不利作用)的水平。举例来说,对于肿瘤治疗,相对于未治疗的受试者,治疗有效量的抗癌剂将细胞生长或肿瘤生长抑制至少约20%、至少约30%、至少约40%、至少约50%、至少约60%、至少约70%或至少约80%。在本发明其它实施方案中,可观察到肿瘤消退并持续至少约20天、至少约40天或至少约60天的时期。尽管这些治疗有效性的最终测量,但免疫治疗药物的评估必须考虑到“免疫相关”反应模式。“免疫相关的”反应模式指常常在用免疫治疗剂治疗的癌症患者中观察到的临床反应模式,所述免疫治疗剂通过诱导癌症特异性免疫应答或通过修饰天然免疫过程产生抗肿瘤效果。该反应模式以最初肿瘤负荷增加或出现新病变之后的有益治疗效果为特征,这在传统化疗剂的评估中将会被分类为疾病进展并且将会成为药物失败的代名词。因此,免疫治疗剂的适当评估可能需要长期监测这些治疗剂对靶疾病的作用。药物的治疗有效量包括“预防有效量”,其为当单独或与抗癌剂组合给予处于发展癌症(例如,具有癌前病况的受试者)或遭受癌症复发的风险中的受试者时,抑制癌症发展或复发的任何药物量。在一些实施方案中,预防有效量完全防止癌症发展或复发。“抑制”癌症发展或复发意指减少癌症发展或复发的可能性,或完全防止癌症发展或复发。如本文所使用的,使用术语“平稳剂量(flatdose)”意指给予受试者而不考虑患者体重或体表面积(bsa)的剂量。因此平稳剂量不作为mg/kg剂量提供,而是作为药剂(例如,抗pd-1抗体)的绝对量提供。例如,60kg人和100kg人将会接受相同剂量的治疗剂(例如,240mg抗pd-1抗体)。如本文所提及的术语“基于体重的剂量”意指基于患者体重计算的给予患者的剂量。例如,当具有60kg体重的患者需要3mg/kg抗pd-1抗体时,可计算并使用适当量的抗pd-1抗体(即,180mg)用于给予。关于本发明方法使用术语“固定剂量”意指单一组合物中的两种或更多种不同抗体在组合物中以相对于彼此特定的(固定的)比率存在。在一些实施方案中,固定剂量基于抗体的重量(mg)。在某些实施方案中,固定剂量基于抗体的浓度(例如,mg/ml)。在一些实施方案中,所述比率为至少约1:1、约1:2、约1:3、约1:4、约1:5、约1:6、约1:7、约1:8、约1:9、约1:10、约1:15、约1:20、约1:30、约1:40、约1:50、约1:60、约1:70、约1:80、约1:90、约1:100、约1:120、约1:140、约1:160、约1:180、约1:200、约200:1、约180:1、约160:1、约140:1、约120:1、约100:1、约90:1、约80:1、约70:1、约60:1、约50:1、约40:1、约30:1、约20:1、约15:1、约10:1、约9:1、约8:1、约7:1、约6:1、约5:1、约4:1、约3:1或约2:1mg第一种抗体与mg第二种抗体。例如,3:1比率的第一种抗体与第二种抗体可意味着小瓶可包含约约240mg第一种抗体和80mg第二种抗体或约3mg/ml第一种抗体和1mg/ml第二种抗体。替代物(例如,“或”)的使用应理解为意指替代物的一个、两个或其任何组合。如本文所使用的,不定冠词“一个”或“一种”应理解为指“一个或多个(一种或多种)”任何叙述或列举的组分。术语“约”或“基本上由其组成(comprisingessentiallyof)”指如本领域普通技术人员所测定的对于具体值或组成可接受的误差范围内的值或组成,这部分取决于值或组成如何测量或测定,即,测量系统的限制。例如,“约”或“基本上由其组成”可意指按照本领域实践的1个以内或1个以上标准偏差。或者,“约”或“基本上由其组成”可意指最高20%的范围。此外,特别是关于生物系统或过程,该术语可意指最高一个数量级或最高5倍的值。当在申请书和权利要求中提供具体值或组成时,除非另有说明,否则“约”或“基本上由其组成”的含义应假定为在对于该具体值或组成可接受的误差范围内。如本文所使用的术语“约每周1次”、“约每两周1次”或任何其它给药间隔术语意指近似数。“约每周一次”可包括每7天±1天,即,每6天-每8天。“约每两周一次”可包括每14天±3天,即,每11天-每17天。相似的近似应用于,例如,约每3周一次、约每4周一次、约每5周一次、约每6周一次和约每12周一次。在一些实施方案中,约每6周一次或约每12周一次的给药间隔意指第一个剂量可在第一周的任一天给予,然后下一剂量可分别在第6周或第12周的任一天给予。在其它实施方案中,约每6周一次或约每12周一次的给药间隔意指第一个剂量在第一周特定的一天(例如,周一)给予,然后下一剂量分别在第6周或第12周的同一天(即,周一)给予。如本文所描述的,任何浓度范围、百分比范围、比率范围或整数范围应理解为包括所叙述范围内的任何整数的值以及,适当时,其分数(例如整数的十分之一和百分之一),除非另有说明。本发明各方面在下列小节中进一步详细描述。发明方法本发明涉及用于治疗神经胶质瘤或患有神经胶质瘤的受试者的方法,包括给予受试者治疗有效量的程序性死亡-1(pd-1)拮抗剂,例如特异性结合pd-1并抑制pd-1活性的抗体或其抗原结合部分(抗pd-1抗体)或程序性死亡配体1(pd-l1)拮抗剂,例如特异性结合pd-l1并抑制pd-l1活性的抗体或其抗原结合部分(“抗pd-l1抗体”)。在一个实施方案中,神经胶质瘤选自星形细胞瘤、脑干神经胶质瘤、室管膜瘤、混合性神经胶质瘤、少突神经胶质瘤和视神经胶质瘤。在另一个实施方案中,神经胶质瘤为gbm。在其它实施方案中,神经胶质瘤为神经胶质肉瘤。在一些实施方案中,神经胶质瘤为新诊断的gbm或神经胶质肉瘤。在某些实施方案中,神经胶质瘤为复发的恶性gbm。在某些实施方案中,gbm为mgmt(肿瘤o-6-甲基鸟嘌呤dna甲基转移酶)gbm。在一些实施方案中,mgmtgbm为甲基化的。在其它实施方案中,mgmtgbm为未甲基化的。在一些实施方案中,神经胶质瘤肿瘤表达pd-l1。在其它实施方案中,神经胶质瘤肿瘤表达pd-l2。在其它实施方案中,神经胶质瘤肿瘤表达pd-l1和pd-l2。在一些实施方案中,神经胶质瘤肿瘤不表达pd-l1、pd-l2或二者。在一些实施方案中,本发明包括治疗神经胶质瘤或患有神经胶质瘤的受试者的方法,包括单一疗法(给予抗pd-1抗体或抗pd-l1ab)。在其它实施方案中,本发明包括治疗神经胶质瘤或患有神经胶质瘤的受试者的方法,所述方法包括给予抗pd-1拮抗剂或抗pd-l1拮抗剂或者抗pd-1拮抗剂或抗pd-l1拮抗剂组合本文所述的一种或多种抗癌剂以治疗癌症。在一些实施方案中,神经胶质瘤为gbm。如本文所提及的“抗pd-1拮抗剂”或“抗pd-l1拮抗剂”包括抑制pd-1(受体)和pd-l1(配体)之间的相互作用以致pd-1/pd-l1信号途径被阻断的任何分子。在一个实施方案中,抗pd-1拮抗剂为抗pd-l1抗体。在另一个实施方案中,抗pd-1拮抗剂或抗pd-l1拮抗剂为可溶性pd-1蛋白或pd-l1蛋白。在其它实施方案中,抗pd-1拮抗剂或抗pd-l1拮抗剂为pd-1-fc融合蛋白或pd-l1-fc融合蛋白。在某些实施方案中,抗pd-1拮抗剂或抗pd-l1拮抗剂包括抗pd-1融合蛋白、抗pd-l1融合蛋白、反义分子、小分子、核酶或抑制或防止pd-1与pd-l1之间的相互作用的纳米抗体。在某些实施方案中,本发明包括治疗神经胶质瘤或患有神经胶质瘤的受试者的方法,所述方法包括组合疗法。在一个实施方案中,本发明涉及治疗神经胶质瘤或患有神经胶质瘤的受试者的方法,所述方法包括给予受试者治疗有效量的:(a)抗pd-1抗体或抗pd-l1抗体;和(b)另一种抗癌疗法的组合。在另一个实施方案中,本发明涉及治疗神经胶质瘤或患有神经胶质瘤的受试者的方法,所述方法包括给予受试者治疗有效量的:(a)抗pd-1抗体或抗pd-l1ab;和(b)本文别处所公开的标准护理疗法的组合。在一些实施方案中,其它抗癌疗法为抗癌剂(例如,化学疗法或者本文所公开的或本领域已知的任何其它疗法)、放射、手术或第二种抗体或其抗原结合部分。在一些实施方案中,抗癌剂包括烷化剂、第二种抗体或其抗原结合部分,或二者。在一些实施方案中,烷化剂为替莫唑胺。在一些实施方案中,抗癌剂为基于铂的双链体化学疗法、靶向egfr的酪氨酸激酶抑制剂或贝伐单抗。在一些实施方案中,第二种抗体或其抗原结合部分为特异性结合ctla-4并抑制ctla-4活性的ab或其抗原结合部分。在一些实施方案中,第二种抗体或其抗原结合部分为抗ctla-4抗体。在其它实施方案中,受试者为人类患者。在某些实施方案中,受试者为化学疗法幼稚(chemotherapy-naïve)的患者(例如,先前未接受过任何化学疗法的患者)。在其它实施方案中,受试者接受过另一种癌症疗法(例如,化学疗法),但对该另一种癌症疗法具有抗性或不应性。在一个具体的实施方案中,本发明包括在有需要的受试者中治疗复发的恶性神经胶质瘤的方法,包括给予抗pd-1抗体组合mri-引导的激光消融。在某些实施方案中,受试者首先经受mri-引导的激光消融,其可引起肿瘤旁血脑屏障破裂并因此允许抗pd-1抗体或抗pd-l1抗体通过血脑屏障。在某些实施方案中,将抗pd-1抗体或抗pd-l1抗体与以至少约1、约2或约3gy,每周约2、约3、约4、约5或约6次的局灶性放射疗法组合。在一些实施方案中,将抗pd-1抗体或抗pd-l1抗体与以约2gy每周约5次的局灶性放射疗法组合。在其它实施方案中,放射疗法持续至少约2、约3、约4、约5、约6、约7、约8、约9或约10周。在一些实施方案中,放射疗法持续约6周。本发明的组合疗法包括治疗新诊断的神经胶质瘤,例如神经胶质肉瘤或gbm的方法,包括给予抗pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分,任选组合抗ctla-4抗体或其抗原结合部分和/或抗癌剂,例如,烷化剂,例如,替莫唑胺。在一个实施方案中,所述方法进一步包括给予受试者放化疗,然后给予抗pd-1抗体或抗pd-l1抗体、抗ctla-4抗体或替莫唑胺。在另一个实施方案中,抗pd-1抗体或抗pd-l1抗体、抗ctla-4抗体和/或替莫唑胺在完成放化疗后一周、两周、三周、四周、五周、六周、七周、八周或九周内给予。在某些实施方案中,将抗pd-1抗体或抗pd-l1抗体与局灶性放射疗法和替莫唑胺组合。在一些实施方案中,抗pd-1抗体或抗pd-l1抗体与局灶性放射疗法和替莫唑胺组合之后,抗pd-1抗体或抗pd-l1抗体治疗作为维持继续。在一些实施方案中,抗pd-1抗体或抗pd-l1抗体与局灶性放射疗法和替莫唑胺组合之后,替莫唑胺作为维持继续。在一些实施方案中,pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分和/或抗ctla-4抗体或其抗原结合部分与一种或多种额外的抗癌剂组合给予,所述额外的抗癌剂选自lag3(淋巴细胞活化基因3蛋白)拮抗剂(例如,抗lag3抗体)、cd137拮抗剂(例如,urelumab,例如,bms-663513)、cd27拮抗剂、kir(杀伤细胞免疫球蛋白样受体)拮抗剂(例如,抗kir抗体,例如,lirilumab或iph2102/bms-986015)、ido(吲哚胺2,3-双加氧酶)抑制剂、tgfβ(转化生长因子β)拮抗剂、il-10(白细胞介素-10)拮抗剂、vegf(r)(血管内皮生长因子)拮抗剂、il-21(白细胞介素-21)拮抗剂、gm-csf(粒细胞-巨噬细胞集落刺激因子;也称为集落刺激因子2(csf2))拮抗剂、tlr-9(toll样受体9)激动剂及其任何组合。在某些实施方案中,抗癌剂衍生自抗肿瘤疫苗。在其它实施方案中,抗癌剂为另一种免疫检查点抑制剂。本发明还包括改善或恢复患有神经胶质瘤的受试者中的抗肿瘤免疫应答以致在受试者中改善的或恢复的免疫细胞越过血脑屏障并因此治疗神经胶质瘤的方法,包括以单一疗法或组合疗法给予抗pd-1抗体或抗pd-l1抗体。在其它实施方案中,抗pd-1抗体或抗pd-l1抗体越过血脑屏障以治疗神经胶质瘤。本发明显示当将抗pd-1抗体或抗pd-l1抗体给予有需要的受试者时,抗pd-1抗体或抗pd-l1抗体能够诱导或改善受试者脑中的免疫应答。在一个实施方案中,给予抗pd-1抗体或抗pd-l1抗体显示一个或多个特征:(1)增加肿瘤附近或肿瘤中的免疫细胞数目;(2)增加肿瘤附近或肿瘤中免疫细胞的大量聚集;(3)诱导肿瘤附近或肿瘤中的室周坏死组织;(4)诱导或增加肿瘤附近或肿瘤中的瘤内巨噬细胞;(5)诱导或增加肿瘤附近或肿瘤中的cd45阳性细胞;(6)诱导或增加cd3阳性细胞;和(7)诱导或增加肿瘤附近或肿瘤中的血管周围套袖和/或浸润细胞。在其它实施方案中,本方法涉及诱导或改善有需要的受试者脑中的免疫应答,包括给予受试者治疗有效量的抗pd-1抗体或抗pd-l1抗体。一个或多个类型的免疫应答可选自如上所述的(1)-(7)。在一些实施方案中,本方法提供诱导或改善有需要的受试者脑中的免疫应答的方法,而不直接给予脑抗癌剂(或抗pd-1抗体或抗pd-l1抗体),包括静脉内给予受试者抗pd-1抗体或抗pd-l1抗体。本发明意想不到地显示抗pd-1抗体或抗pd-l1抗体可在受试者的脑中诱导免疫应答而不直接给予脑。不受任何理论束缚,给予有需要的受试者抗pd-1抗体或抗pd-l1抗体诱导或恢复受试者的免疫应答(例如,免疫细胞活化、免疫细胞增殖、免疫细胞数目增加、招募免疫细胞至适当位点,等),从而允许受试者中诱导或活化的免疫细胞越过血脑屏障并消除肿瘤细胞。因此,给予抗pd-1抗体或抗pd-l1抗体可(1)增加肿瘤附近或肿瘤中的免疫细胞数目;(2)增加肿瘤附近或肿瘤中免疫细胞的大量聚集;(3)诱导肿瘤附近或肿瘤中的室周坏死组织;(4)诱导或增加肿瘤附近或肿瘤中的瘤内巨噬细胞;(5)诱导或增加肿瘤附近或肿瘤中的cd45阳性细胞;(6)诱导或增加cd3阳性细胞;(7)诱导或增加肿瘤附近或肿瘤中的血管周围套袖和/或浸润细胞,或(8)其任何组合。在某些实施方案中,本发明方法(例如,给予抗pd-1抗体或抗pd-l1抗体或给予抗pd-1抗体或抗pd-l1抗体和另一种抗癌疗法)有效增加受试者的存活持续时间。例如,当与用仅另一种疗法(例如,贝伐单抗或替莫唑胺)治疗,或在组合疗法的情况下,用仅组合疗法的两个成员之一(例如,单独的抗pd-1抗体)或备选的组合疗法(即替莫唑胺和放射疗法)治疗的另一个受试者相比,受试者的存活持续时间增加至少约1个月、至少约2个月、至少约3个月、至少约4个月、至少约5个月、至少约6个月、至少约7个月、至少约8个月、至少约9个月、至少约10个月、至少约11个月或至少约1年或更久。在一些实施方案中,存活持续时间增加至少约2个月。在某些实施方案中,本发明方法有效增加受试者的无进展存活持续时间。例如,当与用仅另一种疗法(例如,贝伐单抗或替莫唑胺)治疗,或在组合疗法的情况下,用仅组合疗法的两个成员之一(例如,单独的抗pd-1抗体)或备选的组合疗法(即替莫唑胺和放射疗法)治疗的另一个受试者相比,受试者的无进展存活增加至少约1个月、至少约2个月、至少约3个月、至少约4个月、至少约5个月、至少约6个月、至少约7个月、至少约8个月、至少约9个月、至少约10个月、至少约11个月或至少约1年。在一些实施方案中,无进展存活增加至少约2个月。在某些实施方案中,本发明疗法有效增加受试者群中的响应率。例如,当与用仅另一种疗法(例如,贝伐单抗或替莫唑胺)治疗,或在组合疗法的情况下,用仅组合疗法的两个成员之一(例如,单独的抗pd-1抗体)或备选的组合疗法(即替莫唑胺和放射疗法)治疗的另一个受试者群相比,受试者群中的响应率增加至少约2%、至少约3%、至少约4%、至少约5%、至少约10%、至少约15%、至少约20%、至少约25%、至少约30%、至少约35%、至少约40%、至少约45%、至少约50%、至少约55%、至少约60%、至少约70%、至少约75%、至少约80%、至少约85%、至少约90%、至少约95%、至少约99%或至少约100%。在某些实施方案中,本发明涉及在有需要的受试者中治疗新诊断的未甲基化的mgmtgbm的方法,包括约每两周给予约240mg抗pd-1抗体(即,纳武单抗),持续时间16周,与局灶性放射疗法(2gy5x周x6周)组合。在一些实施方案中,所述方法进一步包括在完成第一个16周治疗后4周给予约480mg纳武单抗。抗pd-1抗体pd-1为由活化的t细胞和b细胞表达的关键免疫检查点受体,介导免疫抑制。pd-1为cd28受体家族成员,该家族包括cd28、ctla-4、icos、pd-1和btla。对于pd-1已经鉴定了两种细胞表面糖蛋白配体,程序性死亡配体-1(pd-l1)和程序性死亡配体-2(pd-l2),其在抗原呈递细胞以及许多人癌症上表达,并且已经显示当结合至pd-1时下调t细胞活化和细胞因子分泌。抑制pd-1/pd-l1相互作用在临床前模型中介导潜在的抗肿瘤活性。以高亲和力特异性结合pd-1的humabs已经在美国专利号8,008,449中公布。其它抗pd-1mabs已经在,例如,美国专利号6,808,710、7,488,802、8,168,757和8,354,509,和pct公布号wo2012/145493中描述。美国专利号8,008,449中公开的各抗pd-1humabs已经证明显示一个或多个下列特征:(a)以1x10-7m或更小的kd结合人pd-1,如使用biacore生物传感器系统通过表面等离子体共振所测定的;(b)基本上不结合人cd28、ctla-4或icos;(c)增加混合淋巴细胞反应(mlr)测定中的t细胞增殖;(d)增加mlr测定中干扰素-γ产生;(e)增加mlr测定中il-2分泌;(f)结合人pd-1和食蟹猴pd-1;(g)抑制pd-l1和/或pd-l2与pd-1的结合;(h)刺激抗原特异性记忆反应;(i)刺激抗体反应;和/或(j)在体内抑制肿瘤细胞生长。可用在本发明中的抗pd-1抗体包括特异性结合人pd-1并且显示至少一个、至少2个、至少3个、至少4个或至少5个前述特征的mabs。在一个实施方案中,抗pd-1抗体为纳武单抗。纳武单抗(也称为“opdivo®”;以前命名为5c4、bms-936558、mdx-1106或ono-4538)为完全的人igg4(s228p)pd-1免疫检查点抑制剂抗体,其选择性地防止与pd-1配体(pd-l1和pd-l2)的相互作用,从而阻断抗肿瘤t细胞功能的下调(美国专利号8,008,449;wang等人,2014cancerimmunolres.2(9):846-56)。在另一个实施方案中,抗pd-1抗体或其片段与纳武单抗交叉竞争。在其它实施方案中,抗pd-1抗体或其片段与纳武单抗结合同一表位。在某些实施方案中,抗pd-1抗体与纳武单抗具有相同cdrs。在另一个实施方案中,抗pd-1抗体或其片段与派姆单抗交叉竞争。在一些实施方案中,抗pd-1抗体或其片段与派姆单抗结合同一表位。在某些实施方案中,抗pd-1抗体与派姆单抗具有相同cdrs。在另一个实施方案中,抗pd-1抗体为派姆单抗。派姆单抗(也称为“keytruda®”、lambrolizumab和mk-3475)为人源化单克隆igg4抗体,针对人细胞表面受体pd-1(程序性死亡-1或程序性细胞死亡-1)。派姆单抗在,例如,美国专利号8,900,587中描述;也参见http://www.cancer.gov/drugdictionarycdrid=695789(最后访问:2014年12月14日)。派姆单抗已经由fda批准用于治疗复发或难治的黑色素瘤。在其它实施方案中,抗pd-1抗体或其片段与medi0608交叉竞争。在又其它的实施方案中,抗pd-1抗体或其片段与medi0608结合同一表位。在某些实施方案中,抗pd-1抗体与medi0608具有相同cdrs。在其它实施方案中,抗pd-1抗体为medi0608(以前amp-514),其为抗pd-1受体的单克隆抗体。medi0608在,例如,美国专利号8,609,089,b2或在http://www.cancer.gov/drugdictionarycdrid=756047(最后访问:2014年12月14日)中描述。在某些实施方案中,抗pd-1拮抗剂为amp-224,其为b7-dcfc融合蛋白。amp-224在美国公布号2013/0017199或http://www.cancer.gov/publications/dictionaries/cancer-drugcdrid=700595(最后访问:2015年7月8日)中描述。在其它实施方案中,抗pd-1抗体或其片段与bgb-a317交叉竞争。在一些实施方案中,抗pd-1抗体或其片段与bgb-a317结合同一表位。在某些实施方案中,抗pd-1抗体与bgb-a317具有相同cdrs。在某些实施方案中,抗pd-1抗体为bgb-a317,其为人源化的单克隆抗体。bgb-a317在美国公布号2015/0079109中描述。可用于所公开的方法中的抗pd-1抗体也包括特异性结合人pd-1并与纳武单抗交叉竞争结合人pd-1的分离抗体(参见,例如,美国专利号8,008,449;wo2013/173223)。抗体交叉竞争结合抗原的能力表明这些抗体结合抗原的相同表位区域并且空间上阻碍其它交叉竞争的抗体与该特定表位区域结合。这些交叉竞争抗体预期具有与纳武单抗的那些非常相似的功能性质,因为其它们结合pd-1的相同表位区域。交叉竞争抗体可基于其在标准pd-1结合测定例如biacore分析、elisa测定或流式细胞术中与纳武单抗交叉竞争的能力容易地鉴定(参见,例如,wo2013/173223)。在某些实施方案中,与纳武单抗交叉竞争结合人pd-1或与纳武单抗结合人pd-1的同一表位的抗体为mabs。对于给予人类受试者,这些交叉竞争抗体可为嵌合抗体,或可为人源化的或人抗体。这样的嵌合、人源化或人mabs可通过本领域所熟知的方法制备和分离。在某些实施方案中,抗pd-1抗体或其抗原结合部分包含人igg1或igg4同种型的重链恒定区。在某些其它实施方案中,抗pd-1抗体或其抗原结合部分的igg4重链恒定区的序列包含s228p突变,其用正常存在于igg1同种型抗体相应位置的脯氨酸残基置换铰链区中的丝氨酸残基。该突变存在于纳武单抗中,其防止fab臂与内源性igg4抗体交换,同时保留低亲和性用于活化与野生型igg4抗体相关的fc受体(wang等人,2014)。在又其它的实施方案中,所述抗体包含作为人κ或λ恒定区的轻链恒定区。在其它实施方案中,抗pd-1抗体或其抗原结合部分为mab或其抗原结合部分。在任何包括给予抗pd-1ab的本文所述治疗方法的某些实施方案中,所述抗pd-1抗体为纳武单抗。可用于所公开发明的方法中的抗pd-1抗体也包括上述抗体的抗原结合部分。已经充分证明抗体的抗原结合功能可由全长ab的片段实施。术语抗体的“抗原结合部分”中包含的结合片段的实例包括(i)fab片段,由vl、vh、cl和ch1结构域组成的单价片段;(ii)f(ab’)2片段,包括在铰链区通过二硫键连接的两个fab片段的二价片段;(iii)由vh和ch1结构域组成的fd片段;和(iv)由ab单臂的vl和vh结构域组成的fv片段。抗pd-l1抗体在某些实施方案中,本发明涉及通过给予受试者抗pd-l1拮抗剂(例如,抗pd-l1抗体)在有需要的受试者中治疗神经胶质瘤的方法。例如,抗pd-l1抗体防止pd-1与pd-l1之间的相互作用,因此发挥与pd-1信号传导途径相似的作用;因此,在本文公开的方法中抗pd-l1抗体可代替抗pd-1抗体的使用。在其它实施方案中,抗pd-l1抗体为bms-936559(以前12a4或mdx-1105)(参见,例如,美国专利号7,943,743;wo2013/173223)或美国专利号7,943,743中公开的任何其它抗pd-l1抗体。在一些实施方案中,抗pd-l1抗体为与bms-936559交叉竞争结合的抗体或美国专利号7,943,743中公开的抗pd-l1抗体。在其它实施方案中,抗pd-l1抗体为与bms-936559或美国专利号7,943,743中公开的抗pd-l1抗体结合同一表位的抗体。在其它实施方案中,所述抗pd-l1抗体为mpdl3280a(也称为rg7446)(参见,例如,herbst;美国专利号8,217,149)、medi4736(也称为durvalumab;khleif,2013,参见美国专利号8,779,108或us2014/0356353,2014年5月6日提交)或msb0010718c(也称为avelumab;参见us2014/0341917)。在一些实施方案中,抗pd-l1抗体为与mpdl3280a、medi4736和/或msb0010718c交叉竞争结合的抗体。在实施方案中,抗pd-l1抗体为与mpdl3280a、medi4736和/或msb0010718c结合同一表位的抗体。在某些实施方案中,与上文提及的pd-l1抗体交叉竞争结合人pd-l1或与上文提及的抗pd-l1抗体结合人pd-l1的同一表位区域的抗体为mabs。对于给予人类受试者,这些交叉竞争抗体可为嵌合抗体,或可为人源化的或人抗体。这样的嵌合、人源化或人mabs可通过本领域所熟知的方法制备和分离。可用于所公开发明的方法中的抗pd-l1抗体也包括上述抗体的抗原结合部分。已经充分证明抗体的抗原结合功能可由全长ab的片段实施。术语抗体的“抗原结合部分”中包含的结合片段的实例包括(i)fab片段,由vl、vh、cl和ch1结构域组成的单价片段;(ii)f(ab’)2片段,包括在铰链区通过二硫键连接的两个fab片段的二价片段;(iii)由vh和ch1结构域组成的fd片段;和(iv)由ab单臂的vl和vh结构域组成的fv片段。抗ctla-4抗体可用于本发明的抗ctla-4抗体结合人ctla-4以致于破坏ctla-4与人b7受体的相互作用。因为ctla-4与b7的相互作用转导一种信号,导致含有ctla-4受体的t细胞失活,破坏相互作用,有效诱导、增强或延长这样的t细胞的活化,从而诱导、增强或延长免疫应答。以高亲和性特异性结合ctla-4的humabs已经在美国专利号6,984,720和7,605,238中公开。其它抗ctla-4mabs已经在,例如,美国专利号5,977,318、6,051,227、6,682,736和7,034,121中描述。美国专利号6,984,720和7,605,238中公开的抗ctla-4humabs已经证明显示一个或多个下列特征:(a)以至少约107m-1或约109m-1或约1010m-1-1011m-1或更高的平衡结合常数(ka)反映的结合亲和性特异性结合人ctla-4,如通过biacore分析所测定的;(b)至少约103、约104或约105m-1s-1的动力学结合常数(ka);(c)至少约103、约104或约105m-1s-1的动力学解离常数(kd);和(d)抑制ctla-4结合b7-1(cd80)和b7-2(cd86)。可用于本发明中的抗ctla-4抗体包括特异性结合人ctla-4并显示至少一个、至少2个或至少3个前述特征的mabs。示例性的临床抗ctla-4抗体为如美国专利号6,984,720中所公开的人mab10d1(现在称为伊匹单抗并作为yervoy®销售)。伊匹单抗为用于本文所公开方法的抗ctla-4抗体。伊匹单抗为完全的人igg1单克隆抗体,其阻断ctla-4结合其b7配体,从而刺激t细胞活化和改善晚期黑色素瘤患者的总体存活(os)。可用于本方法中的另一个抗ctla-4抗体为替西木单抗(tremelimumab)(也称为cp-675,206)。替西木单抗为人igg2单克隆抗ctla-4抗体。替西木单抗在wo/2012/122444、美国公布号2012/263677或wo公布号2007/113648a2中描述。可用于所公开方法中的抗ctla-4抗体也包括特异性结合人ctla-4并与伊匹单抗或替西木单抗交叉竞争结合人ctla-4或与伊匹单抗或替西木单抗结合人ctla-4的同一表位区域的分离抗体。在某些实施方案中,与伊匹单抗或替西木单抗交叉竞争结合人ctla-4或与伊匹单抗或替西木单抗结合人ctla-4的同一表位区域的抗体为包含人igg1同种型重链的抗体。对于给予人类受试者,这些交叉竞争抗体可为嵌合抗体,或可为人源化的或人抗体。可用的抗ctla-4抗体还包括上述抗体的抗原结合部分例如fab、f(ab’)2、fd或fv片段。gbm的标准护理疗法本发明还包括抗pd-1抗体或抗pd-l1抗体与用于治疗神经胶质瘤的标准护理疗法的组合疗法。标准护理疗法可在抗pd-1抗体治疗之前、期间或之后的任何时间在受试者上进行。对不同类型癌症的标准护理疗法为本领域技术人员所熟知。例如,国家综合癌症网络(nationalcomprehensivecancernetwork)(nccn),美国21个主要癌症中心的联盟,出版了nccn肿瘤学临床实践指南(nccnguidelines®),其提供对广泛多样的癌症的标准护理疗法的详细最新信息(参见nccnguidelines®,2014,可在http://www.nccn.org/professionals/physician_gls/f_guidelines.asp获得,最后访问2014年5月14日)。gbm被广泛视为难以治疗,这是因为肿瘤包含许多不同类型的细胞并且高度恶性。gbm的一线疗法一般为手术以移除尽可能多的肿瘤,副作用和有限的功效使使复发性gbm的治疗选择复杂化。在一个实施方案中,标准护理疗法为mri-引导的激光消融。在一个实施方案中,本方法包括给予抗pd-1抗体或抗pd-l1抗体与贝伐单抗。贝伐单抗(avastin®),一种抗血管生长因子(vegf)mab,2009年被批准用于治疗复发性gbm。对贝伐单抗用于复发性gbm的批准基于两个单组临床试验,avf3708g和nci06-c-0064e。avf3708g为开放标签的多中心非比较的平行组研究,设计为评估贝伐单抗单一疗法和贝伐单抗加伊立替康在具有先前治疗的gbm的患者中的功效和安全性。登记总共167名患者(85名在贝伐单抗组,82名在贝伐单抗加伊立替康组)。贝伐单抗的功效基于who射线照相标准使用反应评估证明。反应在25.9%(95%ci:17.0%,36.1%)的患者中观察到。反应持续时间中值为4.2个月(95%ci:3.0,5.7个月)。nci06-c-0064e为单组、单地点的nci资助的对于具有先前治疗的神经胶质瘤的患者的贝伐单抗研究。在该研究中总共登记56名具有高级神经胶质瘤的患者。该研究中观察到的目标反应为19.6%(95%ci;10.9%,31.3%),使用与avf708g中相同的反应标准。观察到的反应持续时间中值为3.9个月(95%ci:2.4,17.4)。(friedmanh.s.等人,jclinoncol27:4733-40(2009).)单一药剂伊立替康(cpt-11),一种复发环境中使用的拓扑异构酶1抑制剂,产生≤15%的反应率。在复发性gbm中,pfs-6率通常为9%-21%,并且os中值≤30周。(friedmanh.s.等人,jclinoncol27:4733-40(2009).)在较高级的肿瘤中,治疗选择额外包括仅放射疗法、由放射和化学疗法构成的组合疗法,或放射和化学疗法构成的组合疗法接着额外的化学疗法。对复发性gbm的疗法包括重复的神经外科切除术、放射疗法、化学疗法和支持性护理。重复的辐照变得更困难,潜在的毒性包括脑坏死、进行性脑水肿和持续性神经功能缺损。(cohenm.e.等人,pediatrneurol.7(3):157-63(1991)。正因如此,对脑的重复辐照提供给一小部分复发性gbm患者。(changs.m.等人neurosurgfocus.20(4):e4review(2006))nitrosureas、卡铂、依托泊苷和伊立替康,或这些药剂的组合为给予复发性gbm患者的常用解救剂(salvageagent)。替莫唑胺是通常用于治疗gbm的一种形式的化学疗法,尽管许多药物可使用。用于治疗gbm的额外的抗癌剂包括:亚硝基脲(例如,卡莫司汀[bcnu])、mgmt抑制剂(例如,o6-苄基鸟嘌呤)、顺铂、用于复发性神经胶质瘤的贝伐单抗(单独或与伊立替康一起)、酪氨酸激酶抑制剂(例如,吉非替尼、厄洛替尼)和其它研究性疗法(例如,基因疗法、肽和树突细胞疫苗、合成的氯代毒素(chlorotoxin)、放射标记的药物和抗体)。药物组合物和剂量本发明的治疗剂可构成组合物,例如,包含抗体和药学上可接受的载体的药物组合物。如本文所使用的,“药学上可接受的载体”包括生理上相容的任何和所有溶剂、分散介质、包衣、抗细菌和抗真菌剂、等渗和吸收延迟剂等。在一些实施方案中,用于包含抗体的组合物的载体适合于静脉内、肌肉内、皮下、胃肠外、脊椎或表皮给予(例如,通过注射或输注)。本发明的药物组合物可包含一种或多种药学上可接受的盐、抗氧化剂、水性和非水性载体和/或助剂例如防腐剂、润湿剂、乳化剂和分散剂。将剂量方案调整以提供最佳期需反应,例如,最大治疗反应和/或最小不利作用。对于抗pd-1ab的给予,包括与另一种抗癌剂组合,剂量可为至少约0.01-至少约20mg/kg、至少约0.1-至少约10mg/kg受试者体重。例如,剂量可为至少约0.1、至少约0.3、至少约1、至少约2、至少约3、至少约5或至少约10mg/kg体重以及至少约0.3、至少约1、至少约2、至少约3或至少约5mg/kg体重。给药时间表通常设计为达到基于ab的典型药物代谢动力学性质导致持续的受体占据(ro)的暴露。示例性的治疗方案包括每周一次、约每2周一次、约每3周一次、约每4周一次、约每1月一次、约每3-6月或更久一次给药。在某些实施方案中,抗pd-1抗体例如纳武单抗约每2周给予受试者一次。在其它实施方案中,抗体约每3周给予一次。剂量和时间安排在疗程期间可改变。例如,用于抗pd-1单一疗法的给药时间表可包括给予ab:(i)以6周周期每2周;(ii)每4周持续6剂量,然后每3个月;(iii)每3周;(iv)3-10mg/kg一次接着每2-3周1mg/kg。在一些实施方案中,用于本发明抗pd-1抗体的剂量方案可包括约0.3-10mg/kg体重、约1-5mg/kg体重、约1-3mg/kg体重,经由静脉内给予,抗体以至多6周或12周的周期每14-21天给予,直至完全响应或确认的进展性疾病。在一些实施方案中,抗pd-1抗体以基于体重的剂量给予。在一些实施方案中,抗pd-1抗体以平稳剂量给予。在一些实施方案中,抗pd-1抗体以至少约60mg、约80mg、约100mg、约120mg、约140、约160mg、约180mg、约200mg、约220mg、约240mg、约260mg、约280mg、约300mg、约320、约340、约360、约380、约400、约420、约440、约460、约480、约500或约550mg的剂量给予。在一些实施方案中,抗pd-1抗体以240mg的剂量给予。在其它实施方案中,抗pd-1抗体以480mg的剂量给予。在一些实施方案中,pd-1抗体与另一种抗体以固定剂量给予。在一些实施方案中,所述比率为至少约1:1、约1:2、约1:3、约1:4、约1:5、约1:6、约1:7、约1:8、约1:9、约1:10、约1:15、约1:20、约1:30、约1:40、约1:50、约1:60、约1:70、约1:80、约1:90、约1:100、约1:120、约1:140、约1:160、约1:180、约1:200、约200:1、约180:1、约160:1、约140:1、约120:1、约100:1、约90:1、约80:1、约70:1、约60:1、约50:1、约40:1、约30:1、约20:1、约15:1、约10:1、约9:1、约8:1、约7:1、约6:1、约5:1、约4:1、约3:1或约2:1mgpd-1抗体与mg第二种抗体。当与其它抗癌剂组合使用时,与单一疗法剂量相比抗pd-1抗体的剂量可降低。低于通常的3mg/kg但不小于0.001mg/kg的纳武单抗剂量为亚治疗剂量。用于本文方法中的抗pd-1抗体的亚治疗剂量高于0.001mg/kg并且低于3mg/kg。在一些实施方案中,亚治疗剂量为约0.001mg/kg-约1mg/kg、约0.01mg/kg-约1mg/kg、约0.1mg/kg-约1mg/kg或约0.001mg/kg-约0.1mg/kg体重。在一些实施方案中,亚治疗剂量为至少约0.001mg/kg、至少约0.005mg/kg、至少约0.01mg/kg、至少约0.05mg/kg、至少约0.1mg/kg、至少约0.5mg/kg或至少约1.0mg/kg体重。来自接受0.3mg/kg-10mg/kg纳武单抗给药的15名受试者的受体占据数据表明在该剂量范围内pd-1占据似乎不依赖剂量。在所有剂量中,平均占据率为85%(范围,70%-97%),平均平稳时期占据为72%(范围,59%-81%)。在一些实施方案中,0.3mg/kg给药可允许足以导致最大生物学活性的暴露。伊匹单抗被批准以至少约3mg/kg的剂量约每3周静脉内给予一次持续4剂量用于黑色素瘤治疗。因此,在某些实施方案中,至少约3mg/kg为与抗pd-1抗体组合使用的伊匹单抗的最高剂量,尽管,在某些实施方案中,当与纳武单抗组合时,抗ctla-4抗体例如伊匹单抗可在约每2或3周至少约0.3-10mg/kg体重的范围内给药。显著低于批准的约每3周约3mg/kg的伊匹单抗剂量视为亚治疗剂量。用于本文方法中的抗ctla4抗体的亚治疗剂量高于0.001mg/kg并且低于3mg/kg。在一些实施方案中,亚治疗剂量为约0.001mg/kg-约1mg/kg、约0.01mg/kg-约1mg/kg、约0.1mg/kg-约1mg/kg或约0.001mg/kg-约0.1mg/kg体重。在一些实施方案中,亚治疗剂量为至少约0.001mg/kg、至少约0.005mg/kg、至少约0.01mg/kg、至少约0.05mg/kg、至少约0.1mg/kg、至少约0.5mg/kg或至少约1.0mg/kg体重。在一些实施方案中,当与伊匹单抗组合时,抗pd-1抗体的剂量不超过约3mg/kg。在某些实施方案中,基于风险-益处和pk-kd评估,使用的剂量包括至少约1mg/kg的剂量的纳武单抗加至少约3mg/kg剂量的伊匹单抗、至少约3mg/kg剂量的纳武单抗加至少约1mg/kg剂量的伊匹单抗或至少约3mg/kg的剂量的纳武单抗加至少约3mg/kg剂量的伊匹单抗的组合,各自以约每2-4周一次、约每3周一次的给药频率给予。在某些其它实施方案中,纳武单抗以至少约0.1、约0.3、约2、约3或约5mg/kg的剂量给予,并组合给予至少约0.1、约0.3、约1、约3或约5mg/kg的剂量的伊匹单抗,约每2周一次、约每3周一次或约每4周一次。在一个具体的实施方案中,纳武单抗以至少约3mg/kg的剂量组合至少约1mg/kg的伊匹单抗以约每3周一次的给药频率给予,持续4剂量。在某些实施方案中,将抗pd-1抗体与抗ctla-4抗体的组合在诱导阶段静脉内给予受试者,约每2或3周一次,持续2、3或4次给予。在某些实施方案中,纳武单抗与伊匹单抗的组合在诱导阶段以约每3周静脉内给予,持续4次给予。诱导阶段随后为维持阶段,期间仅将抗pd-1抗体以至少约0.1、约0.3、约1、约2、约3、约5或约10mg/kg的剂量,约每2或3周一次给予受试者,持续长达治疗证明有效或直至难处理的毒性或疾病进展发生。在某些实施方案中,纳武单抗在维持阶段期间以至少约3mg/kg身体的剂量约每2周一次给予。对于纳武单抗与其它抗癌剂的组合,这些药剂可以其批准剂量给予。治疗持续长达观察到临床益处或直至不可接受的毒性或疾病进展发生。然而,在某些实施方案中,给予的这些抗癌剂的剂量显著低于批准剂量,即,将亚治疗剂量的药剂与抗pd-1ab组合给予。抗pd-1抗体可以以已经显示作为单一疗法在临床试验中产生最高功效的剂量给予,例如,将约3mg/kg纳武单抗约每3周给予一次(topalian等人,2012nengljmed366:2443-54;topalian等人,2012curropinimmunol24:207-12),或以显著较低的剂量,即,以亚治疗剂量。剂量和频率根据抗体在受试者中的半衰期而不同。一般而言,人抗体显示最长的半衰期,接着为人源化抗体、嵌合抗体和非人抗体。给药剂量和频率可根据治疗是预防的还是治疗的而不同。在预防应用中,通常将相对低的剂量以相对不频繁的间隔在长时期内给予。一些患者在其余生中持续接受治疗。在治疗应用中,有时需要以相对短的间隔相对高的剂量,直至疾病进展减少或终止,并且直至患者显示部分或完全改善疾病症状。其后,可给予患者预防性方案。本发明药物组合物中活性成分的实际剂量水平可改变,以便获得对于特定患者、组合物和给药模式有效达到期需治疗反应的活性成分的量,而不对患者过度有毒。选择的剂量水平将取决于多种药物代谢动力学因素,包括使用的具体的本发明组合物的活性、给药途径、给药时间、使用的具体化合物的排泄速率、治疗持续时间、与使用的具体化合物组合使用的其它药物、化合物和/或材料、年龄、性别、体重、病况、一般健康和待治疗患者先前的医疗史以及医疗领域所熟知的类似因素。本发明组合物可经由一个或多个给药途径使用一种或多种本领域所熟知的各种方法给予。如技术人员将会理解的,给药途径和/或模式将会根据期需结果而不同。适合用于所公开方法中的抗pd-1和抗pd-l1抗体适合用于所公开方法中的抗pd-1为以高特异性和亲和性结合pd-1、阻断pd-l1和/或pd-l2结合并抑制pd-1信号传导途径的免疫抑制效果的抗体。在本文公开的任何治疗方法中,抗pd-1或抗ctla-4“抗体”包括分别结合pd-1或ctla-4受体并且在抑制配体结合和上调免疫系统中显示与全抗体的那些相似的功能性质的抗原结合部分或片段。在某些实施方案中,抗pd-1抗体或其抗原结合部分与纳武单抗交叉竞争结合人pd-1。在其它实施方案中,抗pd-1抗体或其抗原结合部分为嵌合、人源化或人单克隆抗体或其部分。在用于治疗人类受试者的某些实施方案中,抗体为人源化ab。在用于治疗人类受试者的其它实施方案中,抗体为人ab。可使用igg1、igg2、igg3或igg4同种型的抗体。由于抗pd-1和抗pd-l1靶向相同的信号传导途径并且已经在临床试验中显示在多种癌症中呈现相似的功效水平,(参见brahmer等人,2012nengljmed366:2455-65;topalian等人,2012anengljmed366:2443-54;wo2013/173223),因此在本文所公开的任何治疗方法中抗pd-l1抗体可替代抗pd-1抗体。在某些实施方案中,抗pd-l1抗体为bms-936559(以前12a4或mdx-1105)(参见,例如,美国专利号7,943,743;wo2013/173223)。在其它实施方案中,抗pd-l1抗体为mpdl3280a(也称为rg7446)(参见,例如,herbst等人2013jclinoncol31(suppl):3000;美国专利号8,217,149)或medi4736(khleif,2013,in:proceedingsfromtheeuropeancancercongress2013;2013年9月27日-10月1日;amsterdam,thenetherlands.abstract802)。抗pd-1抗体或抗pd-l1抗体与抗ctla-4抗体组合用于治疗神经胶质瘤本文还公开治疗神经胶质瘤的方法,包括给予抗pd-1抗体或抗pd-l1抗体和抗细胞毒性t-淋巴细胞抗原-4(ctla-4)抗体,即,特异性结合ctla-4并抑制ctla-4活性的抗体或其抗原结合部分。抗pd-1ab,纳武单抗和抗ctla-4ab,伊匹单抗的组合已经在本文中证明(参见实施例1、6、7和8)在胶质母细胞瘤患者中产生早期持久的抗肿瘤活性。因此,在某些实施方案中,与抗pd-1抗体组合使用的抗ctla-4抗体为伊匹单抗。在一些实施方案中,抗ctla-4抗体为替西木单抗。在某些其它实施方案中,抗ctla-4抗体或其抗原结合部分为嵌合、人源化或人mab或其部分。在又其它的实施方案中,抗ctla-4抗体或其抗原结合部分包含人igg1或igg4同种型的重链恒定区。在一些实施方案中,抗ctla-4抗体包含人igg1同种型的重链恒定区。对于抗pd-1或抗pd-l1抗体与抗ctla-4ab的组合,给药方案包括诱导期(本文也称为诱导阶段),期间将一个或多个,两个或更多个、三个或更多个或四个或更多个抗pd-1或抗pd-l1抗体与抗ctla4abs的组合剂量给予患者,接着为维持期或阶段,包括仅用抗pd-1抗体或抗pd-l1抗体给药,即,不包括抗ctla-4抗体。在某些实施方案中,所述方法包括(a)诱导阶段,其中将抗pd-1或抗pd-l1与抗ctla-4抗体或其抗原结合部分以2、4、6、8或10剂量组合给予,每一剂量范围为至少约0.1-至少约10.0mg/kg体重,至少约每2周一次、约每3周一次或约每4周一次给予,接着为(b)维持阶段,其中不给予抗ctla-4抗体或其抗原结合部分,并将抗pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分以约0.1-约10mg/kg的剂量至少约每2周一次、约每3周一次或约每4周一次重复给予。在某些实施方案中,抗pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分以亚治疗剂量给予。在某些其它实施方案中,抗ctla-4抗体或其抗原结合部分以亚治疗剂量给予。在进一步的实施方案中,抗pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分和抗ctla-4抗体或其抗原结合部分二者各自以亚治疗剂量给予。在一些实施方案中抗pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分和/或抗ctla-4抗体或其抗原结合部分以治疗剂量给予。在某些实施方案中,(a)诱导阶段包括以3周间隔给予的至少4剂量,其中抗pd-1和抗ctla-4abs以下列剂量给予:(i)至少约1mg/kg抗pd-1抗体和至少约3mg/kg抗ctla-4ab;(ii)至少约3mg/kg抗pd-1抗体和至少约3mg/kg抗ctla-4ab;(iii)至少约1mg/kg抗pd-1抗体和至少约3mg/kg抗ctla-4ab;(iv)至少约3mg/kg抗pd-1抗体和至少约3mg/kg抗ctla-4ab;(v)至少约1mg/kg抗pd-1抗体和至少约1mg/kg抗ctla-4ab;(vi)至少约2mg/kg抗pd-1抗体和至少约3mg/kg抗ctla-4ab;(vii)至少约3mg/kg抗pd-1抗体和至少约2mg/kg抗ctla-4ab;(viii)至少约4mg/kg抗pd-1抗体和至少约1mg/kg抗ctla-4ab;(ix)至少约5mg/kg抗pd-1抗体和至少约1mg/kg抗ctla-4ab;(x)至少约5mg/kg抗pd-1抗体和至少约1mg/kg抗ctla-4ab;(xi)至少约6mg/kg抗pd-1抗体和至少约1mg/kg抗¬ctla-4ab;或(xii)至少约10mg/kg抗pd-1抗体和至少约1mg/kg抗ctla-4ab,和(b)维持阶段包括以至少约3mg/kg的剂量约每2周一次重复给予抗pd-1抗体。由于先前用免疫疗法通过抑制免疫检查点证明的临床效果耐久性(参见,例如,wo2013/173223),在备选的实施方案中,维持阶段可包括有限数目的剂量,例如,1-10剂量,或可包括以长间隔给药,例如,约每3-6月一次或约每1-2年一次或更长间隔。维持阶段可持续长达观察到临床益处或直至难处理的毒性或疾病进展发生。考虑到12周后给予的伊匹单抗是否促成在黑色素瘤中的临床益处的不确定性和美国食品和药物管理局(fda)和欧洲药品局(ema)批准的yervoy®时间表为每3周总计4剂量的事实,在一些实施方案中抗ctla-4抗体在诱导阶段期间约每3周一次给予,总计4剂量。相应地,在某些实施方案中,所述方法包括(a)由以3周间隔给予的4个组合剂量组成的诱导阶段,其中(i)抗pd-1抗体或其抗原结合部分以至少约3mg/kg体重的剂量给予并且抗ctla-4抗体或其抗原结合部分以至少约1mg/kg体重的剂量给予;(ii)抗pd-1抗体或其抗原结合部分以至少约1mg/kg体重的剂量给予并且抗ctla-4抗体或其抗原结合部分以至少约3mg/kg体重的剂量给予;(iii)抗pd-1抗体或其抗原结合部分以至少约1mg/kg体重的剂量给予并且抗ctla-4抗体或其抗原结合部分以至少约1mg/kg体重的剂量给予;或(iv)抗pd-1抗体或其抗原结合部分以至少约3mg/kg体重的剂量给予并且抗ctla-4抗体或其抗原结合部分以至少约3mg/kg体重的剂量给予;和(b)维持阶段包括以至少约3mg/kg的剂量约每2周一次重复给予抗pd-1抗体或其抗原结合部分。在这些方法的进一步的实施方案中,维持阶段持续长达观察到临床益处或直至不可接受或难处理的毒性或疾病进展发生。在一个具体的实施方案中,所述方法包括(a)由以3周间隔给予的4个组合剂量组成的诱导阶段,其中抗pd-1抗体或其抗原结合部分以至少约3mg/kg体重的剂量给予并且抗ctla-4抗体或其抗原结合部分以至少约1mg/kg体重的剂量给予;和(b)维持阶段包括以至少约3mg/kg的剂量约每2周一次重复给予抗pd-1抗体或其抗原结合部分。通常,抗pd-1或抗pd-l1和抗ctla-4abs配制为用于静脉内给予。在其它实施方案中,抗pd-1抗体或抗pd-l1抗体和/或抗ctla抗体配制为用于直接给予中枢神经系统。在一些实施方案中,将抗pd-1抗体或其抗原结合部分或抗pd-l1抗体或其抗原结合部分和抗ctla-4抗体或其抗原结合部分的组合作为单一组合物或作为分开的组合物同时给予。在一些实施方案中,抗pd-1或抗pd-l1和抗ctla-4abs连续给予。在一些实施方案中,抗pd-1或抗pd-l1和抗ctla-4abs在诱导阶段期间连续给予。在某些实施方案中,当将抗pd-1或抗pd-l1与抗ctla-4组合给予时,其在彼此的30分钟内给予。可将任一抗体首先给予,即,在某些实施方案中,抗pd-1抗体或抗pd-l1抗体在抗ctla-4ab之前给予,而在其它实施方案中,抗ctla-4抗体在抗pd-1抗体或抗pd-l1抗体之前给予。通常,每一抗体通过在60分钟的时期内静脉输注给予。在某些实施方案中,抗pd-1或抗pd-l1和抗ctla-4abs同时给予,在用于同时给予的药学上可接受的制剂中作为单一组合物混合,或作为分开的组合物(每一抗体在一种药学上可接受的制剂中)同时给予。本发明的某些实施方案包括(a)由每3周通过静脉输注给予纳武单抗接着通过静脉输注给予伊匹单抗持续4个组合剂量组成的诱导阶段,接着(b)从诱导疗法的第4次剂量后3周或如果由于治疗延迟诱导疗法的第4次剂量尚未给予,113天后开始用每2周通过静脉输注给予的纳武单抗维持给药。药盒本发明的范围内还有包括抗pd-1抗体和另一种抗癌剂的治疗用途的药盒。药盒通常包含指示药盒内含物的预期用途的标记和使用说明书。术语标记包括试剂盒上或与试剂盒一起提供的任何手写或记录的材料,或在其它方面伴随药盒的材料。因此,本公开内容提供用于治疗患有神经胶质瘤的受试者的药盒,所述药盒包括:(a)至少约4mg-至少约500mg的量的抗pd-1抗体或其抗原结合部分;或(b)一定量的本文所述的另一种抗癌剂和(c)在本文所公开的任何组合治疗方法中使用抗pd-1抗体和其它抗癌剂的说明书。在某些实施方案中,抗pd-1ab、抗ctla-4抗体和/或其它抗癌剂可以以单位剂量形式共同包装。在用于治疗人类患者的某些实施方案中,所述药盒包含本文所公开的抗人pd-1抗体,例如,纳武单抗、派姆单抗、medi0608(以前amp-514)、amp-224或bgb-a317。在其它实施方案中,所述药盒包含本文所公开的抗人ctla-4抗体,例如,伊匹单抗或替西木单抗。本发明通过下列实施例进一步说明,实施例不应解释为进一步限制。本申请全文引用的所有参考文献的内容通过引用明确地结合到本文中。实施例实施例1纳武单抗相对于贝伐单抗的随机化3阶段开放标签研究和纳武单抗或纳武单抗与伊匹单抗组合在具有复发性gbm的成年受试者中的安全性研究本研究的目的为:1)在安全性导入组(群1,1b)中评估纳武单抗和纳武单抗与伊匹单抗组合在诊断有复发性gbm的受试者中的安全性和耐受性;和2)在随机试验(群2)中评估纳武单抗相对于标准护理治疗(贝伐单抗)在诊断有复发性gbm的受试者中的安全性、耐受性和功效。此为第一个在具有复发性gbm的受试者中检查靶向免疫检查点抑制剂的单克隆抗体的研究。为了确保纳武单抗单一疗法和纳武单抗与伊匹单抗组合为耐受的,评估两个不同治疗方案的耐受性的安全性导入(safetylead-in)群(群1,1b)在将治疗组推进到群2之前开始。群1以随机化方式检查以每2周3mg/kg给药的纳武单抗单一疗法或每3周纳武单抗1mg/kg+伊匹单抗3mg/kg持续4剂量,然后其后每2周纳武单抗3mg/kg的安全性和耐受性。群1b以非随机化的方式检查每3周纳武单抗3mg/kg+伊匹单抗1mg/kg持续4剂量,然后其后每2周纳武单抗3mg/kg的安全性和耐受性。在群1中用纳武单抗单一疗法治疗满足方案预先设定的安全性和耐受性概况(少于三分之一的受试者在接受4剂量治疗之前由于治疗相关的不良事件需要永久终止),以推进至群2,研究的随机化部分,以比较纳武单抗单一疗法与贝伐单抗。由于评估组合疗法的给药方案正在群1和1b中进行,群2设计为评估纳武单抗单一疗法相对于贝伐单抗。一旦从群1和群1b存在足够的数据选择适当的组合给药推进至随机化研究,纳武单抗+伊匹单抗组合疗法的功效的评估将会单独评估。在群2中纳武单抗给药基于来自群1的具有复发性gbm的受试者中的初步临床经验。纳武单抗组中的受试者将接受每2周3mg/kg,贝伐单抗组中的受试者将以每2周10mg/kg给药。受试者将继续接受研究药物治疗直至确认肿瘤进展、不可接受的毒性或本文所述的其它终止标准,无论哪个首先到来。在治疗终止时,受试者将进入随访其以收集总体存活信息。本研究将还提供关于无进展存活、目标响应率、疾病进展生物标志和健康结果的数据。组合组中在完成第四次剂量之前由于治疗相关不良事件终止纳武单抗+伊匹单抗的受试者可在赞助方事先批准下开始每2周3mg/kg纳武单抗。方法研究设计纳武单抗单一疗法相对于贝伐单抗的随机化、开放标签的、多中心3阶段研究以及纳武单抗和纳武单抗与伊匹单抗组合的安全性研究在用放射疗法和替莫唑胺治疗后gbm第一次复发的成年(>18岁)受试者中进行。由于纳武单抗和伊匹单抗的使用先前未在具有gbm的受试者中研究,由两个治疗组的每一中大约10个受试者组成的安全性导入(群1)被登记并随机化至用组n(纳武单抗单一疗法)或组n+i(纳武单抗与伊匹单抗组合)治疗。治疗组的耐受性和安全性在组中的所有受试者完成4剂量或在完成4剂量之前中断给药后测定。群1的安全性评估对于每一组基于本文所述的标准进行。群1的研究设计在图1中概述。为了更好地表征组合疗法的初步安全性和耐受性,对于组合疗法(每3周纳武单抗3mg/kg+伊匹单抗1mg/kg持续4周期,然后接着是纳武单抗3mg/kg),开始额外的非随机化的安全性群(群1b)以评估备选的给药方案。群1b的研究设计在图2中概述。纳武单抗+伊匹单抗组合疗法的功效评估将单独评估。来自群1和群1b中用组合疗法治疗的受试者的信息将为在具有gbm的受试者中的未来研究提供剂量选择依据。群2中的登记计划在安全性导入的安全性和耐受性已经评估并且确定哪一治疗组(组n和/或组n+i)将被研究之后开始。在群1中用纳武单抗单一疗法治疗满足方案预先设定的安全性和耐受性概况(少于三分之一的受试者在接受4剂量治疗之前由于治疗相关的不良事件需要永久终止),以推进至群2,研究的随机部分,以比较纳武单抗单一疗法与贝伐单抗。群2的研究设计在图3中概述。由于对组合疗法的第二个给药方案的评估正在进行,本研究的随机化部分(群2)限制于纳武单抗单一疗法相对于贝伐单抗。一旦从群1和1b存在足够的数据选择适当的剂量推进(3mg/kg+伊匹单抗1mg/kg或纳武单抗1mg/kg+伊匹单抗3mg/kg)至随机化研究,纳武单抗+伊匹单抗组合疗法的功效的评估将单独评估。群1、1b和2中的所有受试者将继续跟踪安全性和耐受性、肿瘤进展和总体存活。肿瘤进展或响应终点使用神经肿瘤学标准中的放射学评估(radiologicassessmentinneuro-oncologycriteria)(rano)如本文所述评估。用研究药物治疗继续,直至确认肿瘤进展、不可接受的毒性或如本文所述的其它终止标准,无论哪个首先到来。研究阶段本研究包括三个阶段:筛选、治疗(群1、1b和群2),和随访。筛选阶段–筛选阶段开始于确立受试者的初步资格和签署知情同意书(icf)。受试者使用交互式语音应答系统(interactivevoiceresponsesystem)(ivrs)登记。治疗阶段–治疗阶段开始于随机呼叫至ivrs。将群1和群2中的受试者基于研究群随机分配至治疗组之一。群1b中的受试者分配为组n+i_1b。治疗分配3个工作日内,受试者将接受第一个剂量的研究药物。组n(纳武单抗单一疗法)将每两周接受纳武单抗3mg/kgiv。组n+i(纳武单抗+伊匹单抗)将每3周接受纳武单抗1mg/kgiv组合伊匹单抗3mg/kgiv持续4剂量,然后每两周纳武单抗3mg/kgiv(仅群1)。组n+i_1b(纳武单抗+伊匹单抗)将每3周接受纳武单抗3mg/kgiv组合伊匹单抗1mg/kgiv持续4剂量,然后每两周纳武单抗3mg/kgiv(仅群1b)。组b(贝伐单抗)群2将每2周接受贝伐单抗10mg/kg。不良事件评估在整个研究的每一次就诊时记录。使用eortcqlq-c30和bns20和eq-5d的生命质量评估在第1周第1天完成。所有的实验室检验和生命体征在研究药物给药之前收集,包括,但不限于,伴随差异的cbc、ldh、ast、alt、alp、t.bili、bun或血清尿素水平、肌酸酐、ca、mg、na、k、cl、葡萄糖、淀粉酶、脂肪酶、伴随反射性游离t4和游离t3的tsh。还收集pk、免疫原性和生物标志血液样品。研究药物给药在一些情况下由于毒性推迟。治疗的受试者由研究者根据rano标准评估响应。肿瘤评估在第一次剂量之后第6周(±1周)结束时、第12周(±1周)结束时开始进行,并每8周(±1周)继续直至疾病进展或治疗终止,无论哪个后来发生。治疗的受试者由研究者根据nano量表评估神经功能(仅群2)。评估在第一次剂量之后第6周(±1周)结束时、第12周(±1周)结束时开始进行,并每8周(±1周)继续直至疾病进展或治疗终止,无论哪个后来发生。治疗的受试者由研究者根据cogstate评估评价神经认知功能(仅群2)。评估在筛选、第1周、第13周、第21周、第45周、第69周和治疗终止(如果距先前的cogstate评估>4周)时进行。当受试者经历确认的肿瘤进展、不可接受的毒性或其它终止标准时,无论哪个先发生,治疗阶段结束。随访阶段–随访阶段在决定终止受试者的研究疗法时开始(不再用研究疗法进一步治疗)。两次随访就诊包括收集pk/免疫原性样品,并将生命质量问卷完成。由于除肿瘤进展之外的原因终止治疗的受试者继续进行肿瘤评估,从第一次剂量之后第6周(±1周)结束时、第12周(±1周)结束时开始,然后每8周(±1周)进行直至疾病进展或撤回同意。所有放射学测定的疾病进展在最初评估放射学进展之后大约12周通过额外的确认性mri扫描确认。研究者视医疗情况获得额外的随访mri扫描。跟踪受试者的药物相关毒性,直至这些毒性解决,回至基线,或认为不可逆转。所有不良事件将在最后剂量之后记录最少100天。完成前两次随访就诊后,每3个月跟踪受试者的存活。研究群体研究群体包括具有组织学上确认的who等级iv恶性神经胶质瘤(gbm或神经胶质肉瘤)诊断的>18岁的受试者。群体包括先前接受用至少放射疗法和替莫唑胺的一线治疗的受试者。按照rano标准通过在随机化21天内进行的活检诊断或对比增强mri具有记录的第一次gbm复发的受试者选作研究群体。如果第一次gbm复发通过mri记录,那么先前的放射疗法结束后至少12周的间隔是需要的,除非i)组织病理学确认复发肿瘤,或ii)放射疗法治疗区域外部mri的新的增强。手术切除之后随机化之前所有受试者需要等待至少28天并且显示完全恢复(即,无进行中的安全性问题)。最后给予任何其它gbm治疗后受试者要等待至少4周。受试者需要具有70或更高的karnofsky性能状态和至少12周的预期寿命。为了参与群1或1b,受试者需要在随机化之前具有至少一个满足下列标准的可测量的gbm病变:i)对比增强和清晰界定的二维可测量的边缘,和ii)至少两个垂直直径测量>10mm×>10mm。mri测量不包括手术腔、囊肿或坏死区域。受试者禁止用任何用于治疗gbm的药物或其它研究药剂(即,化学疗法、激素疗法、免疫疗法、放射疗法)和贝伐单抗治疗禁忌的任何药物伴随治疗。如果受试者具有一次以上的gbm复发、具有颅外转移或软脑膜疾病,或已经诊断有继发性gbm(即,从低等级散布星形细胞瘤或间变性星形细胞瘤进展的gbm),将其从该研究排除。乙肝病毒表面抗原(hbvsag)检验阳性、可检测的丙肝病毒核糖核酸(hccrna)表明急性或慢性感染或具有已知的人免疫缺陷病毒(hiv)检验阳性或获得免疫缺陷综合征(aids)历史的受试者也从该研究排除。另外,受试者由于任何下列原因排除:a)任何严重或不受控的医学病症,其在研究者的意见中,可增加与研究参与或研究药物给予相关的风险、损伤受试者接受方案疗法的能力或干扰研究结果的解释;b)具有活性的、已知或疑似的自身免疫疾病的受试者。具有白癜风、i型糖尿病、仅需要激素替代的自身免疫病况引起的残余甲状腺功能减退、不需要慢性和全身性免疫抑制治疗的银屑病或在缺乏外界触发物下预期不复发的病况的受试者允许登记;c)先前用除标准放射疗法(即,局灶定向放射)之外的任何疗法的放射疗法;d)在随机化时需要逐步上升的或长期超生理学剂量的皮质类固醇以控制其疾病的受试者排除;e)先前用卡莫司汀糯米纸(wafer)治疗,除了当作为一线治疗并且在随机化前至少6个月给予时;f)先前的贝伐单抗或其它vegf或抗血管形成治疗(仅群2);g)先前用pd-1或ctla-4靶向疗法治疗;h)在基线mri扫描上>等级1cns出血的证据;i)在第一次研究治疗的28天内不适当控制的高血压(定义为收缩压>150mmhg和/或舒张压>100mmhg);j)先前的高血压危象、高血压性脑病、可逆性后部白质脑病综合征(rpls)历史;k)先前的胃肠道憩室炎、穿孔或脓肿历史;l)临床显著的(即,活性的)心血管疾病,例如研究登记前<6个月的脑血管事故、研究登记前<6个月的心肌梗死、不稳定型心绞痛、纽约心脏学会(newyorkheartassociation)(nyha)等级ii或更大的充血性心力衰竭(chf),或不受药物治疗控制的或潜在干扰方案治疗的严重心律失常;m)身体/神经学检查时与癌症不相关的中枢神经系统疾病(例如,癫痫)的历史或证据,除非通过药物治疗或潜在干扰方案治疗适当控制;n)开始研究治疗前6个月内显著的血管疾病(例如,需要手术修补的主动脉瘤或最近的动脉血栓形成)。任何先前的静脉血栓栓塞>ncictcae等级3;o)随机化之前1个月内肺出血/咯血>等级2(定义为每次发作>2.5ml鲜红血液)的历史;p)遗传性出血素质或处于出血风险中的显著凝血病(即,在缺乏治疗性抗凝时)的历史或证据;q)当前或最近(研究登记10天内)的抗凝剂使用,其在研究者的意见中,将使受试者处于显著的出血风险中。抗凝剂的预防性使用是允许的;r)第一次研究治疗前28天内手术程序(包括开放活检、手术切除、伤口修整或牵涉进入体腔的其它较大手术)或显著的创伤损伤,或预期在研究过程期间需要较大手术程序;s)小手术程序(例如,在第一次研究治疗7天内立体定向活检、在第一次研究治疗2天内放置血管通路装置);t)随机化前6个月内颅内脓肿历史;u)随机化前6个月内活动性胃肠道出血历史;v)严重的未愈创伤、活动性溃疡或未治疗的骨折;和/或w)不能(由于存在的医学病况,例如,起搏器或icd装置)或不愿进行头部对比增强mri的受试者。终止标准如果任何不响应局部治疗并且在再治疗期内不改善至等级1严重性或需要全身性治疗的等级2药物相关葡萄膜炎或眼痛或视力模糊,用纳武单抗和/或伊匹单抗治疗必须永久终止。如果任何等级3非皮肤、药物相关不良事件持续>7天,治疗也将终止,对于药物相关实验室异常、葡萄膜炎、肺炎、支气管痉挛、腹泻、结肠炎、神经毒性、超敏反应和输注反应,下列例外:(a)任何持续时间的等级3药物相关葡萄膜炎、肺炎、支气管痉挛、腹泻、结肠炎、神经毒性、超敏反应或输注反应需要终止。(b)等级3药物相关实验室异常不需要治疗终止,除了:(i)>7天或与出血相关的等级3药物相关血小板减少症需要终止(ii)满足下列标准的任何药物相关肝功能检验(lft)异常需要终止:ast或alt>8xuln总胆红素>5xuln并发的ast或alt>3xuln和总胆红素>2xuln如果任何等级4药物相关不良事件或实验室异常,治疗也可终止,除了不需要终止的下列事件:(a)与胰腺炎的症状或临床表现不相关的等级4淀粉酶或脂肪酶异常。推荐与等级4淀粉酶或脂肪酶异常的bms医疗监护者协商。(b)与临床后遗症不相关并且在其发作的72小时内用补充/适当管理校正的孤立的等级4电解质失衡/异常。如果任何给药中断从最后剂量持续>6周,治疗将终止,下列除外:(a)给药中断以允许延长的类固醇逐渐减少(tapers)以管理药物相关不良事件是允许的。在给药中断持续>6周的受试者中重新开始治疗之前,必须咨询bms医疗监护者。肿瘤评估应按照方案继续,即使给药中断。(b)如果由bms医疗监护者批准,由于非药物相关原因发生的从最后剂量给药中断>6周可为允许的。在给药中断持续>6周的受试者中重新开始治疗之前,必须咨询bms医疗监护者。肿瘤评估应按照方案继续,即使给药中断。如果在研究者的判断中,任何不良事件、实验室异常或并发疾病将使继续纳武单抗或伊匹单抗给药的受试者面临实质临床风险,则治疗将终止。另外,根据更新的贝伐单抗包装说明书,用贝伐单抗治疗必须永久终止。如果受试者显示等级3或等级4症状(例如,严重反应),治疗也将终止。等级3症状包括延长的症状(即,不迅速响应症状的药物治疗和/或短暂中断输注)、最初改善之后症状复发或其它临床后遗症(例如,肾损伤、肺浸润)指示的住院治疗。等级4包括指示的威胁生命的症状或增压剂或通气支持。当确认的放射学进展或临床进展时研究治疗必须终止,无论哪个首先发生。放射学进展或临床进展的细节在以下描述:gbms标准治疗(包括放射疗法和替莫唑胺)可在无任何治疗改变而最终消退的受试者子集中导致肿瘤增强短暂升高(假性进展)。假性进展可难以与真肿瘤进展区分并且可对患者管理具有重要暗示。一些证据也表明用免疫系统刺激剂治疗的一些受试者在显示临床目标反应和/或稳定疾病之前也发展表观疾病进展(按照常规响应标准)。该现象在纳武单抗1阶段研究中大约10%的受试者中观察到,并且对于伊匹单抗单一疗法也有报道。为了研究药物治疗的过早终止降至最低和区分假性进展与进展性疾病,最初满足疾病进展的放射学标准的受试者可继续接受研究药物治疗,直至用大约12周之后进行的mri确认进展。为了在评估最初的放射学进展之后继续研究治疗,下列标准必须满足:(a)如研究者所测定的认为受试者显示临床益处。(b)受试者耐受研究药物治疗。具有确认的进展(初始评估的进展之后大约12周)的受试者将终止研究药物治疗并进入研究的随访/存活阶段。如果进展确认,那么疾病进展的日期将为受试者满足进展标准的第一个日期。在其中放射学进展不能与假性进展区分并且研究者的意见为手术切除以获得肿瘤组织用于组织病理学在受试者的最佳利益中的那些情况下,手术切除可在与bms医疗监护者协商之后进行。肿瘤活检样品(块或载片)必须交由神经病理学家中心评审以使进展相对于治疗相关变化的组织病理学评估中的任何观察者间偏差最小化。如果肿瘤病理学确认进展,然后按照方案终止标准受试者将终止研究药物治疗,并且进展的日期将为第一次怀疑的日子。如果肿瘤病理学显示治疗相关变化并且不确认疾病进展,受试者可继续研究药物治疗。切除之后的mri在治疗继续之前是需要的。受试者然后将按照治疗时间表继续所有的进行中的治疗肿瘤评估。在其中放射学进展不能与假性进展区分并且受试者经受活检或诊断性手术切除以获得肿瘤组织用于组织病理学分析的那些情况下,代表性的肿瘤组织样品将在地方评审并交由神经病理学家中心评审。如果中心和地方对进展与治疗相关变化(假性进展)的神经病理学测定之间存在不一致,那么将进行第二个中心神经病理学评审并用作组织病理学测定的最终判定。组织病理学的中心评审将对受试者治疗组分配盲目。关于递交肿瘤组织用于中心神经病理学评审的需求,具体说明将提供给研究地点。给药信息组n(纳武单抗)和组n+i(纳武单抗和伊匹单抗)和组b(贝伐单抗)的给药方案和时间表在表1、表2、表3和表4中详述。当纳武单抗和伊匹单抗在同一天给予时,对于每一输注,使用单独的输注袋和过滤器。纳武单抗首先给给予。第二次输注常常为伊匹单抗,并且其不早于完成纳武单抗输注后30分钟开始。表1.组n纳武单抗单一疗法的给药时间表表2.组n+1(第1-12周)纳武单抗和伊匹单抗组合的给药时间表表3.组n+1(第13周和之后)纳武单抗+伊匹单抗组合的给药时间表表4.组b(贝伐单抗单一疗法)的给药时间表给药窗口组n+i(第1-12周)受试者以在剂量之间不少于19天和预定给药日期之后不超过3天给药。3天窗口之后给予的剂量认为是剂量延迟。剂量之间最大42天的延迟是允许的。如果给药延迟,纳武单抗和伊匹单抗二者一起延迟。如果给药在延迟后恢复,纳武单抗和伊匹单抗二者在同一天恢复。给药窗口组n、组b和组n+i(第13周和之后)受试者以在剂量之间不少于12天和预定给药日期之后不超过3天给药。3天窗口之后给予的剂量认为是剂量延迟。剂量之间最大42天的延迟是允许的。研究评估和程序在表5中描述。具体地,筛选评估在表5a中描述;纳武单抗(n)和贝伐单抗(b)组的在研评估在表5b中显示;纳武单抗+伊匹单抗(n+i)组的在研评估在表5c中描述;随访评估在表5d中描述。功效评估头部mri所有受试者接受功效评估,在第7周第1天、第13周第1天,然后每8周(±1周)一次脑对比mri。mris在每次预定就诊的±7天进行。按照医学指示研究者将获得更频繁的随访mri扫描。对临床管理和研究者评估的疾病进展的研究期间,使用肿瘤测量的局部放射学评估。疑似放射学疾病进展的情况通过在进展的最初放射学评估之后大约12周进行的mri确认。安全性评估在基线处,将获得医疗史以捕获相关潜在病况。基线检查包括体重、身高、karnofsky性能状态、bp、hr、体温、12导联ecg以及静息时和用力后通过脉搏血氧测定法的氧饱和。基线体征和症状为在随机化之前14天内评估的那些。并发药物治疗将从随机化前14天内贯穿整个研究治疗期收集。基线当地实验室评估在随机化之前14天内进行,包括:cbcw/差示、anc、血小板、hgb,化学组,包括alt、ast、总胆红素、碱性磷酸酶)、bun或血清尿素水平、肌酸酐、ca、mg、na、k、cl、ldh、葡萄糖、淀粉酶、脂肪酶、tsh、游离t4、游离t3以及hepb和c检验(hbvsag、hcv抗体或hcvrna)。对wocbp的妊娠检验(本地进行)必须在基线时在初始给予研究药物之前24小时内进行。若地方性法规需要,hiv检验也必须进行。如果受试者接受过任何研究药物,将评估其安全性。毒性评估将在治疗阶段和安全性随访阶段期间继续。不良事件和实验室值将根据nci-ctcae版本4.0分级。研究中的体重、karnofsky性能状态和生命体征将在每次研究中就诊时在给药之前评估。生命体征将也按照护理制度标准在给药之前、期间和之后获取。静息时和用力后通过脉搏血样测定法的氧饱和将在每次研究中就诊时在给药之前评估。对于随机化至贝伐单抗的受试者,尿分析(试纸)将在给药之前72小时内获得。将记录纳武单抗和伊匹单抗输注以及贝伐单抗给予的开始和停止时间。身体检查如临床指示的进行。如果从最后检查以来存在任何新的或恶化的临床显著变化,在适当的非严重或严重不良事件页报告变化。额外的测量,包括非研究需要的实验室检验,将如临床指示或遵守地方性法规进行。如果临床指示,将获得治疗中的12导联ecg。实验室毒性(例如,疑似的药物诱导的肝脏酶提高)将在随访阶段期间经由现场/本地实验室监测,直至所有研究药物相关的毒性解决、返回至基线或认为不可逆。通过脉搏血氧测定法的氧饱和将在每一剂量纳武单抗之前和在受试者具有任何新的或恶化的呼吸道症状的任何时间获得。静息时的读数将在每一时间点获得。如果受试者显示脉搏血氧测定法变化或与可能的肺不良事件一致的其它肺相关体征(例如,缺氧、发烧)或症状(例如,呼吸困难、咳嗽)变化,受试者将立即评估以排除肺毒性。尿分析应在给药之前72小时内对于所有受试者获得。尿分析将在治疗时仅对于随机化至贝伐单抗的受试者收集。具有2+或更大蛋白尿试纸读数的受试者必须在给药之前经受24小时收集的进一步评估。贝伐单抗必须维持≥2克蛋白尿/24小时并且当蛋白尿<2gm/24小时时可重新开始。治疗应在具有肾病综合征的受试者中终止。一些先前提及的评估可不作为ecrf中的数据捕获。其意在由治疗医生用作安全性监测。额外的检验或评估可按临床需要或在制度或地方性法规需要时进行。用于研究的成像评估所有受试者将在随机化之前21天内接受安全性、肿瘤测量和头体积磁共振成像(mri)。参见表5a。对于组n和组b(群2),对比增强的mri将在第7周和第13周的第一天以及然后每8周(+/-1周)进行。参见表5b。对于组n+i,对比增强的mei在第7周和第13周的第一天以及然后每8周(+/-1周)进行。参见表5c。对于在所有受试者中随访评估,对于在研究治疗中不进展的受试者,包括开始后续抗癌症疗法的受试者,需要肿瘤评估。在随访评估中,肿瘤评估在第6和12(+/-1)周结束时然后其后每8周(+/-1周)获得。参见表5d。按照医疗指示,研究者可获得更频繁的随访mri扫描。来自该研究的所有放射学成像将递交到中心成像核心实验室用于储存并且可由独立放射学评审委员会(independentradiologyreviewcommittee)(irrc)如资助者所确定的评审。不与方案目标直接相关的潜在临床关联的任何偶然发现应由研究调查者按照标准医学/临床判断评估和处理。为了安全性和功效阅读目的,研究地点将保留对成像结果的本地访问。研究调查者将视临床情况评审本地mri结果以确保及时处理任何潜在出现的临床表现。从基线扫描的临床显著的放射学发现或变化将编码为不良事件或严重不良事件。功效评估研究的主要功效测量为总体存活(os)。os定义为随机化日期与由于任何原因引起的死亡的日期之间的时间。os在受试者服用研究药物时连续和在研究的存活随访阶段期间经由亲自或电话联系每3月跟踪。研究者评估的肿瘤响应基于公布的rano标准。肿瘤评估如上文在研究的成像评估中显示的进行。放射学响应通过比较预治疗基线和治疗中的mri扫描评估。放射学进展在预治疗基线时或开始研究药物治疗后通过使用最小肿瘤测量测定。完全响应需要:所有增强的可测量的和不可测量的疾病完全消失持续至少4周;无新病变;稳定或改善的非增强(t2/flair)病变;患者必须远离皮质类固醇(或仅用生理替代剂量);和临床稳定或改善。仅具有不可测量疾病的患者不能具有完全响应;最佳响应可能为稳定疾病。部分响应需要:与基线相比所有可测量的增强病变的垂直直径的乘积总和>50%降低持续至少4周;无不可测量疾病进展;无新病变;与基线扫描相比用相同或更低剂量皮质类固醇稳定或改善的非增强(t2/flair)病变;扫描评估时的皮质类固醇剂量应不大于基线扫描时的剂量;和临床稳定或改善。仅具有不可测量的疾病的患者不能具有部分响应;最佳响应可能为稳定疾病。稳定的疾病需要:不符合完全响应、部分响应或进展;与基线扫描相比用相同或更低剂量皮质类固醇稳定的非增强(t2/flair)损伤。如果皮质类固醇剂量由于新症状和体征增加而在神经成像上未确认疾病进展,并且后续随访成像显示该皮质类固醇增加由于疾病进展而需要,认为显示稳定疾病的最后扫描将是当皮质类固醇剂量等于基线剂量时获得的扫描。进展通过任何下列定义:与基线(如果无降低)或最佳响应时相比,用稳定(包括不用皮质类固醇的受试者)或增加剂量的皮质类固醇,增强病变的垂直直径的乘积总和>25%增加;与不是由共病事件(例如,放射疗法、脱髓鞘、缺血性损伤、感染、癫痫、术后变化或其它治疗效果)引起的基线扫描或疗法开始后最佳响应相比,用稳定或增加剂量的皮质类固醇t2/flair非增强病变的显著增加;任何新病变;不可归因于除肿瘤以外的其它原因(例如,癫痫、药物治疗不良事件、治疗并发症、脑血管事件、感染等)的明显的临床恶化或皮质类固醇剂量变化;由于死亡或情况恶化未能返回评估;或不可测量疾病的明显进展。nano评估神经功能使用神经肿瘤学的神经学评估(theneurologicassessmentinneuro-oncology)(nano)的总体分数评估,其由研究者在研究时给予。nano为用于具有脑肿瘤的受试者的客观、迅速、用户友好和可定量的九个主要域(domain)的评估。域包括:步态、力量、共济失调、感觉、视野、面部力量、语言、意识水平、行为和总体。为每一域评定一个0-3的量表等级,其中0代表正常,3代表最坏的严重性。如果由于先存病况、共病事件和/或并发的药物治疗不能准确评估,将给定的域评定为不可评估等级。评估基于常规诊室就诊期间进行的直接观察/检验。nano量表由研究者或指定的研究医生在第1周第1天给药之前以及然后与每一mri一起完成(但在评审mri扫描结果之前完成)。不良事件不良事件(ae)定义为在给予研究的(医药)产品的临床研究受试者中的任何新的不良医疗事件或先存医疗病况的恶化,并且不一定与该治疗具有因果关系。因此ae可为与使用研究的产品暂时相关的任何不利和非故意的体征(例如异常实验室发现)、症状或疾病,无论是否认为与研究的产品相关。与研究药物的因果关系由医生确定并且应用于评估所有不良事件(ae)。因果关系可为下列之一:(a)相关:研究药物给予与ae之间存在合理的因果关系。(b)不相关:研究药物给予与ae之间不存在合理的因果关系。术语“合理的因果关系”意指有证据提示因果关系。不良事件可自发报告或在开放式提问、检查或评估受试者期间引出。(为了防止报告偏倚,应关于一个或多个ae的具体发生受试者提问。)严重不良事件严重不良事件(sae)为任何不良医疗事件,其在任何剂量时:(a)导致死亡(b)威胁生命(定义为其中受试者在该事件时处于死亡风险中的事件;其并非指假设如果更严重可能导致死亡的事件)(c)需要住院治疗或导致现有住院治疗延长(参见下文注释)(d)导致持续或显著的失能/无力(e)为先天异常/出生缺陷(f)为重要的医疗事件(定义为可能不立即威胁生命或导致死亡或住院治疗,但基于适当的医疗和科学判断,可危害受试者或可需要干预[例如,医药、手术]以防止上述定义中列出的其它严重结果之一的医疗事件。)这样的事件的实例包括,但不限于,在急诊室或在家用于过敏性支气管痉挛的强力治疗、不引起住院治疗的恶血质或抽搐。潜在的药物诱导的肝损伤(dili)也认为是重要医疗事件。感染剂(例如,病原性或非病原性)经由研究药物的疑似传播为sae。尽管按照监管定义,妊娠、过量用药、癌症和潜在的药物诱导的肝损伤(dili)不总是严重,这些事件必须作为sae处理。认为与研究疗法相关的研究终点的任何组分(例如,死亡为终点,如果死亡由于过敏反应发生,过敏反应必须报告)应报告为sae。在bms临床研究中下列住院治疗不认为是sae:(a)在急诊室或其它医院部门<24小时的就诊,其不导致入院(除非认为是重要的医疗或威胁生命的事件)(b)选择性手术,签署同意之前计划的(c)按照计划的医疗/手术程序方案入院(d)由于健康状态基线/趋势需要入院的常规健康评估(例如,常规结肠镜检查)(e)除医治健康不佳之外的和进入研究之前计划的医疗/手术入院。适当的记录在这些情况下是需要的。(f)不影响健康状态并且不需要医疗/手术干预的另一种生活情况遇到的入院(例如,缺乏住房、经济上的不足、看护者暂时休息、家庭情况、管理原因)(g)在缺乏任何其它sae下为了给予抗癌疗法入院生物标志评估生物标志评估的原理和目的先前用伊匹单抗的研究显示cd4+和cd8+细胞中增加的增殖和极化标志表达、cd4+t细胞上减少的ccr7和il-7r以及cd8+t细胞中上调的颗粒酶b可充当伊匹单抗作用的药效指示剂。增加的活化标志icos和脱中胚蛋白(eomes)分别与较少的ae和不太有利的结果显著相关,但在该分析中基线提高的eomes表达似乎预测有利的无复发存活。icos潜在地可为ctla-4阻断后产生的cd4+t细胞反应的有用标志。人白细胞抗原(hla-dr)表达也可潜在地充当t细胞标志。先前的研究也已经显示治疗后第3周时肿瘤中免疫相关基因例如cd8a、gzma、lck、cxcl-9、-10、-11和cxcr3的表达与总淋巴细胞浸润、临床益处和总体存活有关。初步结果提示高预先存在的免疫活性有利于对伊匹单抗治疗的临床响应。外周血和肿瘤组织将在治疗之前收集。外周血样品也将在治疗中选择的时间点收集。如果活检或手术切除在进展或疑似进展时进行,肿瘤样品(块或载片)应递交用于分析。如果生物标志样品吸出但研究药物未给予,样品将保留。每一测定系统的详细描述在下文描述并测量药效评估的时间表。在研究药物不给予时的时间点的生物标志取样为任选的。可溶性生物标志在该研究中血清样品在基线时、治疗期间或之后从登记在试验上的受试者收集,以鉴定对结果(响应、无进展存活和总体存活、毒性)具有预后和预测价值的潜在生物标志。来自该研究的初步结果将告知对3阶段功效研究的估计。可溶性因子,例如细胞因子、趋化因子、可溶性受体和肿瘤抗原的抗体将被表征并通过免疫测定在血清中定量。分析可包括,但不一定限于,可溶性cd25、可溶性pd-1、可溶性lag-3和cxcl-9。收集的血清样品将也用于评估用单一疗法和组合疗法治疗之后引发的肿瘤抗原特异性反应,以探查哪些抗肿瘤抗体与临床响应最相关。对癌症检验抗原的抗体水平将通过多路测定和酶联免疫吸附测定(elisa)评估。免疫表型分型外周血单核细胞(pbmc)制备物中特定淋巴细胞子集的比例和t细胞共刺激标志的表达水平将通过流式细胞术定量。分析可包括,但不一定限于,t、b和nk细胞的比例、粒细胞、记忆和效应t细胞子集的比例和pd-1、pd-l1、其它b7家族成员、icos和ki67的表达水平。离体功能测定为了探究是否单一疗法和/或组合疗法将恢复t细胞活化和功能,外周血单核细胞(pbmcs)将被分离和冷藏保存。将进行效应t细胞功能状态的测定,包括但不限于,用于干扰素-γ(ifn-γ)和cd107的测定。外周t细胞隔室对gbm癌干细胞的探查也将通过几种方法之一进行。这些方法可包括使用从永生化细胞系衍生的gbm癌干细胞再刺激外周血接着使用elispot测量效应细胞因子例如ifn-γ。或者,从受试者活检纯化的癌干细胞可用于使用外周血t细胞的离体溶细胞测定中。外周血基因表达与对纳武单抗单一疗法和纳武单抗/伊匹单抗组合疗法的响应相关的基因的表达水平将通过分子方法例如在全血样品中通过微阵列的affymetrix和/或定量反转录聚合酶链反应(rt-pcr)分析而定量。分析可包括,但不一定限于,与免疫相关途径例如t细胞活化和抗原处理及呈递有关的基因。t细胞库分析外周t细胞隔室的低多样性已经显示在转移性乳腺癌中与差的总体存活相关。免疫肿瘤学中长期存在的理论提示与幼稚和耐受t细胞的偏斜库(skewedrepertoire)相比,多样化和活化的免疫环境更擅长于根除肿瘤。为了探查多样化的t细胞库是否预测对治疗的响应,下一代高通量dna测序将在从外周血和肿瘤组织分离的dna上进行,以定量单一疗法和组合疗法之前、期间或之后的t细胞库组成。肿瘤样品基于肿瘤的生物标志测量肿瘤活检样本将在用纳武单抗单一疗法、纳武单抗加伊匹单抗组合疗法或贝伐单抗治疗之前从同意的受试者获得,以表征免疫细胞群体和选择的肿瘤标志的表达。存档的活检块或载片或新鲜活检必须在随机化之前可用于递交。如果肿瘤组织不可用,请联系医疗监护者以讨论受试者在方案中的可能包含。研究治疗之前的新鲜活检收集对于具有可接近的病变的受试者是优选的,但没有要求。治疗中的活检样品为任选的。如果可接近并且研究者认为安全,新鲜活检将提供用于生物标志分析,并且应优先于递交存档的样品。如果新鲜活检不能获得并且如果存档的组织满足如下所述的定义标准,存档的治疗前活检是可接受的。(a)存档的活检(块或载片)必须包含肿瘤组织;(b)如果存档的块不可用,10个或更多个包含肿瘤的载片对于探查用途是可用的。只要可能,存档的肿瘤样品应从受试者已经完成其它全身性治疗(包括用替莫唑胺治疗)之后和随机化之前的时间点获得。活检样品可用于下列评估:肿瘤浸润性淋巴细胞(tils)和肿瘤抗原的表征免疫组织化学(ihc)将用于评估免疫浸润的数目和组成,以便定义在福尔马林固定的石蜡包埋的(ffpe)暴露于治疗之前和之后的肿瘤组织中存在的免疫细胞子集。这些ihc分析将包括,但不一定限于,下列标志:cd4、cd8、foxp3、pd-1、pd-l1和pd-l2。也将进行癌干细胞经由ihc的分型以评估活检中癌干细胞的表型、位置和密度。在其中新鲜肿瘤在治疗之前和/或治疗中可用的情况下,可从肿瘤和间质细胞分开和分离til。分离的til可用于评估基因表达、表型和免疫细胞功能。可进行技术例如til的下一代测序和流式细胞术以表征表型、功能和特异性。t细胞库的表征如上所述,dna测序将在治疗前和治疗后的肿瘤组织上进行以评估t细胞库的组成。dna将从ffpe肿瘤块或从rnalater或同等制备物分离。基因表达分析在rnalater或同等固定剂中收集的肿瘤活检将通过affymetrix基因阵列技术和/或定量实时聚合酶链反应(qpcr)检查mrna基因表达以检测所选择的免疫相关基因的表达。肿瘤分型、突变分析和肿瘤抗原谱分析来自肿瘤样品的rna和dna将使用全外显子组和转录组测序分析以测定相对于正常宿主组织,例如邻近的非转化细胞或pbmc,给定样品中存在的突变数目。检测到的突变将使用预测算法,例如netmhc分析其结合mhci和mhcii蛋白的能力。评估肿瘤突变结合mhc分子的能力将提供这些突变用作识别免疫系统的抗原并且为潜在的排斥抗原的证据。肿瘤样品收集细节新鲜活检:新鲜活检在基线时应优先于存档的样品并且在治疗中强烈推荐。从骨转移获得的肿瘤样品认为对于pd-l1检验不可接受,因为pd-l1测定不包括脱钙步骤。对于其中可用肿瘤组织仅来自骨转移病变的任何情况,请与研究医疗监护者进一步讨论。活检样品应为切除的、切口或使用机构内利用的计量注射针的中心针。一般而言,16或18计量注射针用于中心活检。推荐将样品固定在10%中和缓冲的福尔马林中24-48小时。肿瘤组织样品不应在在福尔马林中运输,因为在运输期间固定温度和长度不能控制。如果递交载片,推荐的组织切片厚度为4微米并且载片必须带正电。载片应在2-8℃冷藏运输。样品出货应包括完成的需求单,包括收集日期、收集方法、原发/转移、位置、固定条件和如果可得,病理学报告的拷贝。如果获取新鲜活检,推荐至多4个中心活检。在该程序时强烈推荐病理学家对活检质量的评估。从这些活检获得的肿瘤组织将以下列优先次序分为三个方式:至福尔马林中用于固定和石蜡包埋,在rnalater中用于rna/dna提取和制备用于肿瘤浸润淋巴细胞(til)分离。研究者,与放射工作人员协商,必须确定与程序相关的风险的程度并且发现其可接受。活检可用局部麻醉或清醒镇静进行。应遵照活检安全操作的制度指南。可进行切除活检以获得肿瘤活检样品。不应进行需要全身麻醉的侵入性程序以获得活检样本。然而,如果手术程序为了临床指示进行,在受试者同意下过量肿瘤组织可用于研究目的。存档的活检:对于pd-l1状态评估和其它生物标志评估,需要最少1个福尔马林固定的石蜡包埋的(ffpe)肿瘤组织块(优选)或最少10个ffpe未染色的切片。表6.生物标志取样时间表a生物标志取样在给药研究药物之前发生并且可距预定时间+/-2-5天发生。b肿瘤活检在治疗之前是强制的。如果最近的(如方案中定义)存档活检在筛选时不可用,新鲜活检将在治疗之前的任何点获取。登记时肿瘤活检不可用的受试者关于可能的包含必须与医疗监护者讨论。c任选治疗中和进展时的活检,并且可由研究者自行判定获取d来自确认进展的受试者的样品是任选的e对于单一疗法或组合疗法在非研究药物给药日的生物标志样品是任选的。获得、处理、标记、操作、储存和运输样本的详细说明将在研究开始时在单独的程序手册中提供。登记在研究中的患者的人口统计和基线特征见表7。表7.人口统计和基线特征。实施例2群1数据的临床评审群1和1b中提议的纳武单抗和伊匹单抗给药方案为基于来自在其它肿瘤类型中使用纳武单抗和伊匹单抗的安全性和耐受性数据。尽管提议的给药方案预期在具有gbm的受试者中耐受,本研究仍在开始比较纳武单抗单一疗法与贝伐单抗的功效研究(群2)之前最初包括两个安全性导入群(群1和1b)。将大约10个具有复发gbm的受试者随机化至群1中两个研究的治疗组(组n和组n+i)的每一个。至多20个具有复发gbm的受试者将在群1b中(组n+i_1b)治疗。治疗组的耐受性和安全性在每组的所有受试者完成4剂量或在完成4剂量之前终止给药后测定。超过4剂量的耐受性也可考虑在内。用于推进至群2的耐受性标准基于在安全性导入群中导致永久终止的药物相关不良事件,并且包括以下:如果在给定治疗组中不超过三分之一的受试者在完成4剂量之前由于治疗相关不良事件永久终止研究药物治疗,那么该剂量群将认为是耐受的并且在群2中可进行登记;如果在治疗组中超过三分之一的受试者在完成4剂量之前由于治疗相关不良事件永久终止研究药物治疗,那么该治疗组的安全性和耐受性将在随机化任何额外的受试者之前用dmc评审。赞助者将做出决定是否继续登记或推进任一治疗组进入群2中。在群1中用纳武单抗单一疗法治疗满足上文详细说明的方案预先设定的安全性和耐受性概况,以推进至在群2中对贝伐单抗的随机化研究。患者安排见表8。无接受纳武单抗单一疗法的患者由于药物毒性终止治疗。在单一疗法或组合疗法组中不存在由于药物毒性引起的死亡。截止时(2015年9月9日),纳武单抗单一疗法组中的一个患者在治疗17.5个月之后继续接受纳武单抗。表8.患者安排。研究者评估的按照rano标准的目标响应见表9。用纳武单抗单一疗法治疗的多数患者(6/10)经历稳定的疾病或更好。组合组中的4个患者达到稳定疾病的最佳响应。总体存活的探查分析见表10。ne:未评估。表9.研究者评估的按照rano标准的目标响应表10.总体存活的探查分析。实施例3群1:假性进展的临床病例实例67岁的白种女性受试者在2013年4月最初诊断患有右枕部gbm。受试者在2013年4月经历右颞部切除术,接着从2013年5月至7月同步放化疗以及从2013年5月至8月用依维莫司和替莫唑胺治疗。受试者在2014年3月经历第一次gbm复发。将该受试者随机化至纳武单抗3mg/kg治疗组,在2014年4月开始治疗。受试者接受10剂量纳武单抗3mg/kg。gbm的疑似进展通过mri观察到。在基线时,gbm病变测量为12mmx10mm。治疗之后,在第43天,病变测量为20mmx17mm,在第73天,病变测量为20mmx40mm。治疗前受试者的mri图像(图5a和5b)以及5剂量纳武单抗后在图5c和5d中显示。5剂量纳武单抗(3mg/kgq2w)之后的mri扫描显示增加的对比增强的颞叶病变和新的室周对比增强;报告视力下降。第43和73天的mri提示进展证据。切除肿瘤的组织病理学显示免疫浸润与治疗相关变化一致。将gbm切除以确定肿瘤是否进展或假性进展。切除肿瘤的组织学分析显示室周坏死组织和免疫细胞大量聚集(图6a-c);肿瘤内巨噬细胞和cd45阳性细胞聚集(图7a-c);cd45阳性细胞和cd3阳性细胞(图8a-c);以及切除的肿瘤组织内血管周围套袖和浸润细胞(图9a-c)。另外,cd45阳性细胞观察到沿肿瘤血管排列成行,如图10a-c中所示。该神经病理学与显著的治疗相关变化一致,并且受试者重新开始用纳武单抗3mg/kg治疗。患者接受治疗持续总共227天。患者在随机化后397天死亡。手术之后重新开始纳武单抗后患者在海马和右侧下丘脑具有不太清晰的疾病进展(在尸检时经组织学证明)。实施例4群1:部分响应的临床病例实例42岁的白种男性受试者在2013年10月最初诊断患有左颞gbm。受试者在2013年10月经历手术切除,并且切除的组织发现为mgmt甲基化的和egfrviii阳性。受试者从2013年11月至12月经历标准的局灶性脑化学疗法,接着在2014年2月经历两个周期的辅助替莫唑胺治疗。进展性恶化在2014年2月以及3月早期和晚期通过mri观察到,伴随增加的相对脑血容量(rcbv)。受试者在2014年3月31日经历第一次gbm复发。受试者然后用拉莫三嗪和阿普唑仑治疗。该受试者随机化至纳武单抗3mg/kg治疗组。根据rano标准受试者显示部分响应。在基线时,gbm病变测量为27mmx10mm。治疗之后,在第44天,gbm病变测量为26mmx9mm;在第85天,gbm病变测量为23mmx4mm。受试者的karnosky性能状态在基线时和在所有后续就诊时为90。治疗前、3剂量纳武单抗之后和用纳武单抗继续治疗之后两个较晚时间点的受试者的mri图像在图11中示出。实施例5群1组n+i:用纳武单抗(1mg/kg)+伊匹单抗(3mg/kg)治疗后的临床病例实例45岁的女性受试者在2014年2月12日接受第一个剂量的纳武单抗(1mg/kg)+伊匹单抗(3mg/kg)。受试者完成3个治疗周期,最后的剂量在2014年4月2日给予。治疗然后由于严重的糖尿病酮症酸中毒终止。额外的治疗中的ae,在不同的时间点,包括:等级2肺炎、等级4脂肪酶提高、等级3淀粉酶提高和等级1ast/alt提高。受试者的脑mri在2014年9月10日显示疾病进展。受试者临床上也恶化。受试者然后开始贝伐单抗单一疗法并且现在临床进行良好。纳武单抗单一疗法的爱心获得(compassionateaccess)已经被批准,并且治疗即将来临。57岁的女性受试者在2014年4月17日接受第一个剂量的纳武单抗(1mg/kg)+伊匹单抗(3mg/kg)。受试者在2014年5月15日(c2d8)发展严重的等级3谵妄,需要住院。所有传染性和代谢处理(workup)为阴性,eeg仅显示慢波。受试者在两天高剂量类固醇治疗之后恢复到基线。受试者然后在2014年6月19日转换成纳武单抗单一疗法。随后,受试者接受3剂量纳武单抗3mh/kg,最后的剂量在2014年7月17日给予。在2014年7月31日,给予第6剂量纳武单抗之前,受试者在其左侧报告等级2呼吸困难、疲劳和乏力。另外,受试者服用逐渐减少的剂量的强的松用于腹泻(20mg/天)。受试者的脑mri显示增强和flair信号的间隔增加。这些变化不可测量。按照受试者的要求治疗终止。2014年8月19日的重复脑mri显示临床恶化,左侧轻偏瘫以及增加的增强。受试者在2017年8月27日经历手术切除。对切除肿瘤组织的分析提示肿瘤进展。受试者脱离试验,当前仅用贝伐单抗治疗。受试者拒绝加入ccnu。受试者在该研究中的其它毒性包括:等级3脂肪酶无症状提高、等级2腹泻、等级2alt无症状提高和等级1ast提高。实施例6群1组n:用纳武单抗(3mg/kg)单一疗法治疗之后的临床病例实例67岁的女性受试者在2014年3月24日接受第一次剂量的纳武单抗3mg/kg单一疗法。受试者完成10剂量纳武单抗,最后的剂量在2014年11月5日给予。受试者的脑mri在2014年5月5日,三次治疗之后,显示按照rano疾病进展,特别是在手术腔周围和新的室周区。受试者同意超出进展的治疗并接受两次后续的输注,第4次治疗在2014年5月7日,第5次治疗在2014年5月21日。2014年6月4日,第6次输注之前,受试者呈现视野裁剪。脑mri显示在枕部区原发肿瘤进一步生长和在室周区的异常发现。治疗在那时不再给予,并且受试者在2014年6月12日手术切除。病理学评审显示在来自枕部区的样品中有活力的肿瘤,伴随浸润的t淋巴细胞。在同一区域存在显著的坏死(辐射坏死)。室周区显示仅坏死和纤维蛋白性渗出物(辐射坏死)和淋巴细胞的大量聚集,无肿瘤。受试者从手术恢复良好。脑mri在2014年7月10日,切除术后4周,不显示肿瘤生长。受试者然后重新开始纳武单抗单一疗法,在2014年7月15日接受第6剂量,2014年7月30日第7剂量。重新开始纳武单抗单一疗法之后大约1周,受试者报告恶化的神经病学症状(等级2),包括视野裁剪恶化。受试者在那时不在类固醇治疗中。脑mri显示在术后卧床中flair信号间隔增加和扩散边缘增强增加。存在与治疗变化一致的持续限制扩散。按照方案,治疗延迟。受试者开始服用地塞米松4mgbid,并且受试者的临床病况改善。脑mri在2014年8月28日显示在先前的mri中注意到的边缘增强的分辨率改善。受试者在2014年9月25日重新开始纳武单抗单一疗法,并将地塞米松治疗逐渐减量至3mg/天,无显著神经病学变化。受试者的病况将按照方案继续通过mri监测。实施例7群1b组n+i(1b):用纳武单抗(3mg/kg)+伊匹单抗(1mg/kg)治疗之后的临床病例实例46岁的男性受试者在2014年6月27日接受第一次剂量的纳武单抗(3mg/kg)+伊匹单抗(1mg/kg),在2014年7月18日第二剂量,在2014年8月11日第三剂量,和在2014年9月4日第四剂量。受试者进一步完成4个周期的纳武单抗单一疗法,最后的剂量在2014年11月4日给予。受试者非常好地耐受治疗,无副作用。受试者经历显著的运动和认知的临床改善。受试者的脑mri显示肿瘤尺寸的减小(按照rano稳定),尽管作为非常大的肿瘤开始。受试者用地塞米松,交替每天4和2mg。受试者的病况将按照方案继续通过mri监测。74岁的男性受试者在2014年7月9日接受第一次剂量的纳武单抗(3mg/kg)+伊匹单抗(1mg/kg),在2014年7月31日第二剂量,在2014年8月21日第三剂量,和在2014年9月11日第四剂量。受试者进一步完成3个周期的纳武单抗单一疗法,最后的剂量在2014年10月30日给予。治疗中的不良事件,在不同的时间点,包括:等级2皮疹和腹泻、等级2肺炎、等级1脂肪酶和alt提高以及轻度神经病。这些ae用高剂量类固醇治疗改善。受试者还接受甲泼尼龙32mg/day。受试者的脑mri在2014年9月29日,4周期的组合疗法之后和第一周期纳武单抗单一疗法之前,显示疾病进展(按照rano)。受试者继续治疗,后续的脑mri稳定。受试者的病况将按照方案继续通过mri监测。62岁的男性受试者在2014年7月28日接受第一次剂量的纳武单抗(3mg/kg)+伊匹单抗(1mg/kg),在2014年8月25日第二剂量,在2014年9月8日第三剂量,和在2014年10月21日第四剂量。治疗中的不良事件包括:等级3皮疹和等级2疲劳,二者均在类固醇治疗后解决。受试者的脑mri在2014年9月8日,第三周期之前,显示按照rano疾病进展。受试者选择继续超过进展的治疗。然而,受试者耗费一些时间做决定。重复的脑mri在8周时间点显示从最后的mri稳定的疾病。然而,结果仍然认为从基线进展,并且受试者选择在2014年11月12日手术切除肿瘤。受试者将基于切除术的结果决定是否继续治疗。实施例8对用纳武单抗±伊匹单抗治疗的gbm患者中t细胞成熟、活化和功能进行评估。并测定用纳武单抗±伊匹单抗治疗的gbm患者中调节性t细胞和骨髓衍生的抑制细胞的频率和功能。分析在预定时间点在从患者吸取的外周血上进行(图13),并且如果切除术在进展或疑似进展时进行,获取肿瘤组织样品。基线和治疗中的样品从1:1随机化以接受纳武单抗3mg/kg每2周(q2w)或纳武单抗1mg/kg+伊匹单抗3mg/kg每3周接着纳武单抗3mg/kgq2w的患者(n=20)获得(图13)。表型、成熟和增殖分析使用流式细胞术用群体特异性抗体组(表11)进行。细胞因子释放分析在来自分选的调节性t细胞(cd4+cd25+cd127–)±刺激(pma+离子霉素)的上清液上进行。对外周血单核细胞(pbmcs)和肿瘤浸润淋巴细胞(tils)的抗肿瘤相关抗原(taa)的活性进行评估。细胞用白细胞介素(il)-2、il-15和taa肽刺激;用il-2和il-15培养9天后,细胞用il-2、il-15和taa肽再刺激。干扰素(ifn)γ/颗粒酶b的产生使用双色fluorospot测定测定。表11.用于免疫概况分析的抗体组。流式细胞术分析在外周血和肿瘤样本二者中鉴定了cd4t细胞、cd8t细胞和调节性t细胞的干净群体(图14)。独特的免疫概况在来自经历进展v.假性进展的患者的免疫浸润中观察到,包括惊人的cd8:cd4比率的定性差异(图14)。与用纳武单抗单一疗法治疗的患者相比,用纳武单抗+伊匹单抗治疗的患者经历cdd+cd28+t淋巴细胞相对频率的降低(图15)。用纳武单抗+伊匹单抗治疗相对于基线增加cd8+cd28-t细胞的增殖和活化(图16)。再刺激时,从用纳武单抗单一疗法治疗的患者分离的tils和pbmcs显示增加的抗taa活性(图17)。纳武单抗治疗增加调节性t细胞的ifnγ产生,提示免疫抑制活性的减少。用纳武单抗治疗导致在tils和pbmcs二者中对taas的功能响应。肿瘤浸润t细胞的免疫概况在纳武单抗治疗的肿瘤中经历免疫相关治疗效果的一个患者中高度不同。实施例9替莫唑胺组合伊匹单抗和/或纳武单抗治疗具有新诊断的gbm或神经胶质肉瘤的患者该随机化的i阶段试验研究当与伊匹单抗、纳武单抗或二者的组合一起给予治疗具有新诊断的gbm或神经胶质肉瘤的患者时,替莫唑胺的安全性和最佳。化学疗法中使用的药物,例如替莫唑胺,以不同的方式工作以停止肿瘤细胞生长,通过杀死细胞,通过使其停止分裂,或通过使其停止扩散。单克隆抗体,例如伊匹单抗和纳武单抗,可通过靶向某些细胞以不同方式阻断肿瘤生长。尚未知道与伊匹单抗、纳武单抗或二者的组合一起给予替莫唑胺是否是更好的用于gbm或神经胶质肉瘤的治疗。该研究要测定对于新诊断的gbm在维持治疗期间当与替莫唑胺一起给予时用伊匹单抗、纳武单抗单药剂治疗和组合的最佳剂量。额外的目标为(a)收集和记录对于新诊断的gbm在维持阶段期间当与替莫唑胺一起给予时用纳武单抗单药剂治疗和伊匹单抗与纳武单抗组合的副作用概况和(b)进行肿瘤样品中免疫细胞的试验研究,例如通过从诊断的肿瘤块探询肿瘤组织而对肿瘤浸润淋巴细胞(tils)分型。主要的结果测量包括(a)对于用纳武单抗单药剂治疗,免疫相关dlts[时间框:直至8周];或(b)当与替莫唑胺一起给予时,对于伊匹单抗和纳武单抗的组合,免疫相关dlts[时间框:直至8周]。次要结果测量包括不良事件的发生,使用国家癌症研究所不良事件通用术语标准版本4.0分级[时间框:直至治疗后1个月]。研究者将收集和记录对于新诊断的gbm在维持阶段期间用纳武单抗单药剂治疗和当与替莫唑胺一起给予时伊匹单抗和纳武单抗组合的副作用概况。次要结果测量将还包括使用标准免疫组织化学的肿瘤样品内免疫细胞的生物标志分析[时间框:直至治疗后1个月]。该系列测定的结果将用于获得试验数据和在用于后续随机化的统计学证明的比较临床试验的准备中获得可重现结果的可行性评估。研究组实验:组i(替莫唑胺和纳武单抗)完成放化疗后5周内,患者在第1-5天接受替莫唑胺po。在无疾病进展或不可接受的毒性下,治疗每28天重复,直至6个疗程。在无不可接受的毒性下,患者还每2周一次在90分钟内接受纳武单抗iv,持续24周,然后每2周一次持续42周。实验:组ii(替莫唑胺、纳武单抗、伊匹单抗)完成放化疗后5周内,患者在第1-5天接受替莫唑胺po。在无疾病进展或不可接受的毒性下,治疗每28天重复,直至6个疗程。在无不可接受的毒性下,患者还每4周一次在90分钟内接受伊匹单抗iv持续6个疗程,和每2周一次在90分钟内接受纳武单抗iv,持续48周。完成研究治疗后,患者在1个月时随访,然后每3个月,持续1年,每4个月,持续1年,然后其后每6个月。对于研究够资格的受试者应为18岁及以上。研究的包含标准包括:(a)登记前7天内组织病理学证明gbm或神经胶质瘤诊断;(b)肿瘤必须为单局灶的,限制于幕上区室并且已经经历完全或几乎完全切除;(c)福尔马林固定的石蜡包埋的(ffpe)肿瘤组织块必须可用,以在登记后寄送用于回顾性中心病理学评审;(d)患者必须在完成放化疗的28天内登记;(e)登记之前7天内历史/身体检查;(f)患者在完成放射28天内并且必须也在登记之前7天内必须经历通过磁共振成像(mri)评估;mri必须证明没有肿瘤进展;(g)在登记前7天内karnofsky性能状态>=70;(h)绝对中性粒细胞计数>=1,500细胞/mm^3;(i)血小板计数>=100,000细胞/mm^3;(j)血尿素氮(bun)=<30mg/dl;(k)血清肌酸酐=<1.7mg/dl;(l)总胆红素(除了具有吉伯特氏综合征的患者,其对于研究够资格,但免除总胆红素合格标准)=<2.0mg/dl(m)丙氨酸氨基转移酶(alt)和天冬氨酸氨基转移酶(ast)=<2.5x正常上限(uln)(n)患者必须已经完成在通过先前的放射疗法肿瘤学组(rtog)/nrg肿瘤学研究建立的护理标准内的放化疗(所有群),如下:(i)放射疗法模式:3维(3d)和强度调节的放射疗法(imrt),或质子疗法是允许的开始时间:放射疗法必须在手术后35天内或等于35天开始靶体积:靶体积定义将基于术后增强的磁共振成像(mri);如有需要,术前成像应用于相关和改善的鉴定剂量指南:最初靶体积将以23部分治疗至46gy;46gy后,下降或加强体积将治疗至总计60gy,以7个额外的部分,每一2gy(14gy加强剂量)(ii)并发放射疗法期间替莫唑胺替莫唑胺必须已经从放射疗法的第1天到放射的最后一天连续给予,以75mg/m^2的日口服剂量,持续最多49天(o)患者必须未用大于生理替代给药(定义为每天30mg可的松或其等值)的皮质类固醇剂量;和(p)患者必须在研究进入之前提供研究特异性知情同意。排除标准包括:(a)进展性疾病的确定的临床或放射学证据;(b)先前放置gliadelwafer或局部短距离放射疗法;(c)使用免疫疗法例如疫苗疗法、树突细胞疫苗或腔内或对流增强的递送的疗法;(d)先前的侵入性恶性肿瘤(除了非黑色素瘤皮肤癌),除非无疾病持续最少3年;(e)登记之前最后6个月内不稳定心绞痛;(f)登记之前最后6个月内透壁性心肌梗死;(g)通过使用登记前7天内进行的心电图(ekg)分析发现s-t提高>=2mm证明最近心肌梗死或缺血;(h)在登记前12个月内需要住院治疗的纽约心脏学会等级ii或更大的充血性心力衰竭;(i)在登记前6个月内中风、脑血管意外(cva)或短暂性脑缺血发作;(j)严重的和不适当控制的心律失常;(k)显著的血管疾病(例如,主动脉瘤、主动脉夹层历史)或临床显著的外周血管疾病;(l)出血恶病质或凝血病的证据;(m)严重的或未愈伤口、溃疡或骨折,或登记前28天内腹瘘、胃肠道穿孔、腹内脓肿大手术程序、开放活检或显著的创伤损伤历史,除了用于肿瘤切除的开颅术;(n)登记时需要静脉内抗生素的急性细菌或真菌感染;(o)登记时需要住院治疗或排除研究疗法的慢性阻塞性肺疾病恶化或其它呼吸道疾病;(p)导致临床黄疸和/或凝血缺陷的肝功能不全;然而,注意,对额外的肝功能检验和凝血参数的实验室检验对于进入该方案不需要;(q)基于当前的疾病控制与预防中心(cdc)定义的获得性免疫缺陷综合征;然而,注意,人免疫缺陷病毒(hiv)检验对进入该方案不需要;(r)活动的结缔组织病症,例如狼疮或硬皮病,其在治疗医生的意见中可将患者置于高免疫毒性风险中;(s)具有活动性自身免疫疾病或可能复发的自身免疫疾病历史(其可影响生命器官功能或需要免疫抑制治疗包括全身性皮质类固醇)的患者应排除;这些包括但不限于具有免疫相关神经病学疾病、多发性硬化、自身免疫性(脱髓鞘性)神经病、guillain-barre综合征或慢性炎症性脱髓鞘性多神经病(cidp)、重症肌无力、全身性自身免疫疾病例如系统性红斑狼疮(sle)、结缔组织疾病、硬皮病、炎症性肠病(ibd)、克罗恩病、溃疡性结肠炎、肝炎历史的患者;和具有中毒性表皮坏死松懈症(ten)、stevens-johnson综合征或磷脂综合征的患者应排除;(i)注意,具有白癜风、内分泌缺乏包括用替代激素包括生理学皮质类固醇管理的甲状腺炎的患者是合格的;具有用局部药物治疗控制的风湿性关节炎和其它关节病、肖格伦综合征和银屑病的患者,以及具有阳性血清学,例如抗核抗体(ana)、抗甲状腺抗体的患者应评估靶器官牵涉的存在情况和全身性治疗的潜在需求,但应在其它方面有资格;(t)在研究者的意见中将阻止给药或完成方案疗法的任何其它重大医疗疾病或精神障碍;(u)妊娠或泌乳女性;生育潜能的妇女必须在登记前7天内具有阴性血清妊娠检验;(v)hiv阳性的患者没有资格;也注意hiv检验对于对该方案的资格不需要;然而hiv历史产生这种不合格;和(w)对任何单克隆抗体严重超敏反应的历史。实施例10在具有未甲基化的mgmt(肿瘤o-6-甲基鸟嘌呤dna甲基转移酶)gbm的新诊断的成年受试者中纳武单抗vs替莫唑胺(每一与放射疗法组合)的随机化3阶段开放标签研究本研究的主要目标为比较手术切除后在具有新诊断的gbm和未甲基化的mgmt肿瘤的受试者中接受纳武单抗加放射疗法(rt+纳武单抗)相对于替莫唑胺加放射疗法(rt+tmz)的受试者的总体存活(os)。未甲基化的mgmt受试者代表具有最未满足的药物需求的gbm群体。在用放化疗治疗的新诊断的gbm患者的回顾性研究中,具有未甲基化mgmtgbm肿瘤的受试者迅速进展并且具有仅12-15个月的总体存活中值(vs甲基化的mgmt,具有22-26个月的os中值)。本研究的次要目标为1)比较rt+纳武单抗v.rt+tmz的研究者评估的无进展存活(pfs),和2)评估24个月时的总体存活(rt+纳武单抗对rt+tmz的os[24])。如图12和表7中可见的,纳武单抗作为30分钟输注每2周给予240mgiv,持续16周,接着在第17周开始每4周作为30分钟输注的纳武单抗480mg,直至进展、不可接受的毒性、撤回同意或研究结束,无论哪个首先到来,或替莫唑胺在放射疗法期间每日口服给予75mg/m2,接着4周中断,然后6(28-天)周期替莫唑胺,在第1周期的第1-5天以150mg/m2给药,随着耐受增加至200mg/m2直至6周期。表12.rt+纳武单抗和rt+tmz的给药时间表。随机化至纳武单抗的受试者应在随机化3日内开始并每2周在每一治疗周期的第1天作为30-分钟iv输注以240mg的剂量继续,直至进展、不可接受的毒性、撤回同意或研究结束,无论哪个先到来。随机化至rt+纳武单抗组的受试者保持纳武单抗治疗16周,从第17周开始将转变成每4周(q4w)作为30-分钟iv输注给予纳武单抗480mg。如果临床时间安排需要,受试者可在预定日期之前或之后至多3天给药,即,以不少于12天或不超过17天的间隔。预期给药日期之后超过3天给予的剂量将认为是延迟。后续给药应基于前一药物剂量给予的实际日期。用rt+tmz的受试者将在rt期间每天给予替莫唑胺(tmz,temodar®)并作为维持治疗持续6周期。在并发rt+tmz给药期间,替莫唑胺(tmz)将贯穿rt连续每天一次以75mg/m2给药,通常持续42天,最多49天。完成rt之后,将有4周中断。受试者将接受6周期的每28天每日替莫唑胺×5天。用于tmz维持单一疗法的剂量水平在表13中。表13.用于tmz维持单一疗法的tmz剂量水平剂量水平tmz剂量,mg/m2/天注释-1100mg/m2/天减少先前的毒性0150mg/m2/天第1周期期间的剂量1200mg/m2/天在不存在tmz相关毒性下c2-6期间剂量在第一个维持周期,tmz以150mg/m2的剂量给予,然后在第2周期如下增加至200mg/m2:如果,在第一个周期期间,所有观察到的非血液学aes等级≤2(除了脱发、恶心和呕吐)并且伴随血小板≥100x109/l和anc≥1.5x109/l,那么替莫唑胺剂量应升级至剂量水平1,并且该剂量应用作后续周期的起始剂量。如果治疗在第1周期后由于进行中的非血液学aes等级≥2需要延迟,那么升级是不可能的。如果剂量在第2周期不升级,那么基于不良事件剂量不应在进一步的周期中升级。如果在与rt并发期期间存在先前的剂量减少,那么剂量1应为用于后续周期的起始剂量。维持治疗在rt后4周治疗中断之后开始。如果血液计数(在先前的3天内获得)显示anc≥1.5x109/l、血小板计数≥100x109/l并且任何等级≥3非血液学ae(除了脱发)必须解决至等级≤1,tmz治疗可开始。如果aes存留,治疗应延迟1周,至多4个连续周。如果,4周延迟后,所有aes仍未解决至≤等级1:那么任何用替莫唑胺的进一步的辅助治疗均应终止。研究的探查目标1)评估rt+纳武单抗和rt+tmz治疗组的安全性;2)使用eq-5d和欧洲肿瘤研究和治疗组织的癌症一般护理模块(qlq-c30)和脑癌模块(qlq-bn20)评估健康相关的生命质量;3)使用神经肿瘤学评估(nano)量表评估rt+纳武单抗和rt+tmz治疗组中的神经病学功能;4)使用cogstate工具评估rt+纳武单抗和rt+tmz治疗组中的认知;5)评估外周血和肿瘤组织中纳武单抗的药效动力学活性,如通过流式细胞术、免疫组织化学、可溶性因子分析和基因表达(微阵列技术,定量rt-pcr)测量的;7)调查外周血和肿瘤组织中生物标志例如pd-l1表达与对用纳武单抗治疗的具有新诊断的gbm的受试者的安全性和功效之间的关联;8)表征纳武单抗的pk和探查暴露-响应关系;和9)表征纳武单抗在该环境下的免疫原性。该研究将登记在手术切除肿瘤之后,具有新诊断的gbm的受试者。获得知情同意后,受试者将进入筛选期。肿瘤组织将由中心实验室测定评估mgmt甲基化。为了随机化550个有资格的受试者,总计大约1200个受试者预期进行肿瘤筛选,其中大约600个受试者预期具有未甲基化的mgmt肿瘤。具有未甲基化的mgmt的中心实验室结果的受试者可继续筛选阶段,其中将记录用于随机化的有资格者,并将基线人口统计和疾病信息提交;用于细节。筛选阶段期间对比增强的mri应在手术后48小时内(优选24小时内)获得。当准备好开始研究治疗时,受试者将进入研究的治疗阶段。进入治疗阶段的所有受试者,即所有随机化的受试者,将跟踪安全性和耐受性、肿瘤进展和存活。对比增强的mri应在完成放射疗法后4周然后每8周(±1周)进行,直至进展,无论治疗时间表如何。肿瘤进展将使用神经肿瘤的放射学评估标准(rano)评估。额外的评估将针对认知功能、神经病学功能、生物标志和患者报告的生命质量结果进行。由于任何原因中止研究治疗后,所有随机化的受试者将进入随访阶段。在短期内,就诊为报告治疗相关不良事件定义。在研究治疗停止时未检测到疾病进展的所有受试者将每8周(±1周)用对比增强的mri密切跟踪进展。进展后,将报告后续治疗。必须跟踪所有随机化的受试者的存活(主要终点)。从诊断手术到开始rt经过的总时间不可超过42天,包括随机化至开始rt最多7天。rt+纳武单抗组中的受试者应在随机化后3天内开始纳武单抗,并且可在rt开始前的任何时间给予,视临床情况而定。随机化至rt+tmz组的受试者将在同一天开始组合放化疗,直至随机化后7天,视临床情况而定。放射疗法应在从手术切除基本上恢复后开始,不超过手术后42天。至总剂量60gy的外线束rt将以2gy的每日剂量,典型地以5天给予/2天不给予的时间表作为适当的调度,在6-7周内给予。将rt给予术前肿瘤体积加2-3cm边缘,如放射肿瘤医生指导的。在rt之后12周内发生的疑似进展可为“假性进展”;在该情形下,疑似进展应在终止治疗前确认。当决定终止受试者的研究治疗时,包括由于不良事件,由于最大临床益处(研究者决定)、由于受试者要求、由于完成tmz维持疗法(6周期)、疾病进展或另一种原因,开始随访阶段。受试者将以记录的最后剂量之后35天(±7天)和115天(±7天)时的就诊评估不良事件,终止后持续最少100天,但药物毒性应继续跟踪直至其解决,返回基线或认为不可逆。由于疾病进展之外的原因终止治疗的受试者将继续经受肿瘤评估和nano量表直至进展(次要研究终点)。在不存在进展下引入抗肿瘤疗法是强烈推荐的。必须跟踪所有受试者的存活(主要研究终点)。如果存在,将报告后续治疗。包含标准如下:签署书面知情同意:进行任何方案相关的程序之前从受试者/法定代理人获得的书面知情同意和hipaa授权(仅用于美国涵盖的实体);受试者必须自愿并且能够遵从预定的就诊、治疗时间表、实验室检验和研究的其它需求。靶群体:新诊断的组织学确认的幕上gbm(按照世界卫生组织等级4恶性神经胶质瘤,包括神经胶质肉瘤);a)无除手术之外的gbm治疗b)手术切除48小时(优选24小时)内的术后基线mri从手术切除完全恢复;a)手术之后无较大进行中的安全性问题b)每日≤20mg强的松或每日≤3mg地塞米松(或等值)中心确认的未甲基化的mgmtgbm;karnofsky性能状态≥70;基于nccn指南对放射疗法有资格。受试者可重新登记在研究中。年龄和生殖状态:男性和女性年龄≥18岁;生育潜能的妇女(wocbp)必须在开始研究药物前24小时内具有阴性血清或尿妊娠检验(最小灵敏度25iu/l或相等单位的hcg);妇女必须不进行母乳喂养;生育潜能的妇女(wocbp)必须同意遵循避孕方法指示,持续30天的时期(排卵周期的持续时间)加研究药物经历五个半衰期所需的时间。纳武单抗的终末半衰期至多25天。替莫唑胺的终末半衰期为1.2小时随机化至接受纳武单抗的wocbp应使用足够的方法在最后剂量的研究药物之后避免妊娠23周(30天加纳武单抗经历5个半衰期所需的时间)。随机化至接受替莫唑胺的wocbp应使用足够的方法在最后剂量的替莫唑胺之后避免妊娠6周(30天加替莫唑胺经历5个半衰期所需的时间)。与wocbp性活跃的男性必须同意遵循避孕方法指示,持续90天的时间段(精子周转的持续时间)加研究药物经历五个半衰期所需的时间。纳武单抗的终末半衰期至多25天。随机化至接受纳武单抗的与wocbp性活跃的男性必须在最后剂量的研究药物之后继续避孕31周(90天加纳武单抗经历5个半衰期所需的时间)。随机化至替莫唑胺的男性应考虑不生孩子,直到接受最后剂量之后6个月,并在治疗前征询冷冻保存精子的意见,因为由于用tmz治疗引起的不可逆不育的可能性。无精子症男性和不持续性与异性性活跃的wocbp免除避孕需求。然而,wocbp必须仍如该部分所描述的经历妊娠检验。研究者应就防止妊娠的重要性和意外妊娠的含义劝告wocbp和与wocbp性活跃的男性受试者。研究者应就高效避孕方法的使用劝告wocbp和与wocbp性活跃的男性受试者。当一贯和正确使用时高效避孕方法具有<1%的失败率。最少,受试者必须同意使用两种避孕方法,一种方法高度有效,另一种方法高度有效或不太有效,如知情同意中所存在的。身体和实验室检验发现:wbc≥2,000/l;中性粒细胞≥1,500/l;血小板≥100x103/l;血红蛋白≥9.0g/dl;血清肌酸酐≤1.5xuln或肌酸酐清除率(crcl)≥50ml/min(使用cockcroft-gault式)女性crcl=(140-岁数)xkg体重x0.8572xmg/dl血清肌酸酐男性crcl=(140-岁数)xkg体重x1.0072xmg/dl血清肌酸酐ast≤3.0xuln;alt≤3.0xuln;总胆红素≤1.5xuln(除了具有吉伯特氏综合征的受试者,其可具有总胆红素<3.0xuln)。排除标准如下:靶疾病例外:先前的gbm治疗(除手术切除之外的);复发性gbmmgmt甲基化、部分甲基化或不确定的gmb;手术时gbm仅活检,定义为<20%切除;进行中的对超生理学类固醇的需求,定义为每天>20mg强的松或每天>3mg地塞米松(或等值),由于颅内质量效应;基线mri扫描上等级>1的cns出血,除非后续记录已经解决;任何已知的颅外转移或软脑膜疾病;继发性gbm(即,从先前的低等级或间变性星形细胞瘤进展);和已知idh突变的肿瘤(如果可用;不需检验)。医疗史和并发疾病:任何严重或不受控的医疗病症,其在研究者的意见中,可增加与研究参与或研究药物给予相关的风险,损伤受试者接受方案疗法的能力,或干扰研究结果的解释;先前用抗pd-1、抗pd-l1、抗pd-l2、抗ctla-4抗体或任何其它特异性靶向t细胞共刺激或免疫检查点途径的抗体或药物治疗;具有活动的已知或疑似自身免疫疾病的受试者。具有i型糖尿病、仅需要激素替代的甲状腺功能减退、不需要全身性治疗的皮肤病症(例如白癜风、银屑病或脱发)或在缺乏外界触发物下预期不复发的病况的受试者允许登记;在随机化14天内具有需要用皮质类固醇(每天>20mg强的松或每天>3mg地塞米松或等值)或其它免疫抑制药物全身性治疗的病况的受试者。吸入的或局部的类固醇,和肾上腺替代类固醇剂量每天>20mg强的松或>3mg地塞米松或等值,在不存在活动性自身免疫疾病下是允许的;具有有症状的或可干扰疑似药物相关肺毒性的检测或管理的间质肺病的受试者;具有与先前用于另一种病况(除了认为不可能重新出现的那些,伴随医疗监护者的书面批准)的免疫球蛋白治疗或任何其它药物组分相关的威胁生命的毒性(包括超敏反应)历史的受试者;身体/神经学检查与癌症不相关的其它中枢神经系统病况(例如,癫痫、脓肿)的历史或证据,除非通过药物治疗适当控制或认为不潜在干扰方案治疗;研究治疗前<7天手术程序,血管通路装置无限制;不能(例如,由于起搏器或icd装置)或不愿进行头部对比增强mri的受试者;对研究药物组分过敏或超敏反应的历史;不能吞咽口服药物或可能影响研究药物吸收的任何胃肠道疾病或手术程序。身体和实验室检验发现:对乙肝病毒或丙肝病毒的任何阳性检验;已知的对人类免疫缺陷病毒(hiv)阳性检验的历史或已知的获得性免疫缺陷综合征(aids)。注意:hiv检验在地方性法规要求的地点必须进行。过敏和不良药物反应:对研究药物组分过敏或超敏反应历史其它排除标准:非故意被监禁的囚犯或受试者(注意:在某些特定环境下,已经被监禁的人可包括在内或允许继续作为受试者。试用严格的条件并且需要批准是需要的);被强制扣留治疗精神或身体(例如,传染病)疾病的受试者。并发治疗。预期登记的受试者将在筛选阶段期间具有视临床情况而定迅速逐渐减少的全身性皮质类固醇,并且如果可能在随机化前终止。对所有疾病相关或治疗相关不良事件的支持性护理应对于此研究中的所有受试者最大化。禁止和/或限制的治疗。并发的抗肿瘤治疗,包括其它化学疗法、免疫疗法、额外的放射疗法或用于治疗gbm的研究药剂在治疗阶段期间禁止。使用任何额外的非侵入性gbm医疗装置治疗(例如,novottf,optune©)是禁止的。免疫抑制剂,包括全身性皮质类固醇,在研究治疗期间禁止,除非用于治疗药物相关的不良事件。将具有需要用皮质类固醇(每天>20mg强的松或每天>3mg地塞米松或等值)或其它免疫抑制药物全身性治疗的病况(包括在随机化14天内)的受试者排除。持续需要超生理学类固醇(强的松>20mg每天或>3mg地塞米松每天或等值)不可随机化。吸入的或局部的类固醇,和肾上腺替代类固醇剂量每天≤20mg强的松或每天≤3mg地塞米松或等值,在不存在活动性自身免疫疾病下是允许的。在rt+tmz组中使用丙戊酸是禁止的;受试者必须转换成替代的抗惊厥药。任何用研究药物的治疗之后受试者的终止。由于任何下列原因,受试者必须终止研究产品(和由研究者自行决定,非研究产品)疾病进展,除了另有描述的;最大临床益处,如由研究者所决定的;任何临床不良事件(ae)、实验室异常或中间发生的疾病,其在研究者的意见中,表明继续参与研究不符合受试者的最佳利益;受试者要求停止研究治疗;完成6周期的维持tmz;通过bristol-myerssquibb(bms)终止研究;通过囚禁或非故意监禁用于治疗精神或身体(例如,传染病)疾病而丧失自由提供同意的能力;开始除随机化的之外的抗肿瘤疗法。由于此为存活研究,终止研究治疗的受试者将仍在研究中,用于记录进展和死亡。研究评估:安全性评估:不良事件将在研究期间持续评估并在最后治疗后持续100天。不良事件将使用最新的meddra版本编码并评审潜在意义和重要性。不良事件将根据ncictcae版本4.03评估。应跟踪受试者直至所有治疗相关不良事件恢复至基线或研究者认为不可逆。功效评估:手术后48小时内(优选24小时内)的基线对比增强的mri将在有资格满足研究特异性采集参数的mri上进行。肿瘤成像评估将在完成放射疗法后4周然后其后每8周(+/-1周)进行,直至疾病进展。另外,nano量表将在第1周第1天给药之前然后与每一mri一起完成。受试者将被治疗,直至不可接受的毒性或疾病进展。终止治疗之后,安全性将通过治疗后第二次随访就诊(距最后剂量~100天)评估。存活状态将在随访就诊完成后每3个月评估,并且可通过电话或亲自就诊完成。统计学考虑因素:样品大小:大约550个受试者将以1:1比随机化至两个组(rt+纳武单抗vsrt+tmz),通过在基线时完全或部分切除分层。该研究需要至少397个事件(即,死亡),至少298个事件(75%总os事件)之后中间分析,以提供90%的能力,以检测0.72的危害比(hr),总体1型误差0.05(双侧)。中间和最终分析时的停止界限将基于使用landemetsα损耗函数用o’brien-fleming界限分析时os事件的实际数目。如果中间和最终分析恰好在计划的事件数目发生,对中间和最终分析,预计的α水平将分别为0.019和0.044。其转换为在中间和最终分析时分别0.762(os中值13.0vs17.0月)和0.817(os中值13.0vs15.9月)或更小的观察hr,导致统计上显著的改善。仅pfs的次要终点将分层检验。终点:主要终点为总体存活(os)。os定义为随机化日期与由于任何原因死亡的日期之间的时间。未死亡的受试者将在最后已知的在世日期审查。os将在受试者用研究药物时和在研究的存活随访阶段期间每3个月经由亲自或电话联系持续跟踪。pfs的次要终点定义为从随机化到第一次记录的肿瘤进展或由于任何原因死亡的日期的时间。未报告进展死亡的受试者将认为是在死亡日期具有进展。不具有疾病进展或死亡的受试者将在最后的肿瘤评估的日期审查。不具有任何研究中的肿瘤评估并且不死亡的受试者将在随机化日期审查。无先前报告的进展开始任何后续抗癌疗法的受试者将在开始后续抗癌疗法之前最后的肿瘤评估时审查。在开始研究治疗后具有手术切除的受试者将在开始手术切除之前最后的肿瘤评估日期审查。pfs将通过研究者报告的响应基于rano标准确定。24个月时存活率的次要终点定义为24个月时的kaplan-meier存活概率。分析:os主要终点以及pfs次要终点和os[24]的分析将基于所有随机化的受试者。群组序贯检验程序将应用到os以控制来自中间和最终分析的总体i型误差。如果os中的优越性得到证明,用于pfs次要终点的分层假设验证法将用于将研究的(study-wise)i型误差率维持在0.05。os[24]将使用kaplanmeier方法评估。所有随机化受试者中的os和pfs分布将在治疗组之间使用双侧分层对数秩检验比较。危害比(hr)和相应的双侧100×(1-调整的α)%置信区间(cis)将在cox比例风险模型中使用治疗作为单一协变量评估。通过在基线时完全或部分切除分层。os和pfs曲线将使用kaplan-meier乘积极限法评估。将计算os和pfs中值连同使用双对数转换的相应双侧95%cis。os[24]和使用双对数转换的相应双侧95%cis将在所有受试者进行至少24个月的随访后计算。终点。主要终点。主要终点为总体存活(os)。os定义为随机化日期与由于任何原因死亡的日期之间的时间。未死亡的受试者将在最后已知的在世日期审查。os将在受试者服用研究药物时和在研究的存活随访阶段期间每3个月经由亲自或电话联系持续跟踪。次要终点。第一个次要目标(比较组rt+纳武单抗和rt+tmz之间的pfs)将通过pfs的终点测量。pfs定义为从随机化到第一次记录的肿瘤进展或由于任何原因死亡的日期的时间。未报告进展死亡的受试者将认为是在死亡日期具有进展。不具有疾病进展或死亡的受试者将在最后的肿瘤评估的日期审查。不具有任何在研肿瘤评估并且不死亡的受试者将在随机化日期审查。无先前报告的进展开始任何后续抗癌疗法的受试者将在开始后续抗癌疗法之前最后的肿瘤评估时审查。在开始研究治疗后具有手术切除的受试者将在开始手术切除之前最后的肿瘤评估日期审查。pfs将通过研究者报告的响应基于rano标准确定。探查终点。安全性和耐受性将通过不良事件、严重不良事件、死亡和实验室异常的发生测量。nano的评估将通过每一域的功能分数水平从基线的变化的分布测量。药代动力学参数将使用血清浓度-时间数据评估。hrqol的评估将通过eortc-qlq-c30全局健康状态/qol组成量表从基线的变化和通过其余eortcqlq-c30和bn-20量表从基线的变化测量。所有量表和单项在分类量表上评分,并线性转换成0-100量表,较高的功能量表分数代表较高水平的功能水平,较高的全局健康状态/生命质量分数代表较高的全局健康状态/生命质量水平,较高的症状量表分数水平代表较高的症状水平。一般健康状态方面hrqol的评估将通过eq-5d量表中从基线的变化测量。认知将使用神经认知功能、认知缺陷和/或执行功能从基线的变化使用nano量表评估。本申请要求于2014年12月16日提交的美国临时申请号62/092,783和2015年11月30日提交的62/261,130的权益;所述临时申请通过引用以其整体结合到本文中。当前第1页12
相关技术
网友询问留言
已有0条留言
- 还没有人留言评论。精彩留言会获得点赞!
1
- 用于提高蛋白质稳定性和产量的方法以及可用于生产这种稳定蛋白质的细胞系的制作方法
- <sup>18</sup>F标记肿瘤抑制剂Monastrol的前体化合物及制备方法和用途的制作方法
- 一种新的多肽——生长抑制因子ING1s10.01和编码这种多肽的多核苷酸的制作方法
- 具有细胞凋亡诱导效应的吲哚衍生物的制作方法
- 杂环基吡啶基磺酰胺衍生物,它们的制备和作为药剂的应用的制作方法
- 能提高p53活性的有取代哌啶及其用途的制作方法
- 一种使用[2+4]第尔斯-阿尔德反应制备环己烷羧酸的方法
- 一种抗肿瘤多药耐药抑制剂色满和色烯衍生物及其制备方法和应用的制作方法
- 酪氨酸蛋白激酶抑制剂的制作方法
- 红霉素衍生物及其作为肿瘤细胞增殖抑制剂的用途的制作方法
- 一种RNA抑制剂及其在肿瘤中的应用的制作方法与工艺
- 固氮鱼腥藻细胞受ALS抑制剂类除草剂损伤的修复方法与流程
- 一种修复细胞DNA损伤的抑制剂及其制作方法和应用与流程
- 一种修复细胞DNA损伤的抑制剂及其制作方法和应用与流程
- TLR3抑制剂在制备防治肿瘤转移产品中的应用的制作方法与工艺
- 一种提高酵母细胞对复合抑制剂耐受能力的方法与流程
- 免疫检查点抑制剂在中枢神经系统肿瘤中的用途的制造方法与工艺
- 作为MIDH1抑制剂用于治疗肿瘤的1‑环己基‑2‑苯基氨基苯并咪唑的制造方法与工艺
- 具有细胞渗透性的BCL‑XL抑制剂的抗体药物缀合物的制造方法与工艺
- 用于增强干细胞功能的内含抑制素纳米粒子制剂、以及含有其的功能增强干细胞及其制备方法与流程